1.6. Клиническая картина заболевания или состояния (группы заболеваний или состояний)
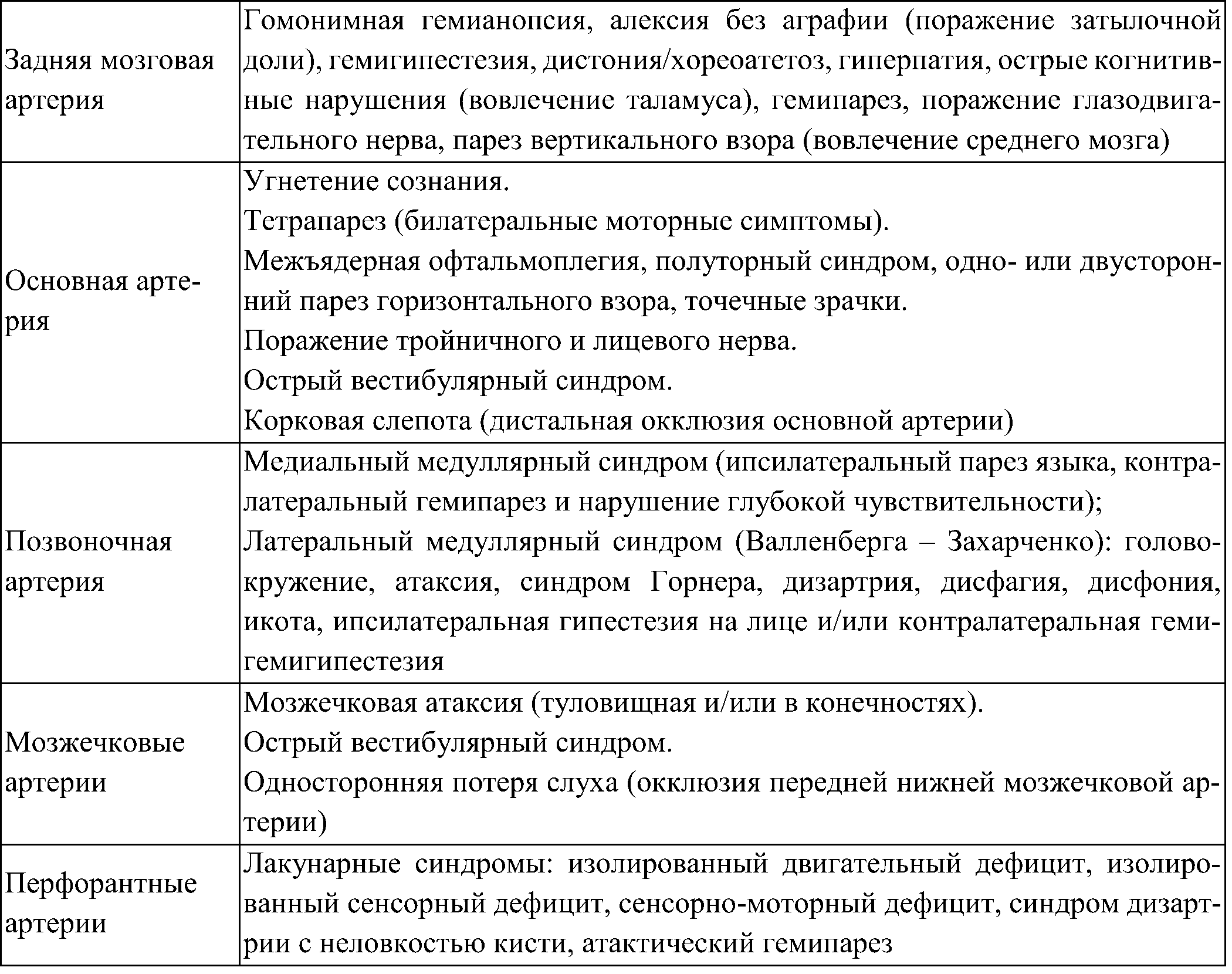
Таблица 5. Характерные очаговые симптомы при поражении каротидного и вертебрально-базилярного бассейнов
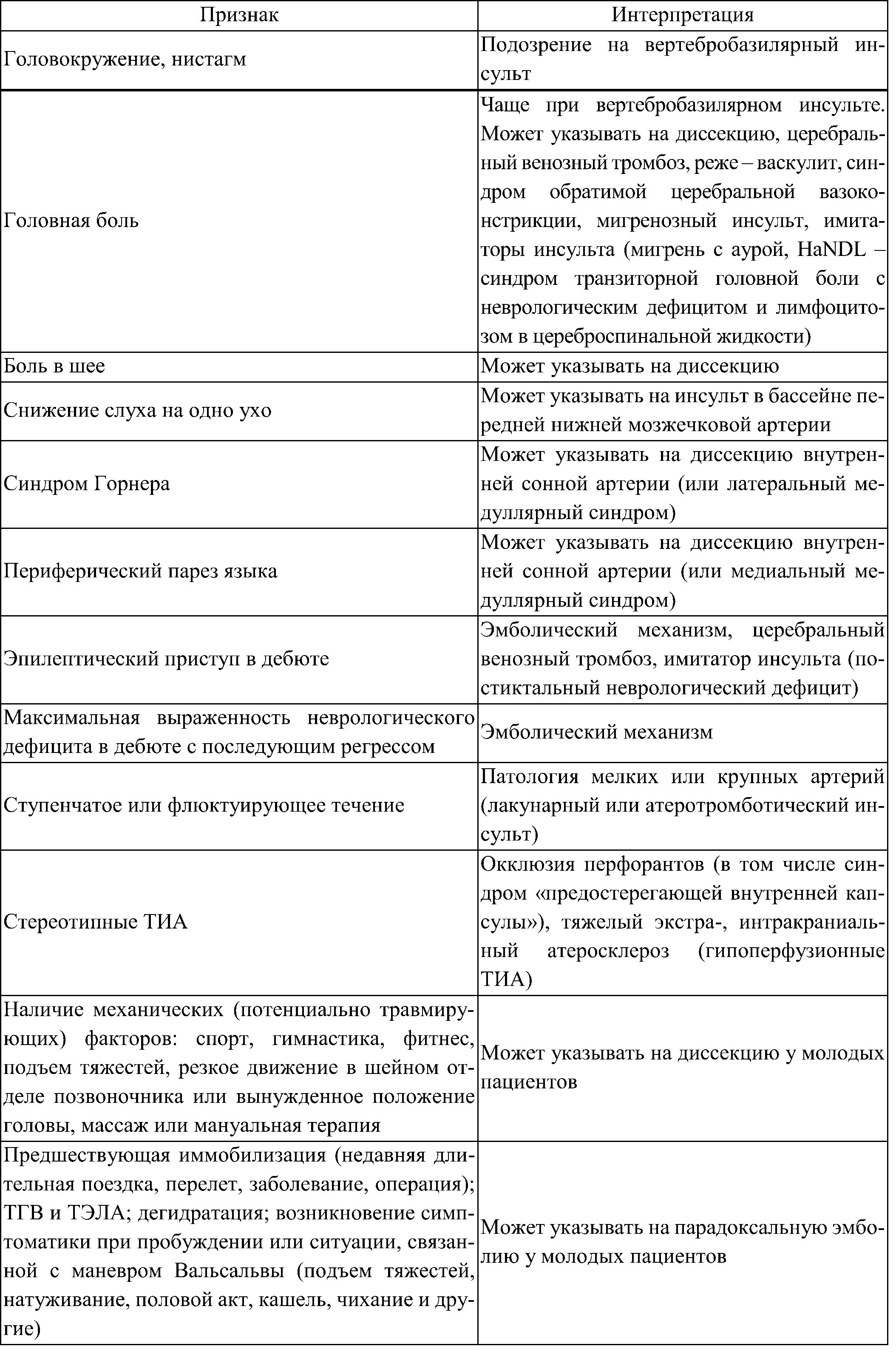
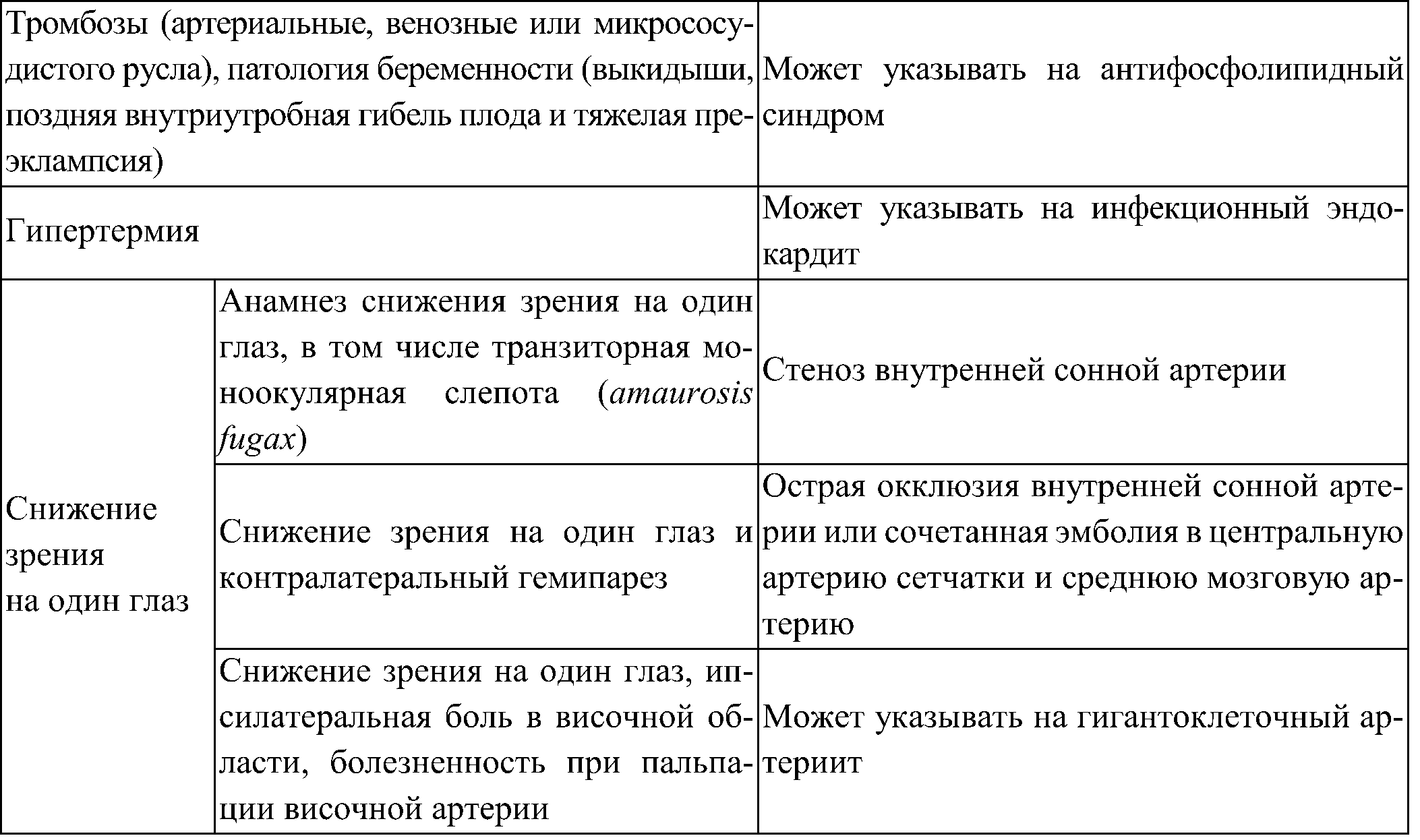
Таблица 6. Важные клинико-анамнестические данные у пациентов с подозрением на инсульт
Таблица 7. Частота клинических симптомов острейшего периода артериального ишемического инсульта у детей 0-18 лет.
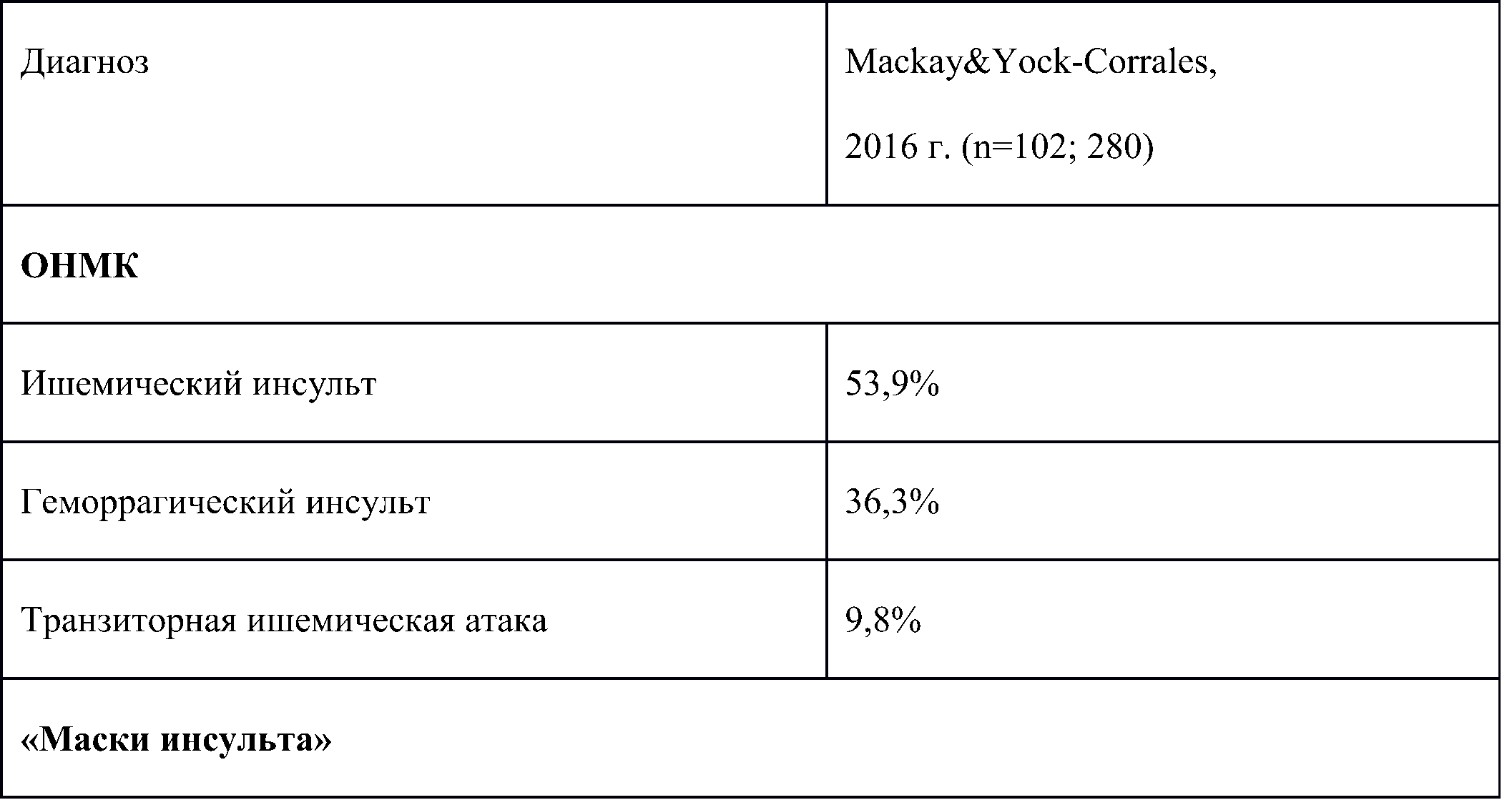
Таблица 8. Частота встречаемости ОНМК и «масок инсульта» в детском возрасте
Таким образом, основной особенностью клинической картины инсульта и ТИА является внезапное появление очаговой (и в некоторых случаях общемозговой) неврологической симптоматики.
Симптомы могут быть преходящими (длиться от нескольких секунд до нескольких часов) или сохраняться в течение продолжительного периода времени.
Клиническая картина не позволяет достоверно определить тип инсульта (ишемический или геморрагический), поэтому выполнение КТ или МРТ головного мозга является обязательным для всех пациентов с подозрением на инсульт.
Тем не менее, клинические симптомы могут служить основой топического диагноза в ситуации, когда очаг инфаркта не визуализирован (например, в ранние сроки; при невозможности проведения МРТ головного мозга).

головная боль, тошнота/рвота, нарушение уровня сознания (оглушение, сопор, кома) и изменение психического состояния.
Эти данные могут играть важную роль в принятии решений об объеме первичной визуализации и/или реперфузионной терапии.
До 35-40% детей до сосудистых мозговых катастроф имеют субфебрилитет «неясной» этиологии.
Общемозговые симптомы могут преобладать в клинической картине над очаговыми, в том числе вследствие невозможности ребенка описать субъективные симптомы (нарушение зрения, слабость или неловкость в конечности, нарушения чувствительности, сильную головную боль).
Пациенты раннего детского могут не демонстрировать в острейшем периоде ИИ очаговой симптоматики.
Наиболее частым симптомом являются фокальные эпилептические приступы, вовлекающие одну конечность.



Церебральный венозный тромбоз должен рассматриваться в качестве возможной причины ИИ при нетипичной клинической и нейровизуализационной картине, особенно у молодых пациентов.
Острое развитие симптомов имеет место у половины пациентов, подострое – у трети больных.
Головная боль – наиболее частый симптом ЦВТ и может быть единственным проявлением заболевания.
Характеристики головной боли неспецифичны, однако она чаще всего бывает нарастающей (в течение часов или дней), гораздо реже – громоподобной, как при субарахноидальном кровоизлиянии.
Подозрение в отношении ЦВТ должны вызывать следующие характеристики головной боли:
новая для пациента цефалгия, односторонность, усиление в положении лежа, при физической нагрузке, кашле, натуживании, нарастание и рефрактерность к неопиоидным анальгетикам и нестероидным противовоспалительным препаратам.
Очаговые неврологические симптомы – второй по частоте признак ЦВТ чаще в виде двигательного дефицита.
К симптомам, подозрительным в отношении церебрального венозного тромбоза, относится также наличие изолированной рвоты, судорог, поведенческих изменений, спутанности/амнезии, зрительных нарушений, лихорадки, ригидности и отека диска зрительного нерва.
1. синдром изолированной внутричерепной гипертензии,
2. синдром очагового поражения мозга
3. синдром энцефалопатии.
В отличие от ИИ, симптомы могут развиваться подостро.
Для пациентов детского возраста характерны признаки внутричерепной гипертензии
(головная боль, тошнота и рвота, вялость, паралич шестого нерва, диплопия)
или очаговые симптомы, связанные с инфарктом и кровоизлиянием.
Тромбоз кавернозного синуса имеет более специфическую картину с односторонним птозом и параличом черепных нервов (III-VI), расположенных непосредственно внутри кавернозного синуса.
Изолированный тромбоз корковых вен встречается редко (6% всех случаев ЦВТ).
Клинически может проявляться парциальными судорогами с последующим развитием гемипареза, афазии, гемианопсии или другой очаговой неврологической дисфункции (в зависимости от локализации тромбоза) даже при отсутствии признаков повышения внутричерепного давления.
ЦВТ у детей также может протекать клинически бессимптомно, и диагностироваться при нейровизуализации после травмы головы или оперативного вмешательства.