Острые кишечные инфекции (ОКИ)
2. Определение заболевания
3. Этиология и патогенез
4. Эпидемиология заболевания
5. МКБ-10
6. Классификация запболевания
7. Клиническая картина
8. Диагностика заболевания
9. Дифференциальная диагностика
10. Лечение
11. Реабилитация
12. Профилактика
13. Диспансерное наблюдение
14. Организация оказания медицинской помощи
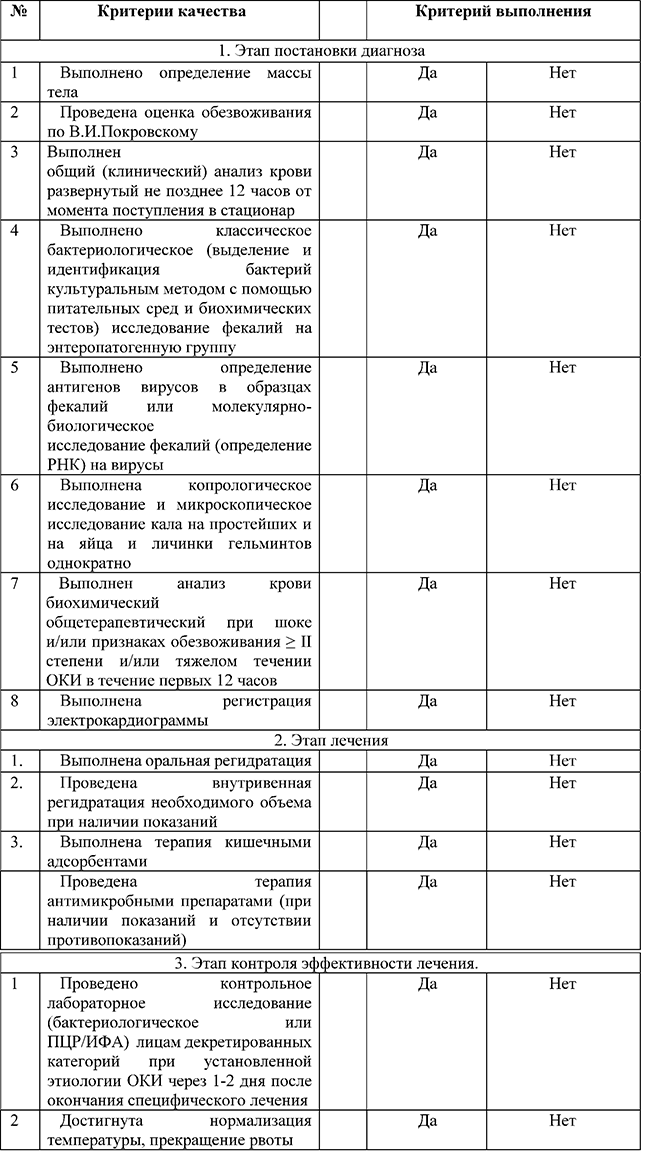
15. Критерии оценки качества оказания медицинской помощи .
Приложения:
16.Оценка тяжести дегидратации по В.И. Покровскому
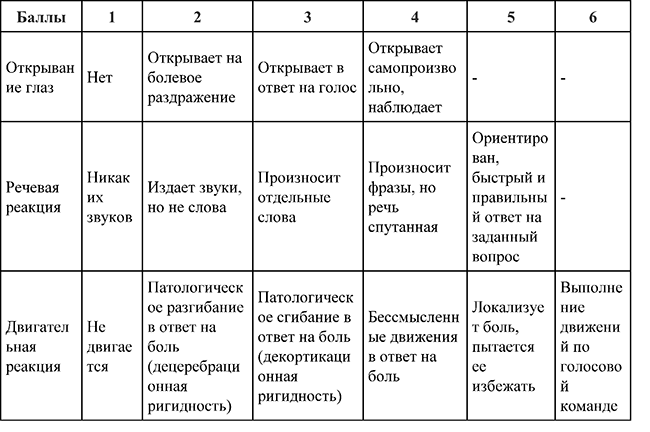
17. Шкала комы Глазго
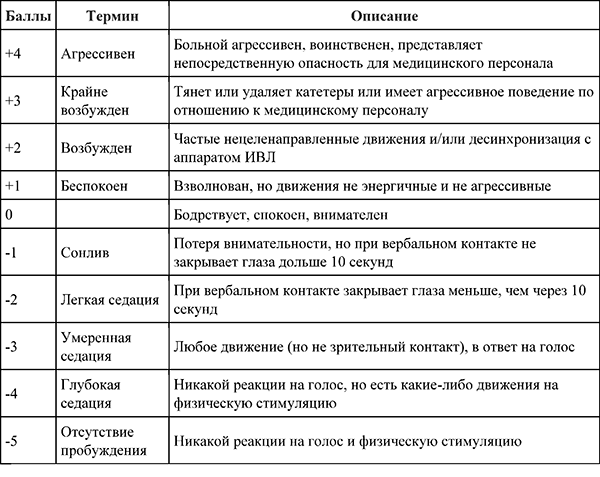
18.Шкала возбуждения-седации Ричмонда (ШКАЛА RASS)
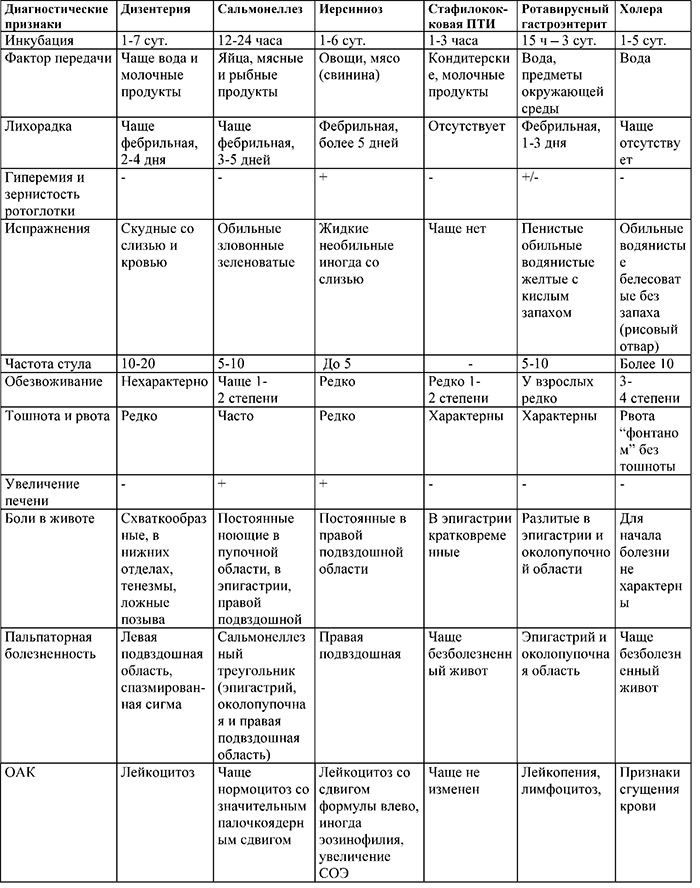
19. Дифдиагностика часто всречающихся ОКИ
Клинические рекомендации по некоторым специфическим возбудителям ОКИ (например, холере, сальмонеллезу, дизентерии (шигеллезу), иерсиниозу (псевдотуберкулезу), ботулизму, протозойным и гельминтным инвазиям, брюшному тифу и паратифам) изложены в отдельных документах, и в настоящих рекомендациях не рассматриваются.
Возбудители ОКИ, рассмотренных в настоящих рекомендациях, — в основном, вирусы и бактерии-представители семейства Enterobacteriaceae.
В этиологической структуре инфекционной диареи в мире на современном этапе доминируют энтеропатогенные вирусы:
ротавирусы (чаще gr A), норовирусы (чаще II типа), астровирусы, аденовирусы (gr F), энтеровирусы и др.
С возрастом этиологическая роль вирусов уменьшается, но остается значимой.
Патогенными представителями семейства Enterobacteriaceae являются бактерии родов: Salmonella, Shigella, Yersinia, диарогенная Escherichia.
Условно-патогенные энтеробактерии (родов Citrobacter, Klebsiella, Enterobacter, Serratia, Proteus, Morganella)
могут вызывать острые кишечные диарейные заболевания при наличии дополнительных условий:
массивной инфицирующей дозе бактерий (например, при пищевых отравлениях), приобретения штаммом бактерий дополнительных факторов патогенности (плазмид адгезивности, энтеротоксигенности и др.).
При определенных условиях (массивной инфицирующей дозе бактерий, снижении резистентности организма) диарейные заболевания могут вызывать бактерии из прочих семейств:
Aeromonas hydrophila, Pseudomonas aeruginosae, Staphylococcus aureus, Streptococcus feacalis, Clostridium perfringens, Clostridium difficile, Bacillus cereus [2, 3].
Известны 3 патогенетических вида диареи
В их основе лежат различные механизмы.Причем каждому заболеванию кишечника свойственен тот или иной вид диареи, а иногда их сочетание [2, 3, 4].
• Секреторная диарея.
В основе лежит усиление секреции натрия и воды в просвет кишечника.Реже она обусловлена снижением всасывательной способности кишечника.
Экзотоксин бактерии проникает через рецепторные зоны в энтероциты и активирует аденилатциклазу, которая способствует усилению синтеза циклического 3’—5’—аденозин—монофосфата (цАМФ).
Это приводит к повышению секреции энтероцитами электролитов и воды в кишке в довольно постоянном соотношении:
5 г натрия хлорида, 4 г натрия гидрокарбоната и 1 г калия хлорида в 1 литре испражнений.
Определенная роль отводится простагландинам, стимулируюшим синтез цАМФ.
Возбудителями, вырабатывающими энтеротоксин, являются:
V. cholerae, энтеротоксигенные эшерихии и многие условно -патогенные бактерии.
Заболевания проявляются потерей с фекалиями интестинальной жидкости, что ведет к дегидратации.
При секреторной диарее осмотическое давление каловых масс ниже осмотического давления плазмы крови.
Стул у больных водянистый и обильный.
• Гиперэкссудативная (воспалительная, инвазивная) диарея.
В основе ее возникновения лежит выпотевание плазмы, крови, слизи и сывороточных белков в просвет кишки.При инвазивных острых кишечных диарейных инфекциях бактерии прикрепляются к слизистой оболочке кишечника, а затем проникают в нее, где размножаются и вырабатывают токсины.
В результате гибели большого количества шигелл, сальмонелл, эшерихий и др. образуется эндотоксин, который проникает через защитные барьеры в кровь. Интоксикация, обусловленная эндотоксинами шигелл, сальмонелл, некоторых эшерихий, кишечных иерсиний, кампилобактерий, имеет определяющее значение в патогенезе инвазивных острых кишечных диарейных инфекций.
Развиваются интоксикация, лихорадка, повреждение слизистой оболочки кишечника, диарея.
Осмотическое давление фекальных масс выше осмотического давления плазмы крови.
Стул у больных жидкий, с примесью слизи, крови и гноя.
• Гиперосмолярная диарея
Она наблюдается при синдроме мальабсорбции -расстройстве всасывания в тонкой кишке одного или нескольких питательных веществ и нарушении обменных процессов.При острых кишечных диарейных инфекциях вирусной этиологии возбудители прикрепляются к рецепторам эпителиоцитов, покрывающих вершины ворсинок слизистой оболочки тонкой кишки, а затем проникают в эти клетки. Размножение вирусов в клетке ведет к ее разрушению (лизису).
Происходят обнажение свободной поверхности верхней части ворсинок и утрата клеток, абсорбирующих жидкость из кишки и синтезирующих дисахаридазы.
Сохраняются только незрелые эпителиальные клетки крипт, секретирующие жидкость и электролиты.
В содержимом кишки накапливаются нерасщепленные дисахариды, повышается осмотическое давление, что привлекает жидкость в просвет кишки и приводит к диарее.
Повышенное осмотическое давление усиливает гнилостный распад в толстой кишке до низкомолекулярных (молочной, уксусной и др.) кислот.
Жидкость не всасывается в толстой кишке за счет высокого осмотического давления (мальабсорбция).
Осмотическое давление каловых масс выше осмотического давления плазмы крови.
Стул у больных обильный, жидкий, с примесью полупереваренной пищи.
ОКИ занимают знадолю чительную в общей структуре заболеваемости человечества инфекционными болезнями, по экономическому ущербу уступая лишь острым респираторным вирусным инфекциям.
В Российской Федерации (РФ) заболеваемость ОКИ установленной и неустановленной этиологии достигает 400 на 100 тыс. населения, а ежегодный суммарный экономический ущерб оценивается в 40 млрд, рублей .
Среди ОКИ установленной этиологии в РФ почти половина случаев приходится на ротавирусную инфекцию (характерна для детей).
Удельный вес ОКИ и пищевых токсикоинфекций неустановленной этиологии составляет около 70% [5].
В структуре очагов групповой заболеваемости с фекально-оральным механизмом передачи норовирусная инфекция превалирует как по количеству очагов, так и по числу пострадавших.
В 2023 г. в Российской Федерации зарегистрировано 269 очагов групповой заболеваемости НВИ с общим количеством пострадавших 3957 человека (в 2021г,-210 и 2882 соответственно).
Наибольшее число пострадавших зарегистрировано в дошкольных, общеобразовательных и летних оздоровительных организациях.
Пик заболеваемости ОКИ приходится на период с июня по сентябрь, что связано с активацией путей передачи инфекции .
ОКИ являются, в основном, антропонозными болезнями.
Источником инфекции являются больные с клинически выраженными, стертыми формами болезни, здоровые бактерио- и вирусоносители.
Основной механизм передачи — фекально-оральный, реализующийся водным, пищевым, контактно-бытовым путями .
Ведущим является пищевой путь передачи.
А установление фактора передачи имеет определенное дифференциально-диагностическое значение (таблица 1).
Для отдельных заболеваний (вирусные инфекции) возможна реализация аэрозольного механизма передачи инфекции [2].
Эпидемический процесс ОКИ проявляется вспышечной и спорадической заболеваемостью.
В зависимости от вида возбудителя наблюдаются сезонные и эпидемические подъемы заболеваемости на отдельных территориях или в климатических зонах.
| № | Фактор передачи пищевого происхождения | Наиболее вероятные возбудители |
|---|---|---|
| 1 | Непастеризованное молоко или молочные продукты | Shigella sonnei, Campilobacter, St.aureus, Yersinia enterocolitica, Listeria, Brucella, Coxiella burneti |
| 2 | Мясные продукты или птица | STEC (энтероинвазивная кишечная палочка, продуцирующая шита-токсин), Cl.perfringens, Salmonella, Campilobacter, St.aureus |
| 3 | Яйца, изделия из яиц | Salmonella enteritidis |
| 4 | Сырые моллюски | Vibrio, Norovirus, Hepatitis A, Plesiomonas |
| 5 | Неочищенная вода | Campilobacter, Cryptosporidium, STEC, Gardia (лямблия), Shigella flexneri |
I. Международная классификация болезней 10-го пересмотра (МКБ-10):
— A04 Другие бактериальные кишечные инфекции
A04.0 – Энтеропатогенная инфекция, вызванная Escherichia coli
A04.1 – Энтеротоксигенная инфекция, вызванная Escherichia coli
A04.2 – Энтероинвазивная инфекция, вызванная Escherichia coli
A04.3 – Энтерогеморрагическая инфекция, вызванная Escherichia coli
A04.4 – Другие кишечные инфекции, вызванные Escherichia coli
A04.5 – Энтерит, вызванный Campylobacter
A04.6 – Энтерит, вызванный Yersinia enterocolitica
A04.7 – Энтероколит, вызванный Clostridium difficile
A04.8 – другие уточненные бактериальные кишечные инфекции
A04.9 – бактериальная кишечная инфекция неуточненная
— A05 Другие бактериальные пищевые отравления, не классифицированные в других
рубриках
A05.0 – Стафилококковое пищевое отравление
A05.3 – Пищевое отравление, вызванное Vibrio parahaemolyticus
A05.4 – Пищевое отравление, вызванное Bacillus cereus
A05.8 – Другие уточненные бактериальные пищевые отравления
A05.9 – Бактериальное пищевое отравление неуточненное
— A08 Вирусные и другие уточненные кишечные инфекции
A08.0 – Ротавирусный энтерит
A08.1 – Острая гастроэнтеропатия, вызванная Норовирусом
A08.2 – Аденовирусный энтерит
A08.3 – Другие вирусные энтериты
A08.4 – Вирусная кишечная инфекция неуточненная
A08.5 – Другие уточненные кишечные инфекции
— A09 Другой гастроэнтерит и колит инфекционного и неуточненного происхождения
A09.0 – Другой и неуточненный гастроэнтерит и колит инфекционного происхождения
A09.9 – Гастроэнтерит и колит неуточненного происхождения
— B34.1 – Энтеровирусная инфекция неуточненная
1.5. Классификация заболевания или состояния
А. По течению:
1. Типичное (манифестное);
2. Атипичное (бессимптомное, стертое);
3. Носительство (острое, хроническое, транзиторное);
Б. По тяжести:
1. Легкое течение;
2. Среднетяжелое течение;
3. Тяжелое течение;
В. По характеру течения:
1. Неосложненное;
2. Осложненное;
Г. По длительности течения:
1. острое (до 13 дней);
2. затяжное (персистирующее) (14-29 дней);
3. хроническое (30 и более дней) [1];
Д. По локализации поражения желудочно-кишечного тракта:
1. Острый гастрит;
2. Острый энтерит;
3. Острый колит;
4. Острый гастроэнтерит;
5. Острый энтероколит;
6. Острый гастроэнтероколит.
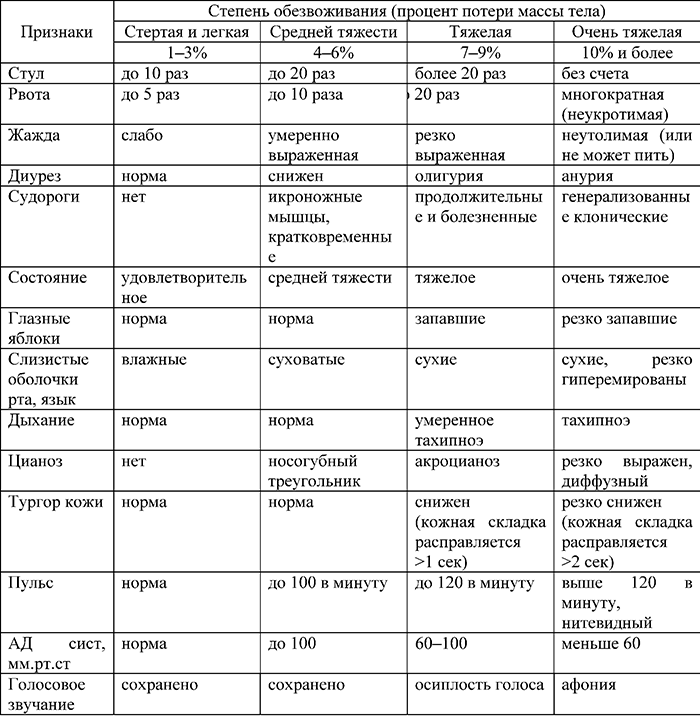
Е. По степени обезвоживания (дегидратации) [10].:
— обезвоживание I степени – потеря массы тела не превышает 3%;
— обезвоживание II степени – потеря массы тела 4-6%;
— обезвоживание III степени – потеря массы тела 7-9%;
— обезвоживание IV степени – потеря массы тела 10% и более.
При пищевых токсикоинфекциях инкубационный период короче и составляет, как правило, от 30 минут до 6 часов.
Типичная клиника ОКИ представлена двумя основными остро возникшими синдромами:
интоксикационным и синдромом дисфункции желудочно -кишечного тракта.
Под интоксикационным синдромом в инфектологии понимают, прежде всего, лихорадку (повышение температуры тела выше 37°C).
Дисфункция различных отделов желудочно -кишечного тракта (гастрит, энтерит, колит) объясняется механизмом и путями инфицирования, дозой инфицирующего агента, тропностью возбудителей (токсинов) к определенным участкам пищеварительной трубки, преморбидным состоянием желудочно-кишечного тракта, анатомо-физиологическими особенностями организма в разные возрастные периоды, состоянием иммунного статуса в общем и местного иммунитета, в частности.
Клинические формы при острых кишечных инфекциях
Синдром острого гастрита характеризуется внезапно возникающими болями и тяжестью в эпигастральной области.Болевому синдрому сопутствуют, а иногда предшествуют тошнота и рвота.
Рвота приносит облегчение, в тяжелых случаях становится неукротимой, возникает после каждого приема жидкости.
При пальпации живота в эпигастральной области отмечается болезненность разной степени выраженности.
Синдром острого энтерита проявляется урчанием и переливанием в животе, нередко слышными на расстоянии; периодическими болями по всему животу или в области пупка, императивными позывами на дефекацию, обильным жидким стулом.
Испражнения водянистые, могут быть с комками непереваренной пищи, вследствие нарушения ферментативных процессов и всасывания в тонкой кишке.
Окраска испражнений светлая, золотисто -желтая или зеленоватая (встречается не только при сальмонеллезе) за счет присутствия неизмененных желчных пигментов, повышенной перистальтики и быстрого продвижения содержимого кишечника.
При тяжелых острых энтеритах испражнения могут иметь вид полупрозрачной белесоватой мутной жидкости с хлопьевидными или отрубевидными взвешенными частицами, которые после отстоя образуют осадок.
При пальпации живота отмечаются урчание, шум плеска; по ходу тонкой и толстой кишок.
Для заболеваний, при которых энтерит является главным синдромом, в большинстве случаев характерно развитие обезвоживания.
Синдром острого колита характеризуется периодическими схваткообразными болями в нижней части живота, чаще в левой подвздошной области, ложными позывами на дефекацию, тенезмами (болезненными позывами), ощущением неполного освобождения кишечника после дефекации.
Для колитического синдрома типичны гомогенный характер испражнений, их кашицеобразная или полужидкая консистенция, наличие патологических примесей: слизи, крови, гноя.
При тяжелых колитах, сопровождающихся частым стулом, испражнения с каждой дефекацией становятся все более скудными, теряют каловый характер.
При развитии геморрагического процесса в терминальных отделах толстой кишки стул состоит из слизи, крови и гноя (ректальный плевок).
Когда кровоизлияния и некроз локализуются преимущественно в правой половине толстой кишки, слизь равномерно окрашивается в красный или буро -красный цвет (малиновое желе). Гной в чистом виде (без слизи) в острый период болезни практически никогда не наблюдается. Его можно обнаружить в период реконвалесценции в последних порциях испражнений или на поверхности оформленных каловых масс, что почти всегда свидетельствует о сохраняющемся очаговом воспалительном или язвенном процессе в прямой и сигмовидной кишках.
Пальпаторно толстая кишка имеет характер плотной ригидной трубки, тонически сокращается, становится менее подвижной. Диаметр и консистенция кишки примерно одинаковы в отличие от того, что наблюдается при хронических колитах.
Синдромы гастроэнтерита, энтероколита, гастроэнтероколита представлены сочетанием соответствующих симптомов.
Специфические осложнения
Дегидратационный шок — это разновидность негеморрагического гиповолемического шока, развивается в результате первичного снижения ОЦК за счет изотонической дегидратации.Для гемодинамического профиля гиповолемического шока характерно снижение преднагрузки и сердечного индекса, увеличение индекса периферического сосудистого сопротивления.
Клиническая картина складывается из признаков недостаточной перфузии нескольких органов и систем — окон шока.
Первое окно — состояние кожного покрова (похолодание, мраморность, замедление заполнения белого пятна ногтевого ложа и др.),
второе — различной глубины дефицит сознания либо качественные изменения сознания,
третье — снижение темпа диуреза.
Одним из самых важных критериев шока являются гемодинамические нарушения (артериальная гипотензия, тахикардия).
Клинико-лабораторная характеристика степеней дегидратации представлена в Приложении Г1.
В лечении используется быстрое внутривенное введение сбалансированных изотонических солевых растворов в объемах, зависящих от степени дегидратации.
Септический шок — самый частый вариант дистрибутивного шока, характеризующийся выраженной вазодилатацией и первичным микроциркуляторно-митохондриальным дистрессом.
Для гемодинамического профиля септического шока характерно снижение преднагрузки и индекса периферического сосудистого сопротивления, увеличение сердечного индекса. Клиника представлена совокупностью признаков гипоперфузии тканей: окна шока (описание смотри выше).
Важнейшими характеристиками септического шока являются:
1) необходимость применения вазопрессоров для достижения АДср ^ 65 мм рт.ст., несмотря на адекватную инфузионную терапию,
2) увеличение концентрации лактата в крови 2 ммоль/л [11].
Смешанный шок (дегидратационный+септический) необходимо заподозрить, если через 2-3 часа достаточной по объему регидратации, для поддержания АД больному требуется вазопрессорный препарат.
Острое повреждение почек (ОПП).
На основании критериев KDIGO и национальных рекомендаций Ассоциации нефрологов России в настоящее время ОПП определяется как повышение креатинина плазмы крови на ^ 26,4 мкмоль/л в течение 48 часов; или повышение креатинина ^ 1,5 раз по сравнению с исходным уровнем (если это известно, или предполагается, что это произошло в течение предшествующих 7 дней); или объем мочи 0,5 мл/кг/час за 6 часов [8].
По патогенетическому механизму ОПП при ОКИ преренальная.
Явления гиповолемии, гипотензии и шока приводят к изменениям внутрипочечной гемодинамики с развитием ишемии коркового слоя и прогрессированием ишемического повреждения тубулогломерулярного регуляторного механизма [7].
Синдром острой печеночной дисфункции — компонент системной органной дисфункции при сепсисе, характеризуется увеличением содержания билирубина выше 20 мкмоль/л в течение двух дней или повышением уровня трансаминаз в два и более раза от верхней границы референтного интервала [7].
Синдром острой печеночной дисфункции необходимо дифференцировать от лекарственного (и другого токсического) повреждения печени.
Острый панкреатит: характерны упорный интенсивный болевой синдром, рвота, вздутие живота; повышение активности амилазы и липазы крови/амилазы мочи; увеличение поджелудочной железы, размытость контуров, выпот в сальниковой сумке, расширение главного панкреатического протока на УЗИ/КТ.
Осложнять течение ОКИ также могут острая церебральная недостаточность, аппендицит, межкишечный абсцесс, пневмония, венозные и артериальные тромбозы, сепсис и др.
Диагностика острых кишечных инфекций
у взрослых производится путем сбора анамнеза (в том числе эпидемиологического), клинического осмотра, лабораторных и специальных методов обследования и направлена на определение нозологии и клинической формы, тяжести состояния, выявление осложнений и показаний к лечению.
1. Жалобы и анамнез
Рекомендуется у всех пациентов обратить внимание на первые признаки заболевания, степень повышение температуры тела, слабость, жажду, тошноту, рвоту (частоту, характер и количество рвотных масс), боли в животе, ощущение «урчания» и «переливания»;наличие диареи, времени ее появления, частоту, характер и примерный объем потери жидкости за одну дефекацию.
Для оценки степени дегидратации необходимо выяснить у больного частоту и обильность рвоты и жидкого стула до момента обращения за медицинской помощью;
оценить звонкость голоса, наличие острых снижений слуха и зрения;
прицельно уточнить возникновение судорог; акцентировать внимание на количестве выделенной мочи
Рекомендуется всем пациентам при сборе анамнеза определить длительность заболевания, а также факторы, которые препятствуют немедленному началу лечения или, требующие коррекции лечения в зависимости от сопутствующих заболеваний для определения тактики терапии.
Комментарии:
Такими факторами могут быть наличие непереносимости лекарственных препаратов;
неадекватное психоэмоциональное состояние пациента перед лечением;
угрожающие жизни острое состояние/заболевание или обострение хронического заболевания,
требующее привлечение врача-специалиста по профилю; отказ от лечения
Рекомендуется у всех пациентов обратить внимание на сведения эпидемиологического анамнеза об употреблении эпидемически значимых продуктов питания в пределах инкубационного периода. В первую очередь рекомендуется выяснять употребление продуктов, в которых возможно активное размножение и токсинообразование бактерий семейства Enterobacteriaceae: мясо и мясопродукты, яйца и изделия из них, натуральные молоко и молокопродукты, рыба и морепродукты.
Важным является указание на нарушения приготовления и/или условий хранения данных продуктов.
Рекомендуется обратить внимание на употребление небутилированной и некипяченой воды, особенно в зарубежных поездках
(Египет, Индия, Тунис и другие страны Африки и Юго-Восточной Азии).
Рекомендовано обратить внимание на контакт с больными ОКИ; наличие вспышек, связанных с употреблением одного и того же продукта.
Рекомендуется обратить внимание на наличие сопутствующих хронических заболеваний или иных состояний (беременность) для дифференциальной диагностики и определения показаний к госпитализации. .
.
Рекомендуется обратить внимание на официальное место работы и характер профессиональной деятельности пациента для определения показаний к госпитализации, к проведению контрольно-выписного обследования и диспансерному наблюдению.
Комментарии:
К декретированной группе относят: должностных лиц и работников организаций, деятельность которых связана с производством, хранением, транспортировкой и реализацией пищевых продуктов и питьевой воды, воспитанием и обучением детей, коммунальным и бытовым обслуживанием населения.
Рекомендуется оценить степень обезвоживания по В.И.Покровскому (Приложение А3) всем на момент обращения и наладить учет баланса жидкости при обезвоживании ≥ II ст
2. Физикальное обследование
Рекомендовано для всех начать общий осмотр пациента с оценкой уровня сознания на основе шкал ком Глазго и RASS (Приложение А3),оценить положение и поведение пациента.
Далее определить состояние кожных покровов и видимых слизистых оболочек:
цвет (гиперемия, бледность, мраморность, цианоз), влажность, тургор.
Необходимо определить вес пациента и рассчитать ИМТ
Рекомендованы физикальные методы исследования желудочно-кишечного тракта для диагностики клинической формы инфекции и дифференциальной диагностики [2]:
поверхностная и глубокая пальпация живота;
определение симптомов раздражения брюшины;
перкуторное определение границ печени и селезенки;
аускультация кишечных шумов
Рекомендованы физикальные методы исследования сердца: измерение пульса и артериального давления для определения степени тяжести заболевания, наличия осложнений и сопутствующих заболеваний, проведения дифференциальной диагностики [2, 12, 15].
3. Лабораторные диагностические исследования
1. Неспецифическая лабораторная диагностика
Рекомендовано всем пациентам выполнение В03.016.002 общего (клинического) анализа крови развернутого с определением уровня эритроцитов, гематокрита, лейкоцитов, тромбоцитов, лейкоцитарной формулы для комплексной оценки степени тяжести болезни, своевременного выявления осложнений и неотложных состояний, дифференциальной диагностики
Комментарии: уровень лейкоцитов и палочкоядерных элементов важен в дифференциальной диагностике, нарастание лейкоцитоза в динамике – неблагоприятный признак, при котором нужно исключить ряд хирургических осложнений (аппендицит, абсцесс, перитонит и др.).
Важным параметром ОАК в оценке дегидратации при ОКИ является гематокрит.
При тяжелых септических вариантах возможна тромбоцитопения.
Рекомендовано всем пациентам выполнение В03.016.006 общего (клинического) анализа мочи для выявления наличия почечной дисфункции, декомпенсации сопутствующих заболеваний [1, 2].
Комментарии:
при неосложненном течении ОКИ патологических изменений нет.
При наличии лейкоцитурии (лейкоциты ≥ 7 в поле зрения) рекомендовано исследование мочи методом Нечипоренко (забор мочи желателен катетером).
При лейкоцитурии >2000 лейкоцитов в 1 мл мочи, целесообразно проведение микробиологического (культурального) исследования мочи на аэробные и факультативно-анаэробные условно-патогенные микроорганизмы и/или микробиологического (культурального) исследования мочи на бактериальные патогены с применением автоматизированного посева.
Рекомендовано всем пациентам при поступлении в стационар и в динамике (при необходимости) B03.016.010 копрологическое исследование (микроскопическое исследование испражнений (копрограмма)) [2, 4, 6].
Комментарии:
копрограмма позволяет выявить воспалительный процесс в толстом кишечнике (колит), оценить функцию поджелудочной железы, предположить формирование дисбиоза
Рекомендовано всем пациентам при поступлении в стационар микроскопическое исследование кала на простейшие и на яйца и личинки гельминтов однократно [6, 11, 29]:
A26.19.010 Микроскопическое исследование кала на яйца и личинки гельминтов
А26.19.011 Микроскопическое исследование кала на простейшие
Комментарии: это исследование позволяет провести дифференциальную диагностику с паразитарной инфекцией и/или выявить сопутствующий паразитоз (аскаридоз, лямблиоз, описторхоз и др.).
Для дифференциальной диагностики ОКИ у иммунокомпроментированного контингента актуальны криптоспоридиоз, изоспороз, микроспоридиоз.
Пациентам с дегидратацией ≥ II степени и/или тяжелым течением ОКИ и/или признаками любого шока с целью диагностики органных поражений рекомендовано выполнение в течение первых 12-х часов анализа крови биохимического терапевтического с определением:
A09.05.020 Исследование уровня креатинина в крови
A09.05.031 Исследование уровня калия в крови
A09.05.030 Исследование уровня натрия в крови
A09.05.041 Определение активности аспартатаминотрансферазы в крови
A09.05.042 Определение активности аланинаминотрансферазы в крови
A09.05.023 Исследование уровня глюкозы в крови
A09.05.021 Исследование уровня общего билирубина в крови
A09.05.022.001 Исследование уровня билирубина связанного (конъюгированного) в крови
Тяжелым пациентам, поступающим в ОРИТ (АРО) в связи с развитием осложнений, рекомендуется:
B03.016.011 Исследование кислотно-основного состояния и газов крови [7].
С целью проведения дифференциальной диагностики с мезентериальным (либо другим) тромбозом;
а также при генерализованной (септической) форме ОКИ;
у пациентов в ОРИТ/АРО для своевременной диагностики расстройств гемостаза рекомендована
B03.005.006 Коагулограмма (ориентировочное исследование системы гемостаза) с определением
A12.05.039 Активированного частичного тромбопластинового времени;
A12.05.027 определением протромбинового (тромбопластинового) времени в крови или в плазме;
A12.05.028 определением тромбинового времени в крови;
A09.05.050 исследованием уровня фибриногена в крови;
А09.05.051.001 определением концентрации D-димера в крови
С целью своевременной диагностики ВИЧ-инфекции пациентам с генерализованным (септическим) течением ОКИ или при диарее длительностью ≥30 дней рекомендовано:
A26.06.048 Определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1 (Human immunodeficiency virus HIV 1) в крови
A26.06.049 Определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-2 (Human immunodeficiency virus HIV 2) в крови
Уровень убедительности рекомендаций – С (уровень достоверности доказательств — 5).
2. Специфическая лабораторная диагностика
Рекомендовано у всех пациентов с признаками ОКИ при поступлении/обращении за медицинской помощью проведение этиологической диагностики, направленной на установление вирусной, бактериальной или сочетанной этиологии заболевания:
молекулярно-биологическое исследование фекалий на ротавирусы (Rotavirus gr. A)
или определение РНК ротавирусов (Rotavirus gr.A) в образцах фекалий методом ПЦР;
молекулярно-биологическое исследование фекалий на норовирусы (Norovirus II, I генотипа)
или определение РНК калицивирусов (норовирусов) (Caliciviridae (Norovirus)) в образцах фекалий методом ПЦР;
молекулярно-биологическое исследование фекалий на микроорганизмы сальмонелла (Salmonella spp.);
молекулярно-биологическое исследование фекалий на микроорганизмы рода шигелла (Shigella spp.);
молекулярно-биологическое исследование фекалий на диарогенные эшерихии (EHEC, EPEC, ETEC, EIEC, EAgEC);
молекулярно-биологическое исследование фекалий на патогенные кампилобактерии (Campylobacter jejuni/coli) [49].
Комментарии:
Молекулярно-биологические исследования фекалий на наличие РНК/ДНК ведущего спектра возбудителей ОКИ характеризуются высокой чувствительностью (более 90%) и специфичностью (более 95%), что позволяет существенно сократить время установления этиологического диагноза, определения тактики терапии и проведения противоэпидемических мероприятий в очаге (в случае регистрации очаговой заболеваемости).
Рекомендовано классическое бактериологическое (выделение и идентификация бактерий культуральным методом с помощью питательных сред и биохимических тестов) исследование фекалий на энтеропатогенную группу всем пациентам при поступлении/обращении за медицинской помощью, которое включает:
А26.19.001Микробиологическое (культуральное)исследование фекалий/ ректального мазка на возбудителя дизентерии (Shigella spp.);
А26.19.002 Микробиологическое (культуральное) исследований фекалий на возбудители брюшного тифа и паратифов (Salmonella typhi);
А26.19.003Микробиологическое (культуральное) исследование фекалий/ректального мазка на микроорганизмы рода сальмонелла (Salmonella spp.);
A26.19.078Микробиологическое (культуральное) исследование фекалий/ректального мазка на диарогенные эшерихии (EHEC, EPEC, ETEC, EAgEC, EIEC);
А26.19.008 Микробиологическое (культуральное) исследование кала на аэробные и факультативно-анаэробные микроорганизмы.
Комментарий:
кратность первичного бактериологического исследования фекалий не определена (исключение – при обследовании на холеру).
Основным материалом для исследований при ОКИ являются пробы испражнений,
и только при необходимости производится посев рвотных масс, промывных вод желудка и кишечника.
Кровь и моча подлежат бактериологическому исследованию при ОКИ с лихорадкой ≥5 дней;
при органной дисфункции и повышении лактата крови (т.е. подозрении на сепсис).
Посев мочи необходим при достоверной лейкоцитурии.
Посев цереброспинальной жидкости – только при наличии менингеального синдрома.
Кровь, моча и желчь должны быть исследованы при определении характера носительства у декретированного контингента только при брюшном тифе и сальмонеллезе.
При летальных исходах заболеваний исследуются образцы как прижизненно отобранного, так и аутопсийного (нативного или фиксированного) материала, полученные при патологоанатомическом исследовании [6].
Контрольное бактериологическое исследование пробы испражнений после клинического выздоровления проводится однократно, через 1-2 дня после окончания лечения и только пациентам декретированной группы с установленной этиологией ОКИ.
С целью своевременной диагностики холеры всем пациентам с ОКИ в сезон (продолжительность сезона зависит от типа территории), а также пациентам с ОКИ, развившейся в течение пяти календарных дней после прибытия из неблагополучных по холере стран, пациентам с диареей и рвотой при тяжелом течении болезни и выраженном обезвоживании, рекомендовано трехкратно с интервалом в 3 часа
А26.19.006 Микробиологическое (культуральное) исследование фекалий на холерные вибрионы (Vibrio cholerae).
Рекомендовано пациентам с ОКИ при невозможности проведения молекулярно-биологического исследования фекалий на основных возбудителей ОКИ, а также на амбулаторном этапе оказания помощи, определение антигенов вирусов в образцах фекалий:
A26.19.039 Определение антигенов ротавирусов (Rotavirus gr.A) в образцах фекалий ;
A26.19.040 Определение антигенов норовирусов (Norovirus) в образцах фекалий
Комментарии:
определение вирусов в кале является обязательным при всех ОКИ.
Однако перечень вирусов, поиск которых необходим при спорадическом случае ОКИ, не уточнен.
Серологическое исследование для определения уровня антител к антигенам возбудителей ОКИ всем пациентам не рекомендуется.
Комментарии:
к результатам серологического исследования необходимо относиться с максимальной осторожностью, интерпретировать результаты только в динамике; помнить о возможности позднего появления антител (к концу 2-й – началу 3-й недели). Целесообразно использовать этот метод для дифференциальной диагностики субклинических форм ОКИ и носительства; для дифференциальной диагностики ОКИ с неинфекционными диареями.
При подозрении на инфекцию, вызванную Clostridium difficile, рекомендовано:
A26.19.095 Иммунохроматографическое экспресс-исследование кала на токсины A и B клостридии (Clostridium difficile),
или A26.19.071 Молекулярно-биологическое исследование фекалий на возбудителя диффициального клостридиоза (Clostridium difficile) [6,11, 36].
4. Инструментальные диагностические исследования
Рекомендована регистрация электрокардиограммы (A05.10.006) при поступлении в стационар всем взрослым пациентам, далее – по показаниям [2, 4, 6].Комментарии:
ЭКГ выполняется, прежде всего, для дифференциальной диагностики с абдоминальной формой инфаркта миокарда и для выявления сопутствующей патологии, влияющей на решение о госпитализации пациента и план лечения.
Рекомендовано
A04.16.001 ультразвуковое исследование (УЗИ) органов брюшной полости (комплексное) при стойком неясном болевом синдроме и/или подозрении на хирургические осложнения с целью дифференциальной диагностики [2, 6, 10].
С дифференциально-диагностической целью при подозрении на желудочно-кишечное кровотечение;
при персистирующей диарее (более 14 дней) и/или подозрении на ВЗК, амебиаз, балантидиаз, псевдомембранозный колит рекомендовано A03.16.001 Эзофагогастродуоденоскопия и/или
A03.18.001 Колоноскопия и/или
A03.19.002 Ректороманоскопия
5. Иные диагностические исследования
Рекомендуется прием (осмотр, консультация) врача-хирурга при подозрении на аппендицит, межкишечный абсцесс, мезентериальный тромбоз, перитонит, желудочно-кишечное кровотечение и другие хирургические осложнения;
Прием (осмотр, консультация) врача-кардиолога при острой сердечно-сосудистой недостаточности, декомпенсации хронической кардиальной патологии;
Прием (осмотр, консультация) врача-акушера-гинеколога при развитии ОКИ на фоне беременности,
Прием (осмотр, консультация) врача-невролога при подозрении на ботулизм для определения дальнейшей тактики ведения.
Рекомендуется осмотр (консультация) врачом-анестезиологом-реаниматологом пациентам с гиповолемическим шоком, а также другой органной недостаточностью (2 и более балла по шкале qSOFA) для перевода в отделение реанимации и интенсивной терапии (ОРИТ) [7, 8, 9, 18].
Многообразие клинических проявлений ОКИ
обуславливает практическую важность дифференциальной диагностики их с рядом инфекционных и неинфекционных заболеваний.
Необходимо дифференцировать ОКИ, вызываемые ротавирусами, норовирусами, астровирусами, аденовирусами, энтеровирусами;
сальмонеллез, дизентерию, эшерихиозы, иерсиниоз, холеру, ПТИ, ботулизм, кампилобактериоз, амебиаз, балантидиаз, лямблиоз, некоторые гельминтозы.
Часто ОКИ приходится дифференцировать с отравлениями различными токсическими веществами,
хирургическими заболеваниями:
(аппендицитом, острым и хроническим, панкреатитом, острой кишечной непроходимостью, тромбозом мезентериальных сосудов, опухолями ЖКТ, внематочной беременностью);
инфарктом миокарда, ВЗК, медикаментозными, гормональными, аллергическими диареями.
На всех этапах выявления случаев ОКИ должна проводиться дифференциальная диагностика с патологией, сопровождающейся высокими прогностическими рисками для пострадавших:
пневмонии, острая хирургическая и гинекологическая патология, ИБС, фульминантные формы инфекционных заболеваний, энтеральные интоксикации не микробной этиологии и иные.
Обоснованные сомнения при дифференциальной диагностике должны трактоваться в пользу нозологий, сопровождающихся более высокими прогностическими рисками для пациента
Дифференциальная диагностика ОКИ представлена в Приложении А3.4.
Принципы лечения больных с ОКИ предусматривают решение следующих задач:
предупреждение дальнейшего развития патологического процесса, обусловленного заболеванием, достижение полного и стойкого выздоровления;
профилактика развития возможных осложнений заболевания.
На выбор тактики лечения оказывают влияние следующие факторы:
период заболевания; тяжесть заболевания; клиническая форма заболевания;
ведущие клинические проявления и особенности течения заболевания с учетом признаков иммунодефицита
(хронический алкоголизм, истощение, тяжелая сопутствующая патология, пожилой возраст); возраст больного;
наличие и характер осложнений;
доступность и возможность выполнения лечения в соответствии с необходимым видом оказания медицинской помощи.
Рекомендовано лечение в амбулаторных условиях пациентов, не относящихся к декретированной группе, с легкой и среднетяжёлой формой ОКИ без хронической сопутствующей патологии.
В случае безуспешности проводимого лечения или невозможности его проведения в амбулаторных условиях рассматривается вопрос о госпитализации в стационар.
.
Рекомендована госпитализация в инфекционные отделения медицинских организаций, оказывающих медицинскую помощь взрослым пациентам с инфекционными заболеваниями, пациентов, переносящих заболевание в тяжелой форме, в среднетяжелой форме в случае отягощенного преморбидного фона, с осложнениями болезни, беременных, а также по эпидемическим показаниям, в том числе и с легким течением болезни.
Комментарии:
для получения полной информации (касающейся доз, показаний к применению и способов применения) о том или ином ЛС, следует ознакомиться с инструкции по медицинскому применению (ИМП).
1. Консервативное лечение
1. Этиотропная терапия
Антимикробная терапия рекомендована пациентам с тяжелым и среднетяжелым течением ОКИ:
с признаками колита (инвазивной диареи) и/или генерализации инфекции и/или наличии серьезных фоновых и сопутствующих заболеваний (сахарный диабет, туберкулез, ВИЧ-инфекция и другие);
а также при затянувшемся бактериовыделении в периоде реконвалесценции у декретированных лиц.
Комментарии:
декретированное лицо самостоятельно определяет выбор активной (с проведением скорректированных повторных циклов антибактериальной терапии) или пассивной (ожидание естественного прекращения бактериовыделения) тактики в периоде реконвалесценции для получения допуска к работе.
Рекомендованы стартовые антимикробные средства при среднетяжелом течении инфекции и отсутствии признаков генерализации:
фуразолидон, нифуроксазид, #нифурател, рифаксимин – так, называемые, кишечные антисептики.
Фуразолидон 0,1г 4 раза в сутки;
Нифуроксазид 0,2г 4 раза в сутки;
#Нифурател 0,4г 3 раза в сутки [53];
Рифаксимин 0,4г 2 раза в сутки;
Комментарии:
кишечные антисептики – это антимикробные средства, которые после приема внутрь обеспечивают антимикробный эффект практически только в содержимом кишечника и не оказывают общерезорбтивного действия.
Поэтому для лечения ОКИ, склонных к септическому течению, применение кишечных антисептиков нерационально.
Продолжительность этиотропной терапии определяется нормализацией температуры и, как правило, ограничивается 3-5 днями.
Наличие жидкого стула, астеновегетативного синдрома, болей в животе, метеоризма сами по себе не являются основанием для продолжения антибактериальной терапии.
При подозрении на бактериальные ОКИ рекомендованы антибактериальные препараты системного действия при среднетяжелом течении инфекции и/или наличии признаков генерализации:
ципрофлоксацин**, Ко-тримоксазол [Сульфаметоксазол+Триметоприм] **
Комментарии:
Ципрофлоксацин** 0,5г 2 раза в сутки;
Ко-тримоксазол Сульфаметоксазол+Триметоприм 0,48г 2 раза в сутки. При выборе антимикробных средств необходимо руководствоваться лекарственной устойчивостью возбудителей ОКИ, циркулирующих в регионе.
Комментарии:
Интести-бактериофаг обладает способностью специфически лизировать стафилококковые бактерии, возбудителей инфекций: S. flexneri I, II, III, IV и VI типов и S. sonnei, S. paratiphi A, S. paratiphi В, S. tiphimurium, S.infantis, S.cholerasuis, S. oranienburg, S. enteritidis; Escherichia coli, Proteus vulgaris и mirabilis, Enterococcus, Staphylococcus, Pseudomonas aeraginosa.
Интести-бактериофаг принимают по 30-40 мл 4 раза в сутки за 0,5-1 час до приема пищи.
Рекомендованы парентеральные антимикробные препараты системного действия при тяжелом течении ОКИ [2, 4, 6].
Комментарии:
рекомендованы парентеральные фторхинолоны, аминогликозиды, цефалоспорины III поколения
(цефтриаксон**, цефотаксим**, цефтазидим**, цефаперазон+сульбактам**), карбапенемы (меропенем**).
Во время беременности могут применяться Цефтриаксон**, Цефтазидим**.
Комбинации из 2-х и более антибиотиков должны быть строго ограничены тяж елыми генерализованными случаями заболевания.
При развитии ОПП не рекомендовано применение аминогликозидов.
Не рекомендовано этиотропное лечение при подозрении/подтверждении вирусной этиологии ОКИ
2. Патогенетическая и симптоматическая терапия
Рекомендуется обязательное проведение базисной терапии всем пациентам независимо от тяжести течения заболевания.
Комментарии:
Базисная терапия включает в себя постельный режим, диету и промывание желудка.
Рекомендовано промывание желудка пациентам с клинико-эпидемиологическими признаками ПТИ
(короткая инкубация, групповой характер заболевания, связь с недоброкачественным продуктом питания)
Комментарии: целесообразно проведение промывания желудка, независимо от времени, прошедшего с начала заболевания.
Для промывания желудка используют 5-10 л кипяченой воды температуры 20-30°С.
Исключением является ситуация подозрения на ботулизм.
В этом случае промывание желудка «ресторанным» способом не рекомендовано.
Рекомендована всем пациентам с ОКИ щадящая диета (стол ЩД) [2, 6].
Комментарии:
в разгар ОКИ разрешены: слизистые супы, кисель, рисовая каша;
картофель, сушки, белые сухари, макароны; домашний творог, мясные тефтели,
рыба нежирных сортов; сладкие гранаты, черника, кизил.
Организация диетического лечебного питания пациентов с ОКИ при стационарном лечении в медицинских организациях проводится в соответствии с приказами Министерства здравоохранения Российской Федерации от 5 августа 2003 .г №330 «0 мерах по совершенствованию лечебного питания в лечебно-профилактических учреждениях Российской Федерации»,
от 12 июня 2013 г. № 395н «Об утверждении норм лечебного питания»,
и от 23 сентября 2020 г. № 1008н «Об утверждении порядка обеспечения пациентов лечебным питанием».
Не рекомендованы голодание и водно-чайная пауза
Рекомендована пероральная регидратация всем пациентам с секреторной и гиперосмолярной диареей
Комментарии:
регидратация – основной компонент патогенетической терапии ОКИ, особенно протекающих с секреторной и гиперосмолярной диареей.
Часто адекватная регидратационная терапия приводит к выздоровлению больных даже без каких-либо дополнительных методов лечения.
Регидратацию проводят в два этапа:
Регидратация с целью ликвидации имеющихся потерь жидкости (первичная) – 1,5-3 часа.
Регидратация с целью коррекции продолжающихся потерь жидкости (вторичная или компенсаторная).
Растворы для оральной регидратации подогревают до 37-40°С.
Объем раствора определяется степенью обезвоживания и массой тела больного.
Для I ст. – это 30-40 мл/кг,
для II-III ст. – это 40-70 мл/кг.
Рекомендуют дробное применение раствора – по 1 стакану в течение 8-12 минут.
Регидратацию проводят оральными регидратационными солями (ORS).
По фармакологическому указателю оральные регидратационные соли относятся к группе «Регуляторы водно-электролитного баланса и кислотно-щелочной среды в комбинациях».
Рекомендовано применение ORS с действующими веществами:
декстроза + калия хлорид + натрия хлорид + натрия цитрат**;
декстроза + калия хлорид + натрия хлорид + натрия цитрат + диоксид кремния + аминокислотный хелат цинка (специализированный пищевой продукт диетического лечебного питания для детей с первых дней жизни и взрослых);
декстроза + натрия цитрата дигидрат + калия хлорид + натрия хлорид (специализированный пищевой продукт диетического лечебного питания для детей с первых дней жизни и взрослых)
Коррекция обезвоживания должна проводиться с использованием и бессолевых растворов, среди которых предпочтение следует отдать питьевой воде.
Не рекомендовано назначение оральной регидратации (ORS) пациентам с инвазивной диареей.
Рекомендовано назначение средств растительного происхождения пациентам с ОКИ нетяжелого течения.
Комментарии:
вяжущими свойствами обладают отвар соплодий ольхи, плодов черники, гранатовых корок, настой плодов черемухи,
что позволяет их использовать при секреторной диарее.
Отвар бадана, горца змеиного, листьев эвкалипта, корневища лапчатки обладают противовоспалительным, бактерицидным, кровоостанавливающим и противодиарейным эффектом, поэтому могут с успехом применяться при воспалительной (инвазивной) диарее.
Рекомендована внутривенная регидратация госпитализированным пациентам с явлениями шока, острого повреждения почек, обезвоживания II-III степени; с неукротимой рвотой, потерями жидкости более 1,5 л/ч, сахарным диабетом [2, 4, 6, 10].
Комментарии: для внутривенной регидратации рекомендованы растворы следующего состава:
Калия хлорид+ Кальция хлорид + Магния хлорид + Натрия ацетат + Натрия хлорид**;
Калия хлорид+Натрия гидрокарбонат+Натрия хлорид**;
Натрия лактата раствор сложный [Калия хлорид+Кальция хлорид+Натрия хлорид+Натрия лактат] **;
Калия хлорид + Магния хлорид + Натрия хлорид+ Натрия фумарат **;
Калия хлорид+Кальция хлорид+Магния хлорид+Натрия ацетат+Натрия хлорид+Яблочная кислота **;
Калия хлорид + Натрия ацетат + Натрия хлорид**;
Расчет объема первичной регидратации на практике проводится, чаще всего, по клиническим признакам дегидратации. Так, например, больному средней массы тела (75 кг) с признаками обезвоживания III степени за 2 часа необходимо ввести 4,5 — 6,5л жидкости. Первый этап считается завершенным при условии восстановления гемодинамики, прекращения рвоты, восстановления диуреза. Полный переход на оральную регидратацию возможен при условиях появления испражнений калового характера; отсутствия рвоты в течение 12 часов; преобладания количества мочи над количеством испражнений в течение 12 часов.
Рекомендуется проведение дезинтоксикационной терапии пациентам с ОКИ без обезвоживания для купирования синдрома интоксикации [2, 4, 52-55].
.
Комментарии: объем зависит от степени тяжести пациента
Легкая и средняя степень тяжести – пероральная дезинтоксикация в объеме 2–3 литров жидкости в сутки
(черный чай с лимоном, кизиловым, черничным вареньем; гранатовый сок, фруктовый кисель; а также питьевая вода).
Средняя степень тяжести и тяжелое течение при лечении больного в условиях стационара – инфузионная терапия: 800–1200 мл глюкозо-солевых растворов.
У пациентов с увеличенным уровнем глюкозы в крови рекомендовано введение натрия хлорида раствора сложного [Калия хлорид+Кальция хлорид+Натрия хлорид]**, раствора калия хлорида+натрия ацетата+натрия хлорида**, раствора натрия ацетата+натрия хлорида, раствора калия хлорида+натрия гидрокарбоната+натрия хлорида, 0,9% раствора натрия хлорида** в суточной дозе – 5 – 20 мл/кг, меглюмина натрия сукцинат**- со скоростью до 90 капель/мин (1–4,5 мл/мин) — средняя суточная доза — 10 мл/кг. [52-55]. Длительность определяется выраженностью и продолжительностью синдрома интоксикации.
Рекомендовано назначение нестероидных противовоспалительных и противоревматических препаратов или пиразолонов пациентам с гипертермией выше 38,5°С с жаропонижающей и противовоспалительной целью
Комментарий:
парацетамол** перорально по 1–2 табл. (500–1000 мг) до 4 раз в сутки (максимальная суточная — 4000 мг.),
метамизол натрия внутримышечно или внутривенно (при выраженной гипертермии) по 1–2 мл 500 мг/мл раствора 2–3 раза в сутки, но не более 2 г в сутки.
Рекомендованы кишечные адсорбенты всем пациентам с ОКИ
Комментарий:
все сорбенты, использующиеся в лечении ОКИ, по составу можно разделить на группы:
Препараты на основе диоксида кремния:
кремния диоксид коллоидный назначают в средней суточной дозе 100-200 мг/кг массы тела (6-12 г).
Кратность приема — 3-4. Максимальная суточная доза у взрослых составляет 330 мг/кг массы тела (20 г);
Препараты на основе лигнина:
лигнин гидролизный назначают по 0,5–1,0 г/кг массы тела за сутки в 3–4 приема;
Препараты на основе диосмектита природного происхождения обладают адсорбирующим и противодиарейным действием:
смектит диоктаэдрический** назначают по 1 пакету 3 раза в сутки
Препараты поливинилпирролидона:
Повидон назначают по 100 мл раствора 3 раза в сутки
Рекомендовано назначение противодиарейных средств при секреторной и гиперосмолярной диареях
Комментарии:
Рацекадотрил относится к ингибиторам энкефалиназы и оказывает непосредственное супрессирующее влияние на процессы гиперсекреции воды и электролитов в кишечнике, индуцированные патогенным влиянием вирусов и бактериальных токсинов;
назначают по 100 мг 3 раза в сутки перед едой только дополнительно к регидратации и этиотропной терапии (если она возможна)
Октреотид** – это синтетический аналог соматостатина, увеличивающий скорость всасывания воды и электролитов в тонкой кишке, уменьшающий число актов дефекации.
Показан в случаях рефрактерной СПИД-ассоциированной диареи.
Вводят п/к в начальной дозе 0,1 мг (100 мкг) 3 раза в сутки. Через неделю дозу увеличивают до 0,25 мг 3 раза в сутки.
Не рекомендовано использование агонистов периферических μ-опиодных рецепторов в качестве антидиарейного ЛС при ОКИ [4, 6, 10, 37]
Не рекомендовано использование препаратов цинка в качестве антидиарейного ЛС при ОКИ взрослых [6, 41].
Рекомендовано применение пробиотиков в качестве противодиарейных микроорганизмов с учетом уровня убедительности и уровня достоверности доказательства эффективности:
Рекомендовано использование пробиотиков Lactobacillus GG, Saccharomyces boulardii CNCM I-745 (Сахаромицеты буларди)
Комментарии:
Saccharomyces boulardii CNCM I-745 (Сахаромицеты буларди) обладают генетически детерминированной устойчивостью по отношению почти ко всем группам антибиотиков, сульфаниламидов и других антимикробных агентов.
Применяется в качестве антидиарейного и антисептического средства при острых кишечных инфекциях любой этиологии;
антибиотикоассоциированной диарее и инфекции ЖКТ, вызванной С. difficile;
паразитарных диареях и кишечном дисбактериозе, включая микробную контаминацию тонкой кишки условными патогенами.
Назначают по 1-2 капсулы 2 раза в день.
Рекомендовано использование пробиотиков Lactobacillus reuteri штамм DSM 17938 (исходный штамм ATCC 55730), Lactobacillus acidophilus LB [50, 51]
Рекомендовано использование комбинации пробиотиков Lactobacillus acidophilus (LA-5) и Bifidobacterium animalis subsp. lactis (BB-12);
комбинации Enterococcus faecium + Bifidobacterium longum;
комбинации L. acidophilus + L. acidophilus rhamnosus + L. paracasei ST11,
B. lactis Bb12 + Str. thermophilus TH3; L.acidophilus + L. Paracasei + L. Bulgaricus + L. plantarum + B. breve + B. Infantis + B. Longum + Str.thermophilus. [40]
Рекомендованы спазмолитики (А03А Препараты для лечения функциональных нарушений желудочно-кишечного тракта)
пациентам при наличии болевого синдрома
Комментарий: используется папаверин** разовая доза для взрослых составляет 0,02–0,04 г (1–2 мл 20 мг/мл раствора),
интервал между введениями — не менее 4 часов.
Внутривенное введение производят, предварительно разбавив 20 мг/мл раствор препарата 10–20 мл изотонического раствора натрия хлорида**;
дротаверин** — по 40 мг до 6 раз в день, максимальная суточная доза — соответствует 240 мг;
платифиллин** — препарат вводят под кожу по 1–2 мл 0,2% раствора 1–2 раза в сутки;
мебеверин** по одной таблетке (200 мг) 2 раза в сутки, приблизительно за 20 мин до еды;
тримебутин – по 100-200 мг 3 раза в сутки
Рекомендованы противорвотные препараты пациентам с выраженной рвотой в первые дни заболевания
Комментарий:
с противорвотной целью используются
Метоклопрамид** — специфический блокатор дофаминовых (D2) и серотониновых (5-НТ3) рецепторов, угнетает хеморецепторы триггерной зоны ствола мозга, ослабляет чувствительность висцеральных нервов, передающих импульсы от пилоруса и двенадцатиперстной кишки к рвотному центру.
Применяется по 10 мг (2 мл) 1-3 раза в сутки парентерально.
При передозировке быстро появляются экстрапирамидные расстройства, в ряде случаев требующие дифференциальной диагностики с ботулизмом.
#Ондансетрон**— тормозит появление рвотного рефлекса путем блокады рецепторов 5‑НТ3 на уровне нейронов как центральной, так и периферической нервной системы. Замедляет перистальтику кишечника при многократном применении.
Оказывает противотревожное действие, не влияет на координацию движений и не снижает работоспособность.
При рвоте вводят по 4 мг препарата 2-3 раза в сутки.
По результатам метаанализа, пероральный прием ондансетрона увеличил долю пациентов, у которых прекратилась рвота, и сократил число пациентов, нуждающихся во внутривенной регидратации и немедленной госпитализации.
Рекомендуется начинать реабилитационные мероприятия уже в периоде разгара или в периоде ранней реконвалесценции.
.
— Рекомендуется комплексный характер восстановительных мероприятий с участием различных специалистов и с применением разнообразных методов воздействия, исходя из преобладающих симптомов и синдромов.
.
— Рекомендуется соблюдать последовательность и преемственность проводимых мероприятий, обеспечивающих непрерывность на различных этапах реабилитации и диспансеризации.
.
— Рекомендуется адекватность реабилитационных и восстановительных мероприятий и воздействий адаптационным и резервным возможностям пациента.
.
Комментарии: Важны постепенность возрастания дозированных физических и умственных нагрузок, а также дифференцированное применение различных методов воздействия.
— Рекомендуется постоянный контроль эффективности проводимых мероприятий.
.
Комментарии: учитываются скорость и степень восстановления функционального состояния
и профессионально-значимых функций переболевших (косвенными и прямыми методами).
1. Специфическая профилактика
Специфическая вакцинопрофилактика острых кишечных инфекций (описанных в настоящем документе) взрослым не проводится.
2. Неспецифическая профилактика
— Рекомендовано обязательное направление экстренного извещения в территориальный орган, осуществляющий государственный санитарно-эпидемиологический надзор всем медицинским организациям, независимо от формы собственности, выявившим больного или носителя возбудителей ОКИ.— Рекомендовано эпидемиологическое расследование эпидемического очага ОКИ органами, осуществляющими федеральный государственный санитарно-эпидемиологический надзор, с целью установления границ очага, выявления возбудителя ОКИ и его источника, лиц, подвергшихся риску заражения, определения путей и факторов передачи возбудителя, условий, способствовавших возникновению очага, а также принятию мер по ликвидации очага и стабилизации ситуации.
— Рекомендовано изолировать лиц с симптомами ОКИ в соответствии с законодательством Российской Федерации.
Оказание мед помощи в стационарных условиях у выявленных больных (лиц с подозрением на ОКИ) и носителей возбудителей ОКИ рекомендовано по клиническим и эпидемическим показаниям.
— Рекомендовано обязательное лабораторное обследование на возбудителей ОКИ в эпидемическом очаге выявленных больных с симптомами, лиц, общавшиеся с больными, работников отдельных профессий, связанных с производством, хранением, транспортировкой пищевой продукции и отдельных продуктов.
Комментарии:
число обследуемых лиц и объем проводимых исследований определяется специалистом, отвечающим за организацию эпидемиологического расследования.
— Рекомендовано в эпидемическом очаге с целью выявления путей и факторов передачи возбудителя провести также лабораторное исследование остатков пищевого продукта или блюд, подозреваемых в качестве фактора передачи возбудителей инфекции, исследование пищевого сырья, смывов с оборудования, рук, инвентаря и других объектов внешней среды.
— Рекомендовано наблюдение за лицами, подвергшимися риску заражения в эпидемических очагах, медицинскими работниками учреждений, где зарегистрирован очаг, или территориальных лечебно-профилактических учреждений.
Комментарии: длительность медицинского наблюдения составляет 7 дней и включает опрос, осмотр, наблюдение за характером стула, термометрию.
— Рекомендовано проведение дезинфекции в квартирном очаге.
Комментарии: текущая дезинфекция осуществляется членами семьи после проведенного медицинскими работниками инструктажа.
Заключительную дезинфекцию выполняют специалисты организаций, имеющие право заниматься дезинфекционной деятельностью.
— Рекомендовано проведение экстренной профилактики бактериофагом и антибактериальными средствами в соответствии с инструкцией по применению препаратов лицам, подвергшимся риску заражения.
.
— Рекомендовано в медицинских организациях соблюдение санитарно-гигиенических норм и правил, а также противоэпидемического режима в соответствии с действующими нормативными правовыми актами профилактики внутрибольничного инфицирования возбудителями ОКИ.
Карантинно-изоляционные мероприятия в отношении контактных лиц не организовываются.
— врачом-терапевтом или врачом-инфекционистом в кабинете инфекционных заболеваний поликлиники
.
— Рекомендуется допуск к работе лиц, перенесших острую кишечную инфекцию, из числа декретированных категорий после клинического выздоровления и однократного лабораторного обследования с отрицательным результатом (за исключением случаев выявления УПМ), проведенного через 1-2 календарного дня после окончания лечения в стационаре или на дому, если в отношении отдельных патогенов санитарно-эпидемиологическими требованиями не предусмотрено иное.
— При неустановленной этиологии ОКИ рекомендуется допуск к работе лиц декретированных категорий не ранее 3 календарных дней со дня прекращения клинических проявлений острой фазы заболевания (отсутствии лихорадки, нормализации стула, прекращения рвоты).
— Рекомендуется временное отстранение от работы и направление в медицинские организации для установления диагноза и лечения (санации) при выявлении носителей возбудителей ОКИ у лиц, которые могут быть источниками инфекции (декретированные категории), а также лиц с заболеваниями, ассоциируемыми с УПМ (гнойничковыми заболевания, фарингитами, ангинами и другими).
.
Комментарий:
допуск к работе осуществляется на основе заключения (справки) лечащего врача о клиническом выздоровлении и отрицательном результате контрольного лабораторного исследования на возбудителей ОКИ (за исключением УПМ), если иные требования в отношении отдельных патогенов не предусмотрены санитарно-эпидемиологическими требованиями.
— Рекомендовано отстранение от работы, связанной с приготовлением, производством, транспортировкой, хранением, реализацией продуктов питания и обслуживанием водопроводных сооружений лиц с постоянным и персистирующим выделением возбудителей ОКИ [6].
— Рекомендуется временный перевод на несвязанную с эпидемическим риском работу декретированных лиц с положительными результатами лабораторного обследования, проведенного после повторного курса лечения.
— Рекомендовано снятие реконвалесцента с диспансерного наблюдения врачом медицинской организации при условии полного клинического выздоровления и отрицательного результата лабораторного обследования.
На выбор тактики лечения оказывают влияние следующие факторы
: возраст пациента; характер сопутствующих заболеваний; клиническая форма болезни; характер течения болезни (динамики нарастания симптомов); тяжесть заболевания; наличие и характер осложнений.
• Рекомендована госпитализация в инфекционные отделения медицинских организаций, оказывающих медицинскую помощь взрослым пациентам с инфекционными заболеваниями, пациентов:
— переносящих заболевание в тяжелой форме,
— со среднетяжелой формой ОКИ в случае отягощенного преморбидного фона,
— с осложнениями болезни,
— беременных,
— по эпидемическим показаниям (проживающих в общежитиях или в условиях неблагоприятных факторов жилой среды, отношение к лицам декретированных категорий) в том числе и с легким течением болезни [ 3, 6, 10, 12, 13].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 5).
Показания к выписке пациента из медицинской организации:
• нормализация температуры тела;
• купирование рвоты
Медицинская помощь оказывается в форме:
• экстренной медицинской помощи;
• неотложной медицинской помощи;
Медицинская помощь оказывается в виде:
• первичной медико-санитарной помощи;
• скорой, в том числе скорой специализированной, медицинской помощи;
• специализированной, в том числе высокотехнологичной, медицинской помощи.
Медицинская помощь взрослым больным ОРВИ может оказываться в следующих условиях:
• амбулаторно (в условиях, не предусматривающих круглосуточное медицинское наблюдение и лечение);
• стационарно (в условиях, обеспечивающих круглосуточное медицинское наблюдение и лечение).
Первичная медико-санитарная помощь пациентам оказывается в амбулаторных условиях и в условиях дневного стационара.
Первичная доврачебная медико-санитарная помощь в амбулаторных условиях осуществляется в фельдшерско-акушерских пунктах.
Первичная врачебная медико-санитарная помощь осуществляется врачом -терапевтом участковым, врачом общей практики (семейным врачом) в амбулаторных условиях.
Первичная специализированная медико-санитарная помощь осуществляется врачом-инфекционистом медицинской организации, оказывающим медицинскую помощь пациентам в амбулаторных условиях.
Специализированная, в том числе высокотехнологичная, медицинская помощь оказывается в условиях стационара врачами-инфекционистами и другими врачами-специалистами и включает в себя профилактику, диагностику, лечение заболеваний и состояний, требующих использования специальных методов и сложных медицинских технологий, а также медицинскую реабилитацию.
Лечение пациентов осуществляется в условиях стационара по направлению врача-терапевта участкового; врача общей практики (семейного врача); врача-инфекциониста ; медицинских работников, выявивших ОКИ; а также в случае самостоятельного обращения за медицинской помощью.

План лечения
1. Этиотропная терапия
Фуразолидон 0,1г 4 раза в сутки;
(Ципрофлоксацин** 0,5г 2 раза в сутки;
Ко-тримоксазол Сульфаметоксазол+Триметоприм 0,48г 2 раза в сутки.
Интести-бактериофаг 30-40 мл 4 раза в сутки за 0,5-1 час до приема пищи).
2. Патогенетическая и симптоматическая терапия
Регидратациия: по 1 стакану в течение 8-12 минут.
Фитотерапия:
отвар соплодий ольхи, плодов черники, гранатовых корок, настой плодов черемухи.
Отвар бадана, горца змеиного, листьев эвкалипта, корневища лапчатки обладают
кишечные адсорбенты всем пациентам
Противодиарейные препараты: Рацекадотрил 100 мг 3 раза в сутки перед едой только дополнительно к регидратации и этиотропной терапии (если она возможна)
Октреотид**
Пробиотики Lactobacillus GG, Saccharomyces boulardii CNCM I-745 (Сахаромицеты буларди)
папаверин** разовая доза для взрослых составляет 0,02–0,04 г (1–2 мл 20 мг/мл раствора),
Противорвотные препараты
Метоклопрамид** –
Октреотид**