1. Краткая информация по заболеванию
1.1 Определение заболевания или состояния
1.2 Этиология и патогенез заболевания или состояния
1.3 Эпидемиология заболевания
1.4 Особенности кодирования заболевания или состояния по МКБ10
1.5 Классификация заболевания или состояния
1.6 Клиническая картина заболевания
1.1 Определение заболевания или состояния
1.2 Этиология и патогенез заболевания или состояния
1.3 Эпидемиология заболевания
1.4 Особенности кодирования заболевания или состояния по МКБ10
1.5 Классификация заболевания или состояния
1.6 Клиническая картина заболевания
2. Диагностика заболевания
2.1 Жалобы и анамнез
2.2 Физикальное обследование
2.3 Лабораторная диагностика
2.4 Инструментальная диагностика
2.5 Иная диагностика
2.6 Дифференциальная диагностика
2.1 Жалобы и анамнез
2.2 Физикальное обследование
2.3 Лабораторная диагностика
2.4 Инструментальная диагностика
2.5 Иная диагностика
2.6 Дифференциальная диагностика
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию
3.1. Консервативное лечение
3.1.1. Этиотропная (противовирусная) терапия
3.1.2. Патогенетическая и симптоматическая терапия
3.1. Консервативное лечение
3.1.1. Этиотропная (противовирусная) терапия
3.1.2. Патогенетическая и симптоматическая терапия
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
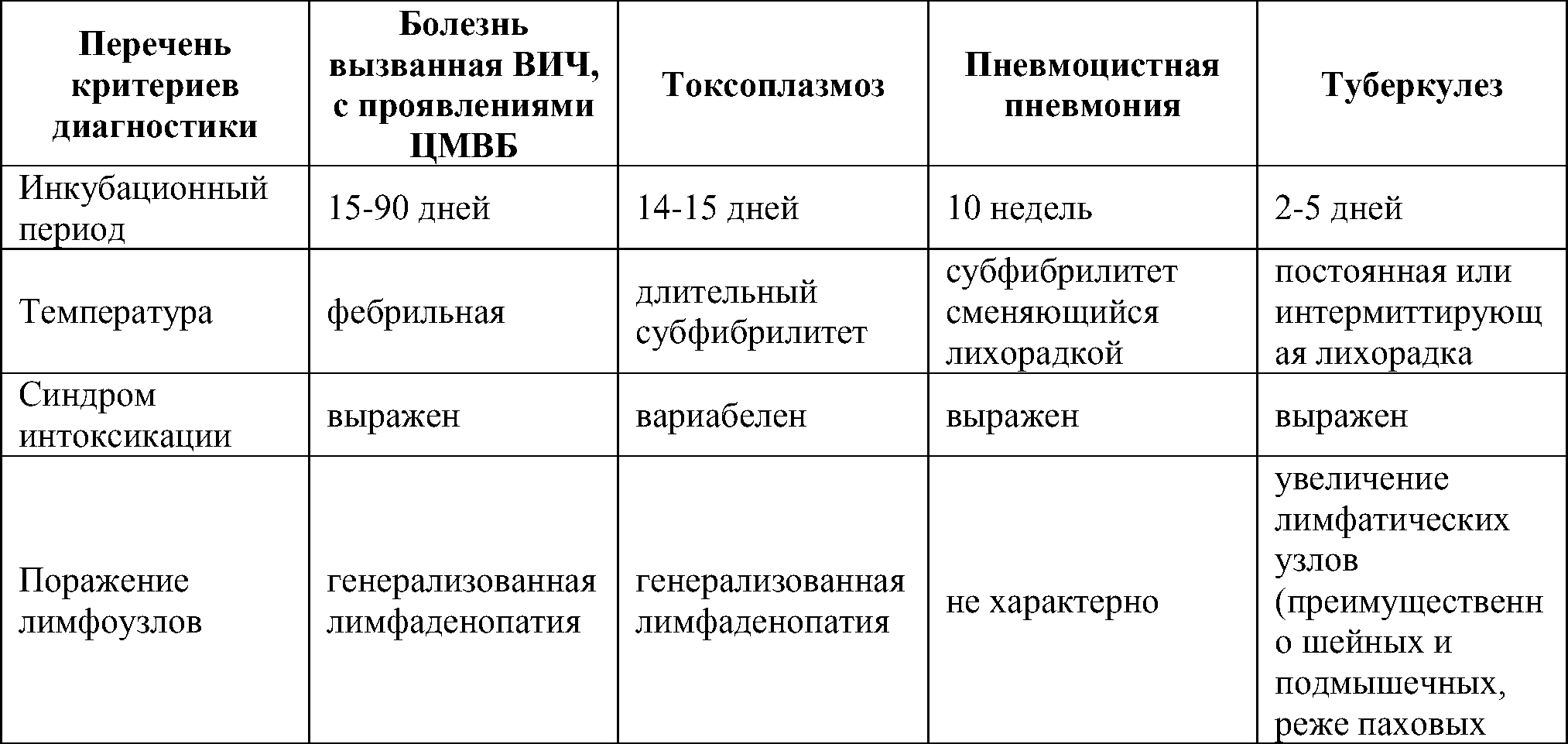
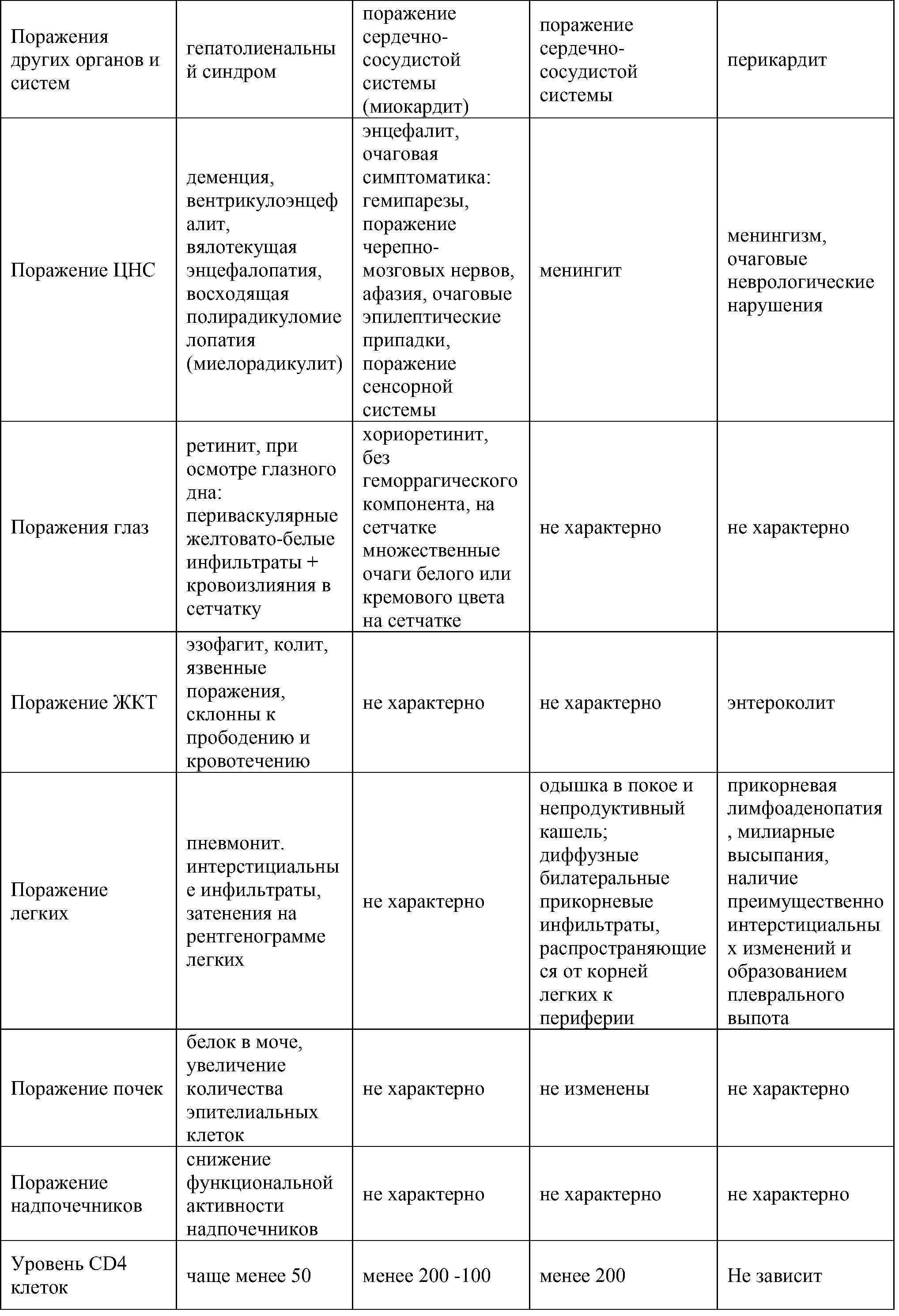
Таблица 1. Дифференциальный диагноз болезни, вызванной ВИЧ с проявлениями ЦМВ заболевания с другими инфекциями ВИЧ-инфицированных
Таблица 1. Дифференциальный диагноз болезни, вызванной ВИЧ с проявлениями ЦМВ заболевания с другими инфекциями ВИЧ-инфицированных
Цитомегаловирусная болезнь (ЦМВБ) – вирусная антропонозная инфекция, характеризующаяся многообразием проявлений от бессимптомного течения до тяжелых генерализованных форм с поражением внутренних органов и центральной нервной системы.
Возбудитель ЦМВБ – Cytomegalovirus hominis – отнесен к семейству Herpesviridae, подсемейству Betaherpesvirinae, роду Cytomegalovirus.
Особенностями цитомегаловируса (ЦМВ) являются крупный геном, содержащий дезоксирибонуклеиновую кислоту (ДНК), возможность репликации без повреждения клетки, малая цитопатогенность в культуре ткани, медленная репликация, сравнительно низкая вирулентность, существенное подавление клеточного иммунитета [1, 2, 3, 4, 5,113].
Особенностями цитомегаловируса (ЦМВ) являются крупный геном, содержащий дезоксирибонуклеиновую кислоту (ДНК), возможность репликации без повреждения клетки, малая цитопатогенность в культуре ткани, медленная репликация, сравнительно низкая вирулентность, существенное подавление клеточного иммунитета [1, 2, 3, 4, 5,113].
Двуцепочечная ДНК ЦМВ содержит около 235000 пар оснований и имеет более 200 открытых рамок считывания, кодирующих не менее 59 белков.
ЦМВ способен реплицироваться в полиморфноядерных лейкоцитах, лимфоцитах, моноцитах, макрофагах, эпителиальных и эндотелиальных клетках.
Вирус обладает ферментами ДНК-полимеразой, протеинкиназой (кодирующейся геном UL 97).
Репликация включает экспрессию трех классов генов:
сверхранние, ранние и поздние гены, кодирующие соответственно сверхранние, ранние и поздние антигены.
Сверхранние белки pp72 и IE2 являются главными регуляторами экспрессии вирусных генов.
Ранние белки, UL97 фосфокиназа и UL54 ДНК-полимераза, способствуют репликации вирусного генома, а поздние протеины, такие как pp65 и гликопротеин B, являются структурными белками и обнаруживаются в капсиде, матриксе и оболочке вируса
ЦМВ способен реплицироваться в полиморфноядерных лейкоцитах, лимфоцитах, моноцитах, макрофагах, эпителиальных и эндотелиальных клетках.
Вирус обладает ферментами ДНК-полимеразой, протеинкиназой (кодирующейся геном UL 97).
Репликация включает экспрессию трех классов генов:
сверхранние, ранние и поздние гены, кодирующие соответственно сверхранние, ранние и поздние антигены.
Сверхранние белки pp72 и IE2 являются главными регуляторами экспрессии вирусных генов.
Ранние белки, UL97 фосфокиназа и UL54 ДНК-полимераза, способствуют репликации вирусного генома, а поздние протеины, такие как pp65 и гликопротеин B, являются структурными белками и обнаруживаются в капсиде, матриксе и оболочке вируса
В международных каталогах зарегистрировано 3 штамма ЦМВ – AD 169, Davis и Kerr.
От одного человека может быть выделено несколько штаммов вируса
От одного человека может быть выделено несколько штаммов вируса
Вирус термолабилен, инактивируется при температуре +560 С, длительно сохраняется при комнатной температуре.
ЦМВ быстро теряет свою инфекционность при замораживании (-200 С).
ЦМВ обладает относительной нечувствительностью к действию интерферона, не чувствителен к действию антибиотиков, значительно менее чувствителен
ЦМВ быстро теряет свою инфекционность при замораживании (-200 С).
ЦМВ обладает относительной нечувствительностью к действию интерферона, не чувствителен к действию антибиотиков, значительно менее чувствителен
по сравнению с другими герпес-вирусами к противогерпетическим препаратам (ацикловиру и его аналогам).
При постнатальной ЦМВБ входными воротами для возбудителя служат слизистые оболочки ротоглотки, дыхательной системы, пищеварительного и генитального трактов.
После преодоления вирусом входных ворот и его локального размножения наступает кратковременная виремия, моноциты и лимфоциты переносят вирус к различным органам.
После преодоления вирусом входных ворот и его локального размножения наступает кратковременная виремия, моноциты и лимфоциты переносят вирус к различным органам.
При острой ЦМВ-инфекции вирус поражает преимущественно эпителиальные клетки легких, печени, кишечника, почек, мочевого пузыря, молочных и слюнных желез, генитального тракта.
Поражение эпителиальных клеток облегчает вирусную трансмиссию подлежащим тканям и инфицирование фибробластов.
ЦМВ может инфицировать нервные клетки, клетки гладкой мускулатуры, клетки стромы костного мозга.
Поражение эпителиальных клеток облегчает вирусную трансмиссию подлежащим тканям и инфицирование фибробластов.
ЦМВ может инфицировать нервные клетки, клетки гладкой мускулатуры, клетки стромы костного мозга.
Вирус персистирует и размножается в эндотелиоцитах.
Инфицированные эндотелиальные клетки крупных сосудов являются резервуарами ЦМВ и вносят свой вклад в виремию, передавая вирус циркулирующим моноцитам.
Вирусная инфекция в микрососудах приводит к разрушению зараженных эндотелиальных клеток, их слущиванию, образованию микротромбов.
ЦМВ-инфекция в микрососудах вызывает постепенное продуктивное поражение всех слоев сосудистой стенки, приводящее к склеротическим изменениям, стенозу и облитерации сосудов.
Инфицированные эндотелиальные клетки крупных сосудов являются резервуарами ЦМВ и вносят свой вклад в виремию, передавая вирус циркулирующим моноцитам.
Вирусная инфекция в микрососудах приводит к разрушению зараженных эндотелиальных клеток, их слущиванию, образованию микротромбов.
ЦМВ-инфекция в микрососудах вызывает постепенное продуктивное поражение всех слоев сосудистой стенки, приводящее к склеротическим изменениям, стенозу и облитерации сосудов.
Несмотря на клеточный и гуморальный ответ, ЦМВ индуцирует хроническую латентную инфекцию.
Резервуаром вирусных частиц служат моноциты, лимфоциты, эндотелиальные и эпителиальные клетки.
Возможны периоды локальной активизации ЦМВ с выделением вируса из носоглотки или урогенитального тракта.
Резервуаром вирусных частиц служат моноциты, лимфоциты, эндотелиальные и эпителиальные клетки.
Возможны периоды локальной активизации ЦМВ с выделением вируса из носоглотки или урогенитального тракта.
В случае иммунологических нарушений и при наследственной предрасположенности к данной патологии происходят возобновление репликации вируса, виремия, диссеминация возбудителя, развитие клинически выраженного заболевания.
Активность вирусной репликации, риск манифестации ЦМВ-инфекции, тяжесть ее течения во многом определяет глубина иммуносупрессии, прежде всего, уровень снижения количества СD4-лимфоцитов в крови.
Активность вирусной репликации, риск манифестации ЦМВ-инфекции, тяжесть ее течения во многом определяет глубина иммуносупрессии, прежде всего, уровень снижения количества СD4-лимфоцитов в крови.
С ЦМВ-инфекцией связан широкий спектр органных поражений:
легких, пищеварительного тракта, надпочечников, почек, головного и спинного мозга, сетчатки глаза.
У больных ЦМВБ при посмертных исследованиях выявляют фиброзирующий альвеолит, фиброз легких;
эрозивно-язвенное с выраженным фиброзом подслизистого слоя поражение пищевода, толстой кишки, реже желудка и тонкой кишки; массивное,
легких, пищеварительного тракта, надпочечников, почек, головного и спинного мозга, сетчатки глаза.
У больных ЦМВБ при посмертных исследованиях выявляют фиброзирующий альвеолит, фиброз легких;
эрозивно-язвенное с выраженным фиброзом подслизистого слоя поражение пищевода, толстой кишки, реже желудка и тонкой кишки; массивное,
часто двустороннее некротическое поражение надпочечников;
энцефаловентрикулит с преимущественным поражением стенок желудочков и близлежащих структур головного мозга, некротическое поражение спинного мозга, сетчатки глаза.
Специфичность морфологической картины определяют крупные цитомегалоклетки (ЦМК), лимфогистиоцитарные инфильтраты, а также продуктивно-инфильтративные панваскулиты с поражением всех оболочек мелких артерий и вен с исходом в склерозирование.
Подобное поражение сосудов служит основой для тромбообразования, приводит к хронической ишемии, на фоне которой развиваются деструктивные изменения, сегментарные некрозы и язвы, выраженный фиброз.
У большинства больных патологический процесс носит генерализованный характер.
энцефаловентрикулит с преимущественным поражением стенок желудочков и близлежащих структур головного мозга, некротическое поражение спинного мозга, сетчатки глаза.
Специфичность морфологической картины определяют крупные цитомегалоклетки (ЦМК), лимфогистиоцитарные инфильтраты, а также продуктивно-инфильтративные панваскулиты с поражением всех оболочек мелких артерий и вен с исходом в склерозирование.
Подобное поражение сосудов служит основой для тромбообразования, приводит к хронической ишемии, на фоне которой развиваются деструктивные изменения, сегментарные некрозы и язвы, выраженный фиброз.
У большинства больных патологический процесс носит генерализованный характер.
Клинически выраженная ЦМВБ – одно из серьезных инфекционных осложнений при трансплантации солидных органов и костного мозга и является одной из частых причин длительной госпитализации больных и их смерти.
Манифестная генерализованная ЦМВБ занимает одно из первых мест в структуре оппортунистических заболеваний у ВИЧ-инфицированных.
В международных классификациях ВИЧ-инфекции «цитомегаловирусное поражение органов (за исключением или помимо печени, селезенки, лимфатических узлов) у больного старше 1 месяца» включено в перечень 24 точно диагностирующих СПИД заболеваний.
Данная патология имеет место у 10 – 40% больных СПИДом, не получающих антиретровирусную терапию (АРВТ) и в 3 – 7% случаев в популяции больных ВИЧ-инфекцией при ее назначении.
В международных классификациях ВИЧ-инфекции «цитомегаловирусное поражение органов (за исключением или помимо печени, селезенки, лимфатических узлов) у больного старше 1 месяца» включено в перечень 24 точно диагностирующих СПИД заболеваний.
Данная патология имеет место у 10 – 40% больных СПИДом, не получающих антиретровирусную терапию (АРВТ) и в 3 – 7% случаев в популяции больных ВИЧ-инфекцией при ее назначении.
Проблема клинически выраженной ЦМВБ актуальна для лиц, имеющих иммуносупрессию иной природы, в частности, онкогематологических пациентов, больных лучевой болезнью, лиц, длительно принимающих кортикостероидную, туберкулостатическую терапию, перенесших ожоговую травму.
ЦМВ может быть причиной посттрансфузионных гепатитов, синдрома и болезни Бадда-Киари, разнообразной гинекологической патологии.
Предполагается роль ЦМВ, как одного из ко-факторов, в развитии системных васкулитов, хронических диссеминированных заболеваний легких (в частности, фиброзирующего альвеолита), криоглобулинемии, опухолевых процессов (аденокарциномы предстательной железы, аденокарциномы толстой кишки, рака шейки матки), атеросклероза, кардиомиопатии, детского церебрального паралича, эпилепсии, синдрома Гийена-Барре, синдрома хронической усталости, аутизма.
Возможно развитие клинически выраженной ЦМВБ у взрослых лиц, не имеющих выраженных иммунологических нарушений, вследствие стрессовых и иных ситуаций
Наличие в крови специфических антител в абсолютном большинстве случаев означает присутствие в организме самого вируса.
Доля серопозитивных лиц среди взрослого населения составляет 73 – 98%.
У 20 – 30% здоровых беременных ЦМВ присутствует в слюне, 3 – 10% – в моче, 5 – 20% – в цервикальном канале или вагинальном секрете.
Вирус обнаруживают в грудном молоке 20 – 60% серопозитивных матерей.
Установлена значительная частота выявления (до 35%) и длительность присутствия (в среднем, до 22 месяцев) ЦМВ в сперме.
Кровь около 1% доноров содержит ЦМВ.
Доля серопозитивных лиц среди взрослого населения составляет 73 – 98%.
У 20 – 30% здоровых беременных ЦМВ присутствует в слюне, 3 – 10% – в моче, 5 – 20% – в цервикальном канале или вагинальном секрете.
Вирус обнаруживают в грудном молоке 20 – 60% серопозитивных матерей.
Установлена значительная частота выявления (до 35%) и длительность присутствия (в среднем, до 22 месяцев) ЦМВ в сперме.
Кровь около 1% доноров содержит ЦМВ.
Заражение вирусом возможно половым, парентеральным, вертикальным путями, а также контактно-бытовым через слюну при близких контактах.
Критическим периодом заражения ЦМВ является возраст 16 – 30 лет.
При обследовании доноров установлено, что у молодых людей частота сероконверсии составляет около 2% в год.
В данной группе лиц передача вируса осуществляется главным образом через поцелуи и половым путем.
При обследовании доноров установлено, что у молодых людей частота сероконверсии составляет около 2% в год.
В данной группе лиц передача вируса осуществляется главным образом через поцелуи и половым путем.
Гемотрансфузии и парентеральные манипуляции могут приводить к заражению ЦМВ.
Переливание цельной крови и ее компонентов, содержащих лейкоциты, ведет к передаче вируса с частотой 0,14 – 10,0 на 100 доз.
Риск инфицирования ЦМВ с каждой гемотрансфузией возрастает на 5 – 12%.
Крайне опасно заражение новорожденного ЦМВ при переливании крови от серопозитивного донора, не прошедшую соответствующую обработку.
Переливание цельной крови и ее компонентов, содержащих лейкоциты, ведет к передаче вируса с частотой 0,14 – 10,0 на 100 доз.
Риск инфицирования ЦМВ с каждой гемотрансфузией возрастает на 5 – 12%.
Крайне опасно заражение новорожденного ЦМВ при переливании крови от серопозитивного донора, не прошедшую соответствующую обработку.
Частота врожденной ЦМВБ составляет 0,2 – 2,5% среди всех родившихся младенцев
Реализация контактно-бытового пути обеспечивает заражение ЦМВ детей младшего возраста друг от друга в домах ребенка, детских садах, передачу вируса от матери к ребенку и от инфицированного ребенка матери.
У матерей, имеющих старшего ребенка в возрасте до 3-х лет или ребенка до 6 лет, посещающего детский сад частота сероконверсии составляет 24% в год.
Частота сероконверсии у родителей ребенка в возрасте до 2-х лет, выделяющего ЦМВ, составляет около 50% в год, тогда как у доноров это показатель находится на уровне 2% в год.
У взрослых лиц – сотрудников детских отделений больниц, домов ребенка, дошкольных учреждений, родителей детей дошкольного возраста значительно чаще выявляют сероконверсию (с частотой до 8% в год) и диагностируют острую ЦМВ-инфекцию.
У матерей, имеющих старшего ребенка в возрасте до 3-х лет или ребенка до 6 лет, посещающего детский сад частота сероконверсии составляет 24% в год.
Частота сероконверсии у родителей ребенка в возрасте до 2-х лет, выделяющего ЦМВ, составляет около 50% в год, тогда как у доноров это показатель находится на уровне 2% в год.
У взрослых лиц – сотрудников детских отделений больниц, домов ребенка, дошкольных учреждений, родителей детей дошкольного возраста значительно чаще выявляют сероконверсию (с частотой до 8% в год) и диагностируют острую ЦМВ-инфекцию.
Цитомегаловирусная болезнь (B25):
В25.0+ Цитомегаловирусный пневмонит (J7.1*)
В25.1 + Цитомегаловирусный гепатит (К77.0*)
В25.2 + Цитомегаловирусный панкреатит (К87.1*)
В25.8 Другие цитомегаловирусные болезни
В25.9 Цитомегаловирусная болезнь неуточненная
1.5 Классификация заболевания или состояния Заболевание классифицируют в зависимости от сроков и механизмов заражения:
1. врожденная (антенатальная, интранатальная и постнатальная ЦМВБ);
2. приобретенная инфекция;
Степень активности вируса:
латентная, персистирующая, активная (низкой, средней, высокой степени);
Первичное или повторное заражение:
острая инфекция, реактивация вируса и реинфекция.
2. приобретенная инфекция;
Степень активности вируса:
латентная, персистирующая, активная (низкой, средней, высокой степени);
Первичное или повторное заражение:
острая инфекция, реактивация вируса и реинфекция.
По клинической картине выделяют следующие формы:
I. Врожденная ЦМВИ:
а) бессимптомная форма;
б) ЦМВ-болезнь (манифестная ЦМВИ).
II. Приобретенная ЦМВИ:
1. Острая ЦМВИ
а) бессимптомная форма;
б) мононуклеозоподобный синдром;
в) ЦМВ-болезнь (манифестная ЦМВИ).
2. Латентная ЦМВИ.
3. Активная ЦМВИ (реинфекция или реактивация вируса):
а) бессимптомная форма;
б) ЦМВ-ассоциированный синдром.
4. ЦМВ-болезнь (манифестная ЦМВИ).
Приобретенная ЦМВИ в случае первичного инфицирования взрослых иммунокомпетентных лиц обычно протекает в бессимптомной форме или в виде нерезко выраженного мононуклеозоподобного синдрома.
Острая ЦМВИ
Имеет яркую клиническую симптоматику только у 5% впервые инфицированных взрослых.
Характерны высокая лихорадка неправильного типа длительностью более 2 недель, слабость, выраженная утомляемость, потеря аппетита, лимфаденопатия.
Возможны головная боль, миалгии, артралгии, гепатоспленомегалия, характерно повышение активности аминотрансфераз и щелочной фосфатазы.
Ангину и увеличение заднешейных и затылочных лимфатических узлов наблюдают редко.
Описано развитие гепатита, холангита, эзофагита и пневмонии как проявлений первичного заражения вирусом.
Ряд заболевших отмечают выраженную сухость во рту, нарушение выработки слюны из-за развития сиалоаденита.
Прогноз благоприятный.
Острая ЦМВИ
Имеет яркую клиническую симптоматику только у 5% впервые инфицированных взрослых.
Характерны высокая лихорадка неправильного типа длительностью более 2 недель, слабость, выраженная утомляемость, потеря аппетита, лимфаденопатия.
Возможны головная боль, миалгии, артралгии, гепатоспленомегалия, характерно повышение активности аминотрансфераз и щелочной фосфатазы.
Ангину и увеличение заднешейных и затылочных лимфатических узлов наблюдают редко.
Описано развитие гепатита, холангита, эзофагита и пневмонии как проявлений первичного заражения вирусом.
Ряд заболевших отмечают выраженную сухость во рту, нарушение выработки слюны из-за развития сиалоаденита.
Прогноз благоприятный.
Острая ЦМВИ у беременных протекает с умеренно выраженным фарингитом, субфебрилитетом, наличием слабости, артралгий или миалгий, повышением активности печеночных ферментов, лимфоцитозом.
У трети пациенток инфекция протекает бессимптомно.
В редких случаях острая ЦМВИ протекает с развитием интерстициальной пневмонии, неправильного типа лихорадкой, сильным сухим кашлем, астенией.
Необходимо обращать внимание на любые признаки острой инфекционной патологии у беременных, при наличии которых следует провести внеплановые лабораторные исследования для исключения первичной ЦМВИ.
У трети пациенток инфекция протекает бессимптомно.
В редких случаях острая ЦМВИ протекает с развитием интерстициальной пневмонии, неправильного типа лихорадкой, сильным сухим кашлем, астенией.
Необходимо обращать внимание на любые признаки острой инфекционной патологии у беременных, при наличии которых следует провести внеплановые лабораторные исследования для исключения первичной ЦМВИ.
При отсутствии иммунодефицита острая ЦМВИ переходит в латентную ЦМВИ, при которой клинические проявления отсутствуют.
В случае иммуносупрессии может произойти возобновление репликации ЦМВ с развитием манифестации заболевания в виде активной ЦМВИ.
Повторное попадание вируса в организм человека на фоне иммунодефицитного состояния также может быть причиной манифестной ЦМВ-болезни.
При реинфекции манифестация ЦМВБ происходит чаще и протекает более тяжело, чем при реактивации вируса.
В случае иммуносупрессии может произойти возобновление репликации ЦМВ с развитием манифестации заболевания в виде активной ЦМВИ.
Повторное попадание вируса в организм человека на фоне иммунодефицитного состояния также может быть причиной манифестной ЦМВ-болезни.
При реинфекции манифестация ЦМВБ происходит чаще и протекает более тяжело, чем при реактивации вируса.
Скрининговое обследование на ЦМВ рекомендовано следующим группам населения
• Планирование беременности;
• Беременные женщины (в первую очередь имеющие ультразвуковые признаки внутриутробной инфекции, лимфоаденопатии, лихорадку, гепатит и гепатоспленомегалию неясного генеза);
• Реципиенты крови и ее компонентов, органов и тканей (при подозрении на инфицирование ЦМВ и в течение 6 месяцев после переливания компонентов крови);
• Наличие полового контакта с серопозитивным партнером;
• Женщины с отягощенным акушерским анамнезом (перинатальные потери, рождение ребенка с врожденными пороками развития);
• Пациенты с гепатитами, панкреатитами, менингоэнцефалитом, пневмонией, поражением глаз (увеит, кератит, ретинит, ретинальный некроз), поражением желудочно-кишечного тракта;
• Пациенты с иммунодефицитом (пациенты с ВИЧ-инфекцией, онкологическими заболеваниями, пациенты на гемодиализе, пациенты на лечении иммунодепрессантами и др.).
• Доноры крови (ее компонентов), органов и тканей, спермы (при каждой донации или каждом взятии донорского материала);
Уровень убедительности рекомендаций А (уровень достоверности доказательств — 1)
• Рекомендовано обратить внимание на наличие в окружении пациента ребенка дошкольного возраста, посещающего детские учреждения.
Уровень убедительности рекомендаций B (уровень достоверности доказательств — 5)
• Рекомендовано обратить внимание на близкий бытовой контакт с больным типичными и атипичными формами инфекционного мононуклеоза или вирусовыделителем, а также больным, имеющим лихорадку с неуточненным диагнозом или ОРВИ, фарингит.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 5)
• Рекомендовано обратить внимание на половые контакты с серопозитивным партнером без использования барьерных контрацептивов
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 5)
• Рекомендовано обратить внимание на проведение гемотрансфузии в течение последних 6 месяцев
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 5)
• Рекомендовано обратить внимание на длительную волнообразную лихорадку неправильного типа с подъемами температуры тела выше 38,5ºС или длительный субфебриллитет, астению, боли в горле, выраженную слабость, быструю утомляемость, сонливость, потерю аппетита, существенное снижение веса, реже – потливость по ночам, артралгии, миалгии.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 5)
На этапах постановки диагноза:
• Рекомендуется начать с общего осмотра кожных покровов и видимых слизистых оболочек ЛОР-органов и половых органов, органа зрения
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 5).
Комментарий: с использованием шпателя (зонда) определяют состояние надгортанника, оценивают текстуру и плотность поверхности, обращают внимание на наличие пятен и характер дефектов слизистой полости рта.
При осмотре обращают внимание на локализацию, величину, глубину патологических изменений (везикулы, афты), болезненность или отсутствие чувствительности при исследовании.
При осмотре обращают внимание на локализацию, величину, глубину патологических изменений (везикулы, афты), болезненность или отсутствие чувствительности при исследовании.
• Рекомендуется проведение осмотра и пальпации лимфатических узлов с определением их болезненности и размеров [1, 4].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 5).
Комментарий: исследование лимфатических узлов проводится бимануально и билатерально, сравнивая правую и левую области исследования. Осмотр лимфатических узлов позволяет получить информацию о наличие воспалительного, инфекционного и онкологического процессов.
• Рекомендовано проведение пальпации живота с определением размеров и консистенции печени и селезенки.
Уровень убедительности рекомендаций В (уровень достоверности доказательств — 5)
Комментарий: Определение размеров и консистенции края печени и селезенки позволяет выявить наличие воспалительного процесса со стороны этих органов.
• Рекомендовано провести перкуссию и аускультацию легких [8, 26, 121].
Уровень убедительности рекомендаций В (уровень достоверности доказательств — 5)
Комментарий: физикальное исследование функции легких позволит выявить патологию дыхательной системы.
• Рекомендовано определить наличие очаговой неврологической симптоматики и менингеального синдрома.
Уровень убедительности рекомендаций В (уровень достоверности доказательств — 5)
Комментарий: физикальное исследование позволит выявить возможную патологию центральной или периферической нервной системы.
На этапе постановки диагноза:
• Рекомендовано проведение клинического анализа крови с определением лейкоцитарной формулы; общего анализа мочи; биохимического анализа крови: общий билирубин и его фракции, аланинаминотрансфераза (АлАТ), аспартатаминотрансфераза (АсАТ), щелочная фосфатаза (ЩФ), гамма-глютамилтранспептидаза (ГГТП), амилаза, холестерин, мочевина, креатинин; выполнить протеинограмму; определить протромбиновый индекс (ПТИ).
Уровень убедительности рекомендаций В (уровень достоверности доказательств — 5)
Комментарии: для общего анализа крови характерны лейкоцитоз, относительный лимфоцитоз, наличие атипичных мононуклеаров (лимфоцитов широкой базофильной цитоплазмой), возможна тромбоцитопения. При биохимическом исследовании крови, в случае развития гепатита наблюдается повышение АлАТ, АсАТ, ЩФ. Проводится определение протромбинового индекса или коагулограмма (ориентировочное исследование системы гемостаза) при протромбиновом индексе менее 70% .
Комментарии: для общего анализа крови характерны лейкоцитоз, относительный лимфоцитоз, наличие атипичных мононуклеаров (лимфоцитов широкой базофильной цитоплазмой), возможна тромбоцитопения. При биохимическом исследовании крови, в случае развития гепатита наблюдается повышение АлАТ, АсАТ, ЩФ. Проводится определение протромбинового индекса или коагулограмма (ориентировочное исследование системы гемостаза) при протромбиновом индексе менее 70% .
• Рекомендовано определение серологических маркеров ЦМВ
– выявление антител классов IgG и IgM в сыворотке крови, а также определение индекса авидности антител IgG при помощи иммуноферментного анализа (ИФА), твердофазного хемилюминисцентного иммуноферментного метода или иммуноблота (ИБ)
– выявление антител классов IgG и IgM в сыворотке крови, а также определение индекса авидности антител IgG при помощи иммуноферментного анализа (ИФА), твердофазного хемилюминисцентного иммуноферментного метода или иммуноблота (ИБ)
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Основными лабораторными маркерами, подтвержающие острую ЦМВ-инфекцию (первичное заражение вирусом) являются IgM антитела в сочетании с сероконверсией IgG и/или низкоавидные IgG антитела.
При первичном заражении вирусом на 5 – 7 день вырабатываются анти-ЦМВ IgM, через 10 – 14 дней – низкоавидные анти-IgG, затем постепенно авидность антител увеличивается, они становятся высокоавидными.
Анти-IgM в большинстве случаев исчезают через 1 – 2 месяца, низкоавидные анти-IgG – через 1 – 3 месяца, высокоавидные антитела класса IgG циркулируют в крови носителя пожизненно.
При использовании различных тест-систем для выявления анти-ЦМВ IgM антител специфичность и чувствительность тестов методом ИФА составляют 30 – 88%, соответственно.
Следовательно, выявление в крови анти-ЦМВ IgM недостаточно для установления диагноза острой ЦМВИ, необходимо повторное исследование крови через 2 недели для установления факта появления IgG (сероконверсии) при их отсутствии, а при наличии анти-ЦМВ IgG антител – необходимо определение их авидности.
При латентной инфекции в крови присутствуют только высокоавидные IgG антитела.
При активной ЦМВ-инфекции вследствие реактивации или реинфекции вируса возможно выявление IgM антител (но в меньшем титре и на протяжении более короткого временного периода по сравнению с острой ЦМВ-инфекцией) и высокоавидные IgG антитела.
Титр или количество IgG антител не отражает степени репликативной активности ЦМВ и не может служить основанием для постановки диагноза активной ЦМВ-инфекции и назначения специфической противовирусной терапии. Твердофазный хемилюминисцентный иммуноферментный метод обладает существенно более высокими аналитическими чувствительностью и специфичностью по сравнению со стандартным методом ИФА, что кардинально снижает вероятность ложноположительных результатов и делает его методом выбора по определению серологических маркеров.
Иммуноблот, позволяющий детектировать анти-IgM и анти-IgG к отдельным структурным и неструктурным белкам ЦМВ, является золотым стандартом для выявления антител класса IgМ (аналитические чувствительность и специфичность 100%).
Присутствие антител к антигену рр65 (ранний белок), рр72 (предранний белок) расценивается как маркер активной репликации вируса.
По мере развития инфекционного процесса появляются антитела к белку рр28.
При первичном заражении вирусом на 5 – 7 день вырабатываются анти-ЦМВ IgM, через 10 – 14 дней – низкоавидные анти-IgG, затем постепенно авидность антител увеличивается, они становятся высокоавидными.
Анти-IgM в большинстве случаев исчезают через 1 – 2 месяца, низкоавидные анти-IgG – через 1 – 3 месяца, высокоавидные антитела класса IgG циркулируют в крови носителя пожизненно.
При использовании различных тест-систем для выявления анти-ЦМВ IgM антител специфичность и чувствительность тестов методом ИФА составляют 30 – 88%, соответственно.
Следовательно, выявление в крови анти-ЦМВ IgM недостаточно для установления диагноза острой ЦМВИ, необходимо повторное исследование крови через 2 недели для установления факта появления IgG (сероконверсии) при их отсутствии, а при наличии анти-ЦМВ IgG антител – необходимо определение их авидности.
При латентной инфекции в крови присутствуют только высокоавидные IgG антитела.
При активной ЦМВ-инфекции вследствие реактивации или реинфекции вируса возможно выявление IgM антител (но в меньшем титре и на протяжении более короткого временного периода по сравнению с острой ЦМВ-инфекцией) и высокоавидные IgG антитела.
Титр или количество IgG антител не отражает степени репликативной активности ЦМВ и не может служить основанием для постановки диагноза активной ЦМВ-инфекции и назначения специфической противовирусной терапии. Твердофазный хемилюминисцентный иммуноферментный метод обладает существенно более высокими аналитическими чувствительностью и специфичностью по сравнению со стандартным методом ИФА, что кардинально снижает вероятность ложноположительных результатов и делает его методом выбора по определению серологических маркеров.
Иммуноблот, позволяющий детектировать анти-IgM и анти-IgG к отдельным структурным и неструктурным белкам ЦМВ, является золотым стандартом для выявления антител класса IgМ (аналитические чувствительность и специфичность 100%).
Присутствие антител к антигену рр65 (ранний белок), рр72 (предранний белок) расценивается как маркер активной репликации вируса.
По мере развития инфекционного процесса появляются антитела к белку рр28.
• Рекомендовано проведение молекулярно-биологического исследования – выявление ДНК ЦМВ в крови, моче, слюне, бронхоальвеолярном лаваже (при наличии показаний), ликворе (при наличии показаний), плевральной жидкости (при наличии показаний), слизи цервикального канала.
Уровень убедительности рекомендаций А (уровень достоверности доказательств –1)
Комментарии: Клиническое и прогностическое значение определения ДНК в различных биологических жидкостях не одинаково.
Присутствие возбудителя в слюне является лишь маркером инфицированности и не свидетельствует о существенной вирусной активности.
Наличие ДНК в моче доказывает факт заражения и определенную вирусную активность, но вследствие длительного (до нескольких лет после заражения) обнаружения вируса в моче не может быть единственным лабораторным критерием активной ЦМВ-инфекции, и требует дополнительных исследований.
Прогностическая ценность изолированного обнаружения вируса в моче беременной для антенатальной ЦМВ-инфекции составляет не более 20 — 30%.
Наиболее важное диагностическое значение имеет обнаружение ДНК в крови, свидетельствующее о высоко активной репликации вируса и его роли в имеющейся патологии.
Наличие ДНК ЦМВ в лейкоцитах крови беременной является достоверным признаком активной репликации ЦМВ и служит важным маркером высокого риска антенатального заражения вирусом плода.
Наличие ДНК ЦМВ в цервикальном канале у женщин при сроке беременности 32-34 нед имеет значение как фактор риска интранатального заражения ребенка и является показателем для его обследования на 4-6-й неделе жизни.
Комментарии: Клиническое и прогностическое значение определения ДНК в различных биологических жидкостях не одинаково.
Присутствие возбудителя в слюне является лишь маркером инфицированности и не свидетельствует о существенной вирусной активности.
Наличие ДНК в моче доказывает факт заражения и определенную вирусную активность, но вследствие длительного (до нескольких лет после заражения) обнаружения вируса в моче не может быть единственным лабораторным критерием активной ЦМВ-инфекции, и требует дополнительных исследований.
Прогностическая ценность изолированного обнаружения вируса в моче беременной для антенатальной ЦМВ-инфекции составляет не более 20 — 30%.
Наиболее важное диагностическое значение имеет обнаружение ДНК в крови, свидетельствующее о высоко активной репликации вируса и его роли в имеющейся патологии.
Наличие ДНК ЦМВ в лейкоцитах крови беременной является достоверным признаком активной репликации ЦМВ и служит важным маркером высокого риска антенатального заражения вирусом плода.
Наличие ДНК ЦМВ в цервикальном канале у женщин при сроке беременности 32-34 нед имеет значение как фактор риска интранатального заражения ребенка и является показателем для его обследования на 4-6-й неделе жизни.
При первичном инфицировании в стадии «серологического окна» до начала синтеза антител выявление ДНК ЦМВ в крови является единственным маркером активной репликации вируса.
• Рекомендовано определение антигенов ЦМВ в биологическом материале с использованием реакции иммунофлюоресценции (РИФ), иммуноцитохимического метода, mRNA NASBA
Уровень убедительности рекомендаций А (уровень достоверности доказательств –2)
Комментарий: Для обнаружения предраннего и раннего белков вируса с молекулярной массой рр72 и рр65 в слюне и моче используют метод РИФ. По количеству светящихся клеток делают вывод об интенсивности выделения вируса.
Время выполнения исследования 24 — 36 часов.
В диагностике активной ЦМВ-инфекции используют определение в лейкоцитах крови вирусного антигена pp65 иммуноцитохимическим методом.
Появление в крови вирусного белка pp65 опережает развитие клинических симптомов ЦМВ-инфекции, количественный уровень антигенемии коррелирует с развитием клинических симптомов и вероятностью ЦМВБ.
Современная методика детекции активной ЦМВ-инфекции путем определения ЦМВ-антигена pp67 методом mRNA NASBA показывает большую специфичность по сравнению с рр65-антигенемией и позволяет определять антиген ЦМВ в замороженных или лизированных образцах крови.
Методы выявления антигенов уступают по чувствительности молекулярным методам, основанным на ПЦР, дающим возможность прямого качественного и количественного обнаружения ДНК ЦМВ в биологическом материале в кратчайшие сроки.
Комментарий: Для обнаружения предраннего и раннего белков вируса с молекулярной массой рр72 и рр65 в слюне и моче используют метод РИФ. По количеству светящихся клеток делают вывод об интенсивности выделения вируса.
Время выполнения исследования 24 — 36 часов.
В диагностике активной ЦМВ-инфекции используют определение в лейкоцитах крови вирусного антигена pp65 иммуноцитохимическим методом.
Появление в крови вирусного белка pp65 опережает развитие клинических симптомов ЦМВ-инфекции, количественный уровень антигенемии коррелирует с развитием клинических симптомов и вероятностью ЦМВБ.
Современная методика детекции активной ЦМВ-инфекции путем определения ЦМВ-антигена pp67 методом mRNA NASBA показывает большую специфичность по сравнению с рр65-антигенемией и позволяет определять антиген ЦМВ в замороженных или лизированных образцах крови.
Методы выявления антигенов уступают по чувствительности молекулярным методам, основанным на ПЦР, дающим возможность прямого качественного и количественного обнаружения ДНК ЦМВ в биологическом материале в кратчайшие сроки.
• При обследовании беременных женщин для выявления активной ЦМВИ и степени риска вертикальной передачи вируса плоду рекомендуется:
— исследование крови на наличие антител классов IgM и IgG к ЦМВ;
— повторный анализ крови на анти-ЦМВ IgG через 14 дней при их отсутствии в первом исследовании, но наличии анти-ЦМВ IgM;
— определение авидности антител класса IgG к ЦМВ при их одновременном обнаружении с анти-ЦМВ IgM в первом исследовании крови или при наличии признаков острой инфекционной патологии;
— повторное исследование крови на антитела классов IgM и IgG к ЦМВ при их первоначальном отсутствии в каждом триместре беременности или по клиническим показаниям;
— исследование крови на наличие ДНК ЦМВ в клетках крови;
— исследование мочи на наличие ДНК ЦМВ;
— исследование амниотической жидкости или пуповинной крови на наличие ДНК ЦМВ (по показаниям).
Уровень убедительности рекомендаций В (уровень достоверности доказательств —3)
Комментарий: Исследования крови и мочи на ДНК ЦМВ проводят планово не менее двух раз за время беременности или по клиническим показаниям.
На этапе патогенетической и симптоматической терапии
• Рекомендовано проведение клинического анализа крови с определением лейкоцитарной формулы для оценки динамического контроля показателей.
Уровень убедительности рекомендаций В (уровень достоверности доказательств — 3)
Комментарии: при наличии клинических показаний.
• Рекомендовано проведение клинического анализа крови с определением лейкоцитарной формулы; общего анализа мочи; биохимического анализа крови: общий билирубин и его фракции, аланинаминотрансфераза (АлАТ), аспартатаминотрансфераза (АсАТ), щелочная фосфатаза (ЩФ), гамма-глютамилтранспептидаза (ГГТП), амилаза, холестерин, мочевина, креатинин; определить протромбиновый индекс (ПТИ).
Уровень убедительности рекомендаций В (уровень достоверности доказательств — 5)
Комментарии: выполняется с периодичностью в 7-10 дней. При наличии клинических показаний — частота выполнения биохимического анализа крови на усмотрение лечащего врача.
Комментарии: выполняется с периодичностью в 7-10 дней. При наличии клинических показаний — частота выполнения биохимического анализа крови на усмотрение лечащего врача.
На этапе диспансерного наблюдения:
• Рекомендовано проведение клинического анализа крови с определением лейкоцитарной формулы; общего анализа мочи; биохимического анализа крови: общий билирубин и его фракции, аланинаминотрансфераза (АлАТ), аспартатаминотрансфераза (АсАТ), щелочная фосфатаза (ЩФ), гамма- глютамилтранспептидаза (ГГТП), амилаза, холестерин, мочевина, креатинин; выполнить протеинограмму; определить протромбиновый индекс (ПТИ).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 5)
Комментарии: при наличии клинических показаний.
Комментарии: при наличии клинических показаний.
• Рекомендовано проведение молекулярно-биологического исследования – выявление ДНК ЦМВ в крови, моче, слюне, а также определение количества ДНК ЦМВ в крови при положительном результате качественной реакции.
Уровень убедительности рекомендаций А (уровень достоверности доказательств –1)
Комментарии: при наличии клинических показаний.
Комментарии: при наличии клинических показаний.
На этапе постановки диагноза:
• Рекомендовано выполнение ультразвукового исследования (УЗИ) органов брюшной полости и забрюшинного пространства.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1).
Комментарий:
УЗИ органов брюшной полости и забрюшинного пространства проводится для диагностики увеличения и изменения структуры печени, увеличения селезенки, увеличения диаметра сосудов, исключения сопутствующей патологии желудочно-кишечного тракта, что в некоторых случаях может иметь решающее значение в определении тактики лечения.
УЗИ органов брюшной полости и забрюшинного пространства проводится для диагностики увеличения и изменения структуры печени, увеличения селезенки, увеличения диаметра сосудов, исключения сопутствующей патологии желудочно-кишечного тракта, что в некоторых случаях может иметь решающее значение в определении тактики лечения.
• Рекомендовано выполнение фибробронхоскопии при наличии признаков поражения органов дыхательной системы.
Уровень убедительности рекомендаций А (уровень достоверности доказательств –1)
Комментарии: Диагностическая фибробронхоскопия с анализом клеточного состава бронхоальвеолярной жидкости и ее исследованием на наличие ДНК ЦМВ и ДНК иных возбудителей легочной патологии выполняется у пациентов с поражением легких.
Комментарии: Диагностическая фибробронхоскопия с анализом клеточного состава бронхоальвеолярной жидкости и ее исследованием на наличие ДНК ЦМВ и ДНК иных возбудителей легочной патологии выполняется у пациентов с поражением легких.
• Рекомендовано выполнение рентгенографии органов грудной клетки при наличии признаков поражения органов дыхательной системы.
Уровень убедительности рекомендаций А (уровень достоверности доказательств –1)
• Рекомендовано выполнение электрокардиографии при наличии признаков поражения сердечно-сосудистой системы.
Уровень убедительности рекомендаций А (уровень достоверности доказательств –1)
• Рекомендовано выполнение фиброгастродуоденоскопии при наличии признаков поражения органов желудочно-кишечного тракта .
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 5) Комментарии: Эндоскопический осмотр при не тяжелом общем состоянии
пациента, рекомендуется проводить амбулаторно с использованием местной апликационной анестезии. Возможно проведение процедуры в условиях седации, что требует предварительной консультации и сопровождения анестезиолога.
• Рекомендовано проведение компьютерной томографии (КТ) или магнитнорезонансной томографии (МРТ) головного мозга (при наличии общемозговой или очаговой неврологической симптоматики).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 5)
Комментарии:
В продромальном периоде, когда имеются симптомы интоксикации, лихорадка, выполнение КТ или МРТ головного мозга позволяет провести дифференциальную диагностику с менингоэнцефалитом, опухолями мозга, сосудистыми изменениями и т.д.
Комментарии:
В продромальном периоде, когда имеются симптомы интоксикации, лихорадка, выполнение КТ или МРТ головного мозга позволяет провести дифференциальную диагностику с менингоэнцефалитом, опухолями мозга, сосудистыми изменениями и т.д.
На этапе постановки диагноза:
• Рекомендуется выявление ЦМВ в биопсийных и аутопсийных препаратах гистологическим методом.
Чувствительность стандартного гистологического метода диагностики ЦМВ-инфекции не превышает 50%.
Для повышения чувствительности и специфичности метода дополнительно исследуют гистологические препараты на наличие в тканях вирусного антигена или ДНК ЦМВ.
Чувствительность стандартного гистологического метода диагностики ЦМВ-инфекции не превышает 50%.
Для повышения чувствительности и специфичности метода дополнительно исследуют гистологические препараты на наличие в тканях вирусного антигена или ДНК ЦМВ.
• При наличии показаний рекомендуются консультации смежных специалистов – офтальмолога, невролога, гастроэнтеролога, пульмонолога, кардиолога.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 5)
• Рекомендуется выполнение люмбальной пункции (при наличии общемозговой или очаговой неврологической симптоматики).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 5) 20
Комментарии:
Диагностическая люмбальная пункция выполняется при наличии менингеальных или очаговых симптомов, подозрении на поражение головного мозга с исследованием уровня общего белка и фракций в ликворе, микроскопическим исследованием ликвора, подсчетом клеток в счетной камере (определение цитоза), исследованием ликвора на наличие ДНК ЦМВ и ДНК иных возбудителей менингоэнцефалита и энцефалита у пациентов с поражением ЦНС.
Диагностическая люмбальная пункция выполняется при наличии менингеальных или очаговых симптомов, подозрении на поражение головного мозга с исследованием уровня общего белка и фракций в ликворе, микроскопическим исследованием ликвора, подсчетом клеток в счетной камере (определение цитоза), исследованием ликвора на наличие ДНК ЦМВ и ДНК иных возбудителей менингоэнцефалита и энцефалита у пациентов с поражением ЦНС.
• Рекомендуется выполнение плевральной пункции при наличии признаков экссудативного плеврита.
Уровень убедительности рекомендаций С (уровень достоверности доказательств -5)
При мононуклеозоподобном заболевании у взрослых постановка диагноза острой ЦМВБ требует исключения инфекций, вызываемых другими герпесвирусами (ВЭБ, ВГ-6 и 7 типов), острой ВИЧ-инфекции, а также стрептококкового тонзиллита и дебюта онкогематологического заболевания.
В случае наличия патологии органов дыхания дифференциальный диагноз ЦМВ-пневмонии проводят с бактериальным бронхитом, РС-вирусной инфекцией, коклющом, трахеобронхитом, вызванным ВПГ-1, микоплазменной или хламидийной пневмонией.
У взрослых, имеющих иммуносупрессию, манифестную ЦМВБ следует дифференцировать с пневмоцистной пневмонией, туберкулезом, грибковыми и герпетическими инфекциями, бактериальным сепсисом.
При развитии у пациента выраженных нейрокогнитивных расстройств диагноз следует дифференцировать между ЦМВ-энцефаловентрикулитом, ВИЧ-энцефалитом, многоочаговой лейкоэнцефалопатией, нейросифилисом.
Полинейропатия и полирадикулопатия ЦМВ-этиологии требует дифференцировки с полирадикулопатией, вызванной герпесвирусами 2 и 6 типов, синдромом Гийена-Барре, токсической полинейропатией, связанной с приемом лекарственных средств, алкоголя, наркотических психотропных веществ.
При наличии ретинита, хориоретинита проводят дифференциальный диагноз между ЦМВБ, токсоплазмозом, ВПГ-инфекцией, ВВЗ-инфекцией.
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения.
На выбор тактики лечения оказывают влияние следующие факторы:
• период болезни;
• клиническая форма болезни;
• тяжесть заболевания;
• возраст больного;
• наличие и характер осложнений;
• доступность и возможность выполнения лечения в соответствии с необходимым видом оказания медицинской помощи.
Персональная ответственность за интерпретацию и использование настоящих рекомендаций лежит на лечащем враче.
Цели лечения:
• подавление репликации вируса;
• снижение тяжести и продолжительности болезни;
• предотвращение развития осложнений.
Пациенты с первичным эпизодом болезни или рецидивом требуют назначения противовирусного лечения для минимизации осложнений и сокращения сроков заболевания/рецидива, а также рецидивов в дальнейшем.
• Противовирусная терапия с использованием ганцикловира** или валганцикловира** рекомендуется в качестве метода выбора всем пациентам, инфицированным ЦМВ с первичным эпизодом заболевания или с рецидивом, независимо от локализации и степени тяжести заболевания.
• Противовирусная терапия с использованием ганцикловира** или валганцикловира** рекомендуется в качестве метода выбора всем пациентам, инфицированным ЦМВ с первичным эпизодом заболевания или с рецидивом, независимо от локализации и степени тяжести заболевания.
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1).
Комментарии:
При активной ЦМВ-инфекции ганцикловир** назначают внутривенно из расчета 5 мг/кг, растворив в 100 мл физиологического раствора или 5% раствора глюкозы, в течение одного часа 2 раза в сутки; продолжительность индукционного курса составляет 14 – 21 день.
В дальнейшем назначают поддерживающий курс – 6 мг/кг 5 раз в неделю или 5 мг/кг ежедневно.
Продолжительность лечения определяют индивидуально.
При активной ЦМВ-инфекции ганцикловир** назначают внутривенно из расчета 5 мг/кг, растворив в 100 мл физиологического раствора или 5% раствора глюкозы, в течение одного часа 2 раза в сутки; продолжительность индукционного курса составляет 14 – 21 день.
В дальнейшем назначают поддерживающий курс – 6 мг/кг 5 раз в неделю или 5 мг/кг ежедневно.
Продолжительность лечения определяют индивидуально.
При ЦМВ-ретините назначают валганцикловир** по 900 мг (2 таблетки) 2 раза в сутки в течение 21 дня; поддерживающая терапия – по 900 мг 1 раз в сутки до исчезновения симптомов заболевания и ДНК ЦМВ из крови.
• В качестве превентивной терапии активной ЦМВ-инфекции у иммуносупрессивных пациентов с целью профилактики развития ЦМВБ рекомендован валганцикловир** по 900 мг в сутки в течение не менее одного месяца.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарий: Критерии прекращения терапии – отсутствие ДНК ЦМВ в крови.
Комментарий: Критерии прекращения терапии – отсутствие ДНК ЦМВ в крови.
• При наличии активной ЦМВ-инфекции у беременных рекомендовано применение иммуноглобулина человека антицитомегаловирусного по 1 мл/кг в сутки внутривенно трехкратно с интервалом в 2 недели.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
• Консервативная терапия химиопрепаратами из группы синтетических индукторов интерферона рекомендована пациентам, инфицированным ЦМВ, независимо от локализации и степени тяжести заболевания.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 5).
Комментарии:
Химиопрепараты из группы синтетических индукторов интерферона:
Оксодигидроакридинилацетат натрия применяется в/м, по 250 мг (4 – 6 мг/кг), курс лечения 5 – 7 инъекций в течение 10 – 15 дней с интервалом 48 часов; при необходимости в разовой дозе до 500 мг с интервалом 18 – 36 часов (курсовая доза зависит от характера заболевания).
Химиопрепараты из группы синтетических индукторов интерферона:
Оксодигидроакридинилацетат натрия применяется в/м, по 250 мг (4 – 6 мг/кг), курс лечения 5 – 7 инъекций в течение 10 – 15 дней с интервалом 48 часов; при необходимости в разовой дозе до 500 мг с интервалом 18 – 36 часов (курсовая доза зависит от характера заболевания).
Меглюмина акридонацетат** применяется по схеме:
3 инъекции с интервалом в 24 часа и далее еще 3 инъекции с интервалом в 48 часов.
В период ремиссии рекомендуется одна инъекция в неделю 250 мг препарата с целью профилактики рецидивов.
После месячного курса лечения следует сделать перерыв на 4 – 5 недель.
3 инъекции с интервалом в 24 часа и далее еще 3 инъекции с интервалом в 48 часов.
В период ремиссии рекомендуется одна инъекция в неделю 250 мг препарата с целью профилактики рецидивов.
После месячного курса лечения следует сделать перерыв на 4 – 5 недель.
• Рекомендуется проведение дезинтоксикационной, метаболической, антиоксидантной терапии.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 5).
Комментарии:
Дезинтоксикационная терапия направлена на купирование синдрома интоксикации, ее объем зависит от степени тяжести пациента.
Метаболическая терапия влияет на обмен веществ в организме.
Схема назначения адеметионина**: первые две недели внутривенно струйно в дозе 800 — 1600 мг ежедневно с последующим переходом на таблетированную форму по 2 — 4 таблетки в день.
При проведении антиоксидантной терапии необходимо сочетать жирорастворимые и водорастворимые препараты.
В качестве жирорастворимого антиоксидантного средства применяют альфа-токоферола ацетат по 0,1г в сутки в течение 1 — 2 месяцев, который можно сочетать с препаратами селена.
Дезинтоксикационная терапия направлена на купирование синдрома интоксикации, ее объем зависит от степени тяжести пациента.
Метаболическая терапия влияет на обмен веществ в организме.
Схема назначения адеметионина**: первые две недели внутривенно струйно в дозе 800 — 1600 мг ежедневно с последующим переходом на таблетированную форму по 2 — 4 таблетки в день.
При проведении антиоксидантной терапии необходимо сочетать жирорастворимые и водорастворимые препараты.
В качестве жирорастворимого антиоксидантного средства применяют альфа-токоферола ацетат по 0,1г в сутки в течение 1 — 2 месяцев, который можно сочетать с препаратами селена.
Основными задачами симптоматических средств является купирование воспалительных и токсических проявлений заболевания, предупреждение развития осложнений.
• При повышении температуры более 38,0ºС рекомендовано назначение жаропонижающих средств, которые не влияют на эффективность терапии.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –5).
Комментарии: могут быть назначены производные пропионовой кислоты, анилиды, производные уксусной кислоты и родственные соединения.
Комментарии: могут быть назначены производные пропионовой кислоты, анилиды, производные уксусной кислоты и родственные соединения.
4. Медицинская реабилитация, медицинские показания и противопоказания к применению методов реабилитации
Реабилитационные мероприятия должны начинаться уже в периоде разгара или в периоде ранней реконвалесценции и носить комплексный характер с участием различных специалистов и с применением разнообразных методов воздействия.
Важны постепенность возрастания дозированных физических и умственных нагрузок, а также дифференцированное применение различных методов воздействия, постоянный контроль эффективности проводимых мероприятий. При этом учитываются скорость и степень восстановления функционального состояния и профессионально-значимых функций переболевших (косвенными и прямыми методами).
Важны постепенность возрастания дозированных физических и умственных нагрузок, а также дифференцированное применение различных методов воздействия, постоянный контроль эффективности проводимых мероприятий. При этом учитываются скорость и степень восстановления функционального состояния и профессионально-значимых функций переболевших (косвенными и прямыми методами).
• Рекомендуется включить в план реабилитационных мероприятий на всем протяжении специального лечения оказание социально-психологическую поддержку.
Уровень убедительности рекомендаций С (уровень достоверности доказательств -5)
• Рекомендуется комплексный характер восстановительных мероприятий с участием различных специалистов и с применением разнообразных методов воздействия.
Уровень убедительности рекомендаций C (уровень достоверности доказательств -5)
• Рекомендуется соблюдать последовательность и преемственность проводимых мероприятий, обеспечивающих непрерывность на различных этапах реабилитации и диспансеризации
Уровень убедительности рекомендаций C (уровень достоверности доказательств — 5)
• Рекомендуется адекватность реабилитационных и восстановительных мероприятий и воздействий адаптационным и резервным возможностям пациента.
Уровень убедительности рекомендаций С (уровень достоверности доказательств -5)
Комментарии: Важны постепенность возрастания дозированных физических и умственных нагрузок, а также дифференцированное применение различных методов воздействия
4.2 Диспансерное ведение
• Пациентам с ЦМВБ рекомендовано диспансерное наблюдение в течение 3 месяцев у врача-терапевта или врача-инфекциониста в медицинской организации по месту жительства или в территориальном специализированном центре с проведением комплексного клинико-лабораторного обследования с обязательным исследованием крови и мочи на ДНК ЦМВ методом ПЦР 1 раз в 3 месяца [1, 2, 113, 130].
Уровень убедительности рекомендаций B (уровень достоверности доказательств — 5)
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
5.1 Профилактика
• Специфическая профилактика ЦМВ-инфекции в настоящее время не разработана.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
• Рекомендовано консультирования и информирование серонегативных по ЦМВ женщин, планирующих беременность или уже беременных, об источниках и путях инфицирования (половые контакты с серопозитивным партнером, физический контакт при ежедневном уходе за ребенком дома или профессиональный контакт с детьми младшего возраста в стационарах, домах ребенка, детских дошкольных учреждениях). [65, 66, 69, 103, 104, 105, 106, 126].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
• Для снижения риска первичного заражения ЦМВ беременным, не имеющим специфических антител IgG, рекомендовано использование барьерных контрацептивов при половых контактах, соблюдение правил личной гигиены после смены пеленок или после прикосновения к игрушкам, испачканным слюной или мочой детей, избегание пользования одной посудой с ребенком, поцелуев в губы детей грудного возраста, которые могут выделять вирус со слюной .
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
• Рекомендован временный перевод серонегативных беременных на работу, не связанную с опасностью их заражения вирусом.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
• Рекомендовано осуществление проверки крови и ее компонентов на наличие ДНК ЦМВ при гемотрансфузии недоношенному ребенку или взрослому человеку с ослабленной иммунной системой [44, 45, 55, 56, 113, 130].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 5)
Форма помощи
Медицинская помощь оказывается в форме:
o экстренной медицинской помощи;
o неотложной медицинской помощи;
o плановой медицинской помощи.
Условия оказания медицинских услуг
Медицинская помощь оказывается в виде:
о первичной медико-санитарной помощи;
о скорой, в том числе скорой специализированной, медицинской помощи;
o специализированной, в том числе высокотехнологичной, медицинской помощи.
Медицинская помощь взрослым больным с ЦМВБ может оказываться в следующих условиях:
o амбулаторно (в условиях, не предусматривающих круглосуточное медицинское наблюдение и лечение);
o в дневном стационаре (в условиях, предусматривающих медицинское наблюдение и лечение в дневное время, не требующих круглосуточного медицинского наблюдения и лечения);
o стационарно (в условиях, обеспечивающих круглосуточное медицинское наблюдение и лечение).
Первичная медико-санитарная помощь пациентам оказывается в амбулаторных условиях и в условиях дневного стационара.
Первичная доврачебная медико-санитарная помощь в амбулаторных условиях осуществляется в фельдшерско-акушерских пунктах.
Первичная врачебная медико-санитарная помощь осуществляется врачом-терапевтом участковым, врачом общей практики (семейным врачом) в амбулаторных условиях.
Первичная специализированная медико-санитарная помощь осуществляется врачом-инфекционистом медицинской организации, оказывающим медицинскую помощь пациентам в амбулаторных условиях.
Специализированная, в том числе высокотехнологичная, медицинская помощь оказывается в условиях стационара врачами-инфекционистами и другими врачами-специалистами и включает в себя профилактику, диагностику, лечение заболеваний и состояний, требующих использования специальных методов и сложных медицинских технологий, а также медицинскую реабилитацию.
Лечение пациентов осуществляется в условиях стационара по направлению врача-терапевта участкового, врача общей практики (семейного врача), врача-инфекциониста, медицинских работников, выявивших ЦМВБ.
7.1 Ко-инфекция ЦМВ/ВИЧ
Особую значимость приобретает ЦМВ-инфекция связи с распространением ВИЧ-инфекции среди взрослого населения. Как оппортунистическая инфекция из группы герпетических, она лидирует (в том числе и в России) по частоте и значимости, развиваясь более чем у 40% больных на поздних стадиях ВИЧ. При обследовании ВИЧ-инфицированных лиц, употребляющих наркотические вещества внутривенно при общей ЦМВ-инфицированности в 80% в большинстве случаев выявлены низкоавидные антитела, указывающие на сравнительно недавние сроки инфицирования данным вирусом.
При ослаблении клеточного иммунитета в результате ВИЧ-инфекции цитомегаловирус реактивируется и вызывает клинически выраженную инфекцию. У взрослых с ВИЧ-инфекцией ЦМВ проявляется в виде генерализованной формы с разнообразными поражениями органов и систем. Данное заболевание встречается преимущественно у пациентов, не получавших лечения, чаще всего они узнают о ВИЧ -инфекции на момент установления диагноза ЦМВ-инфекции. В процесс могут быть вовлечены центральная нервная система, лёгкие, печень, почки, желудочно-кишечный тракт, мочеполовая система [1, 2, 3, 5, 20, 21, 22, 23, 24, 51, 59, 73, 74, 83, 93, 113, 130].
Наиболее часто диагностируют ретинит, интерстициальную пневмонию, энтероколиты, воспалительные процессы различных отделов половых органов (чаще у женщин), энцефалиты, гепатит. При полиорганных поражениях заболевание отличает тяжёлое течение, оно может принимать черты сепсиса. Исход часто неблагоприятный.
Ретинит выявляют у 30 — 40% больных СПИДом, у которых содержание лимфоцитов CD4 в крови составляет менее 50 в мкл. Задержки в диагностике и лечении ЦМВ-ретинита всегда угрожают потерей зрения. При нарушениях зрения практически во всех случаях имеются поражения такой степени, которые не могут подвергаться полному обратному развитию даже на фоне адекватной терапии. Таким образом, ЦМВ-ретинит даже сегодня остается опасным заболеванием, независимо от того, что внедрение АРВТ привело к улучшению общего прогноза. Исход ЦМВ-ретинита в 40% случаев — слепота, несмотря на интенсивное лечение, т.к. терапия ЦМВ-инфекции может остановить прогрессирование процесса, но не вызвать его обратное развитие.
При уровне CD4+ менее 100 клеток/мкл основным дифференциальным диагнозом является хориоретинит, вызванный Toxoplasma gondii. При уровне CD4+ более 100 клеток/мкл ЦМВ-ретинит можно практически исключить, при этом более вероятны другие вирусные инфекции, а также нейросифилис.
ЦМВ-энцефалит развивается у ВИЧ-инфицированных при снижении числа лимфоцитов CD4 менее 50 в мкл, проявляется клиникой СПИД-деменции. Энцефалит часто и быстро прогрессирует, сопровождается нарушением функций черепным нервов, нистагмом, головными болями с лихорадкой. Кроме того, возможно развитие вялотекущая энцефалопатия, которая заканчивается слабоумием и полирадикуломиелопатией.
Форма с поражением надпочечников встречается у 60% ВИЧ-инфицированных пациентов с манифестной ЦМВ-инфекцией.
Дифференциальная диагностика ЦМВ-инфекции довольно затруднительна из-за отсутствия или разнообразия клинических проявлений. У больных с иммунодефицитом манифестную цитомегаловирусную инфекцию следует дифференцировать с пневмоцистной пневмонией, туберкулёзом, токсоплазмозом, микоплазменной пневмонией, бактериальным сепсисом, нейросифилисом, прогрессирующей многоочаговой лейкоэнцефалопатией, лимфопролиферативными заболеваниями, грибковыми и герпетическими инфекциями, ВИЧ-энцефалитом. Полинейропатия и полирадикулопатия цитомегаловирусной этиологии требует дифференцировки с полирадикулопатией, вызванной герпесвирусами, синдромом Гийена-Барре, токсической полинейропатией, связанной с приёмом лекарств, алкоголя и наркотических, психотропных веществ. При наличии ретинита, хориоретинита проводят дифференциальный диагноз между ЦМВ-инфекцией, токсоплазмозом, ВПГ-инфекцией, ВВЗ-инфекцией.
Таблица 1. Дифференциальный диагноз болезни, вызванной ВИЧ с проявлениями ЦМВ заболевания с другими инфекциями ВИЧ-инфицированных
Ганцикловир** является одним из наиболее эффективных, но при этом и сложных в применении препаратов.
Противовирусный эффект обусловлен образованием в пораженных вирусом клетках ганцикловиртрифосфата, тормозящего синтез вирусной ДНК в результате двух механизмов: конкурентного ингибирования ДНК-полимеразы и прямого включения в вирусную ДНК (последнее прекращает ее элонгацию). Фосфорилированный ганцикловир сохраняется в цитоплазме в течение нескольких дней. Его назначают при протекании цитомегаловирусной инфекции, осложнённой тяжёлыми органными патологиями, а также при профилактике цитомегаловирусной инфекции у ВИЧ-инфицированных.
Противовирусный эффект обусловлен образованием в пораженных вирусом клетках ганцикловиртрифосфата, тормозящего синтез вирусной ДНК в результате двух механизмов: конкурентного ингибирования ДНК-полимеразы и прямого включения в вирусную ДНК (последнее прекращает ее элонгацию). Фосфорилированный ганцикловир сохраняется в цитоплазме в течение нескольких дней. Его назначают при протекании цитомегаловирусной инфекции, осложнённой тяжёлыми органными патологиями, а также при профилактике цитомегаловирусной инфекции у ВИЧ-инфицированных.
При активной ЦМВ-инфекции начинают с внутривенного введения препарата из расчета 5 мг/кг, растворенного в 100 мл физиологического раствора или 5% раствора глюкозы, в течение часа 2 раза в сутки, продолжительность индукционного курса составляет 14 – 21 день. В дальнейшем назначают поддерживающий курс – 6 мг/кг 5 раз в неделю или 5 мг/кг ежедневно. Продолжительность лечения определяют индивидуально. При ЦМВ-ретините рекомендуется поддерживающая доза 3 г в сутки внутрь (по 1 г 3 раза в сутки или по 500 мг 6 раз в сутки). Для профилактики ЦМВ-инфекции — по 1 г 3 раза в сутки.
Валганцикловир** – противовирусный препарат (пролекарство) – L-валиловый эфир ганцикловира, после приема внутрь быстро превращающийся в ганцикловир под действием кишечных и печеночных эстераз. Назначается внутрь во время еды. Индукционная терапия у больных с активным ЦМВ ретинитом – рекомендованная доза составляет 900 мг 2 раза в сутки в течение 21 дня. Поддерживающая терапия – 900 мг 1 раз в сутки. Если течение ретинита ухудшается, курс индукционной терапии можно повторить.
Иммуноглобулин человека антицитомегаловирусный оказывает иммуномодулирующее действие, повышает содержание в организме антител против ЦМВ человека. Он сочетает высокую эффективность и почти полное отсутствие токсичности и противопоказаний. Вводят внутривенно (перед введением раствор нагревают до комнатной температуры или температуры тела), со скоростью не более 20 капель/мин (1 мл/мин) в разовой дозе 2 мл/кг каждые 2 дня до исчезновения клинических симптомов.
Больные ВИЧ-инфекцией, имеющие количество CD4-лимфоцитов менее 200 клеток в 1 мкл должны осматриваться офтальмологом и проходить обследование на количественное содержание ДНК ЦМВ в клетках крови не реже одного раза в 3 месяца.
Одним из основных профилактических мероприятий у ВИЧ-инфицированных пациентов с уровнем CD4 менее 200 клеток/мкл остается выполнение офтальмоскопии каждые 3 месяца. При хорошем восстановлении иммунитета интервал между офтальмологическими обследованиями может быть увеличен.
Для предупреждения развития болезни у ВИЧ-инфицированных используют внутривенное введение иммуноглобулина человека антицитомегаловирусного.
Первичная медикаментозная профилактика проводится с целью предотвращения возникновения первого эпизода ЦМВ-инфекции у ВИЧ-инфицированных и назначается пациентам, у которых имеется риск возникновения ЦМВ-инфекции (начинается при снижении количества CD4-лимфоцитов или появлении других инфекций).
Вторичная профилактика проводится с целью предотвращения возникновения повторного эпизода инфекции после перенесенной. Вторичная профилактика проводится пациентам, у которых имеется риск развития рецидивов ЦМВ-инфекции. Проведение вторичной профилактики начинается сразу после завершения курса лечения инфекции. Отмена поддерживающей терапии рекомендуется не ранее чем через 6 месяцев, после восстановления иммунитета и достижения уровня CD4 более 200 – 250 клеток/мкл.
7.2 ЦМВ-инфекция у реципиентов солидных органов и костного мозга .
В отсутствие профилактики ЦМВ-инфекция может развиваться у 25% пациентов после трансплантации почки, 35% — после трансплантации печени, тонкой кишки и сердца, 50% — после трансплантации поджелудочной железы, 80% — после
трансплантации легких. При несвоевременной диагностике и неадекватном лечении ЦМВИ представляет реальную угрозу жизни реципиентам органов.
У пациентов с трансплантированными органами выделяют:
• цитомегаловирусную инфекцию (подтвержденная репликация вируса без клинических симптомов);
• цитомегаловирусную болезнь (подтвержденная репликация ЦМВ в сочетании с соответствующими симптомами), которая подразделяется на:
o «цитомегаловирусный синдром» (лихорадка, недомогание, лейкопения и/или
тромбоцитопения);
o «тканево-инвазивную болезнь» (тяжелая форма заболевания с вирусным поражением различных органов и тканей).
Существует 3 основных эпидемиологических варианта ЦМВ-инфекции у больных с трансплантированными органами:
o первичная инфекция, развивающаяся у ЦМВ-серонегативных больных, получивших трансплантат от серопозитивных доноров – D+R- (частота ЦМВБ составляет до 60%);
o реактивация латентного эндогенного вируса, когда донор серонегативен по ЦМВ, а реципиент серопозитивен — D-R+ (частота ЦМВБ — 10-15%);
o суперинфекция, когда и донор, и реципиент серопозитивны, а активный ЦМВ имеет донорское происхождение — D+R+ (у 25-30% больных развивается ЦМВБ).
ЦМВ не только вызывает тяжелые органные поражения (прямое действие вируса) у иммунокомпрометированных больных, но и обладает рядом «непрямых» эффектов – общих и трансплантат-специфических. Следует учитывать, что непрямые эффекты ЦМВ могут реализовываться при длительно сохраняющемся невысоком уровне вирусной нагрузки, который обычно не сопровождается возникновением прямых эффектов.
Возможные непрямые эффекты ЦМВ у реципиентов солидных органов:
1. Трансплантат-специфические эффекты:
о Острое отторжение трансплантата;
o Хроническая нефропатия аллотрансплантата и/или потеря ренального трансплантата;
о Ускоренный возврат вирусного гепатита C после трансплантации печени;
о Тромбоз печеночной артерии после трансплантации печени;
о Васкулопатия трансплантата после трансплантации печени ;
о Облитерирующий бронхиолит после трансплантации легких
2. Общие непрямые эффекты ЦМВ (повышение риска):
о Бактериальные инфекции;
о Грибковые инфекции;
о Другие вирусные инфекции;
о Посттрансплантационные лимфопролиферативные заболевания;
о Сердечнососудистые осложнения
о Посттрансплантационный сахарный диабет
о Преждевременное иммунологическое старение
о Летальность
Факторы риска развития ЦМВ-инфекции после трансплантации почки:
1. Особенности претрансплантационного цитомегаловирусного серологического статуса донора и реципиента.
Наиболее высок риск развития активной ЦМВИ при сочетании донора, имеющего специфические антитела к ЦМВ (инфицированного вирусом), и реципиента без антител к ЦМВ в сыворотке крови (D+/R–).
Однако и варианты D+/R+ (и у донора, и у реципиента есть антитела к ЦМВ), D–/R+ (антитела только у реципиента) не исключают развития ЦМВБ.
Наиболее высок риск развития активной ЦМВИ при сочетании донора, имеющего специфические антитела к ЦМВ (инфицированного вирусом), и реципиента без антител к ЦМВ в сыворотке крови (D+/R–).
Однако и варианты D+/R+ (и у донора, и у реципиента есть антитела к ЦМВ), D–/R+ (антитела только у реципиента) не исключают развития ЦМВБ.
2. Любое повышение интенсивности иммуносупрессии, например, очень высокие концентрации в крови циклоспорина или такролимуса, применение больших доз микофенолатов, использование антилимфоцитарных препаратов в качестве индукционной иммуносупрессии или лечения криза отторжения.
3. Тяжелые сопутствующие заболевания.
4. Выраженное снижение количества лейкоцитов периферической крови.
5. Гипогаммаглобулинемия – только для реципиентов сердца и легких, но не для реципиентов почки или печени.
Наиболее высок риск развития ЦМВ-инфекции и ЦМВБ в первые 6 месяцев после трансплантации, однако возможны эпизоды поздней ЦМВ-инфекции – через 6 – 12 месяцев и даже через несколько лет после операции, особенно после окончания плановой анти-ЦМВ профилактики, на фоне других тяжелых инфекционных осложнений, при лечении отторжения трансплантата.
До трансплантации для оценки риска заболевания реципиента в посттрансплантационном периоде должно выполняться определение антител к ЦМВ IgG у донора и реципиента. Если претрансплантационное обследование реципиента дало отрицательный результат, необходимо его повторить во время трансплантации. У взрослых пациентов с сомнительными результатами серологического обследования результат донора должен считаться положительным, а результат потенциального реципиента должен тщательно интерпретироваться для выделения группы больных с наиболее высоким риском ЦМВБ.
Интерпретация претрансплантационного серологического обследования может быть сложной у доноров и потенциальных реципиентов с недавними гемотрансфузиями в анамнезе.
Количественная ПЦР является предпочтительным методом диагностики ЦМВ-инфекции после трансплантации органов, принятия решения о проведении превентивной терапии и мониторинга ответа на лечение в связи с возможностью стандартизировать этот метод исследования.
Вирусологическое культуральное исследование крови или мочи играет очень ограниченную роль в диагностике ЦМВБ. Гистологическое или иммуногистохимическое исследование – предпочтительный метод диагностики тканево-инвазивной ЦМВБ. Исследование образцов тканей в целом культуральными методами и ПЦР не имеет большого значения в диагностике тканево-инвазивной болезни, но может быть полезным при поражении желудочно-кишечного тракта с отрицательным результатом ПЦР исследования крови.
Положительная культура бронхо-альвеолярной лаважной жидкости не всегда коррелирует с заболеванием.
Положительная культура бронхо-альвеолярной лаважной жидкости не всегда коррелирует с заболеванием.
Поскольку у реципиентов органов начало лечения ЦМВ-инфекции в стадии развернутых клинических проявлений недостаточно эффективно, основную роль играет предупреждение заболевания, которое снижает частоту ЦМВБ и нивелирует «непрямые» эффекты вируса. Существуют две стратегии предупреждения ЦМВ-инфекции:
o превентивная (упреждающая) терапия и профилактика, причем существуют значительные различия применения этих стратегий в разных центрах трансплантации;
o комбинированная (гибридная) стратегия – сочетание профилактики с последующей превентивной терапией.
Стратегия превентивной терапии предусматривает регулярный мониторинг (1 раз в неделю) содержания ДНК ЦМВ в крови методом количественной ПЦР и немедленное назначение лечения при обнаружении большого числа копий ДНК вируса.
Профилактика подразумевает назначение противовирусного препарата в течение первых месяцев после трансплантации всем реципиентам группы высокого риска ЦМВ-инфекции. Профилактический прием эффективных в отношении ЦМВ противовирусных препаратов не только предотвращает развитие цитомегаловирусного синдрома и ЦМВБ, но и снижает риск развития других герпетических инфекций (в том числе вызванных вирусами простого и опоясывающего герпеса), бактериальных и протозойных инфекций, а также риск смерти от любой причины. Достоинствами противовирусной профилактики является высокая эффективность, влияние на непрямые эффекты ЦМВ и простота применения, недостатком – относительно высокая стоимость.
В различных центрах для профилактики ЦМВ-инфекции используют ганцикловир внутривенно или валганцикловир внутрь, значительно реже – цитомегаловирусный специфический иммуноглобулин.
Дозы ганцикловира и валганцикловира требуют обязательной коррекции в соответствии с скоростью клубочковой фильтрации конкретного пациента. Эта коррекция крайне важна, особенности для пациентов с трансплантированной почкой, поскольку нередко наблюдается отсроченная или не оптимальная функция почечного аллотрансплантата. Реципиенты не почечных трансплантатов также могут иметь сниженную почечную функцию. Применение полных доз противовирусных препаратов у таких пациентов может сопровождаться развитием серьезных нежелательных явлений.
Продолжительность медикаментозной профилактики ЦМВ-инфекции является важным аспектом. Трехмесячная профилактика валганцикловиром ЦМВ-инфекции после трансплантации почки является недостаточной.
Оптимальная продолжительность профилактического приема валганцикловира у больных с пересаженной почкой составляет не менее 6 месяцев (повышает бессобытийную выживаемость реципиентов и существенно снижает частоту ЦМВБ и цитомегаловирусной виремии). При пересадке торакальных органов (легкие, комплекс сердце–легкие) профилактика проводится обычно более длительно, чем при трансплантации почки, поджелудочной железы, печени, т.к. у 50% пациентов после D+/R– трансплантации легких после 6-тимесячного приема валганцикловира развивается поздняя ЦМВ-инфекция.
Оптимальная продолжительность профилактического приема валганцикловира у больных с пересаженной почкой составляет не менее 6 месяцев (повышает бессобытийную выживаемость реципиентов и существенно снижает частоту ЦМВБ и цитомегаловирусной виремии). При пересадке торакальных органов (легкие, комплекс сердце–легкие) профилактика проводится обычно более длительно, чем при трансплантации почки, поджелудочной железы, печени, т.к. у 50% пациентов после D+/R– трансплантации легких после 6-тимесячного приема валганцикловира развивается поздняя ЦМВ-инфекция.
Вторичная профилактика ЦМВ-инфекции необходима также при лечении острого отторжения, особенно в случае использования антилимфоцитарных препаратов. Стандартом является пероральный прием валганцикловира в дозе 900 мг в сутки при скорости клубочковой фильтрации ≥60 мл/мин, альтернативой может быть использование ганцикловира внутривенно в дозе 5 мг/кг в сутки. Продолжительность профилактики ЦМВ-инфекции при лечении криза отторжения составляет обычно 4 – 12 недель.
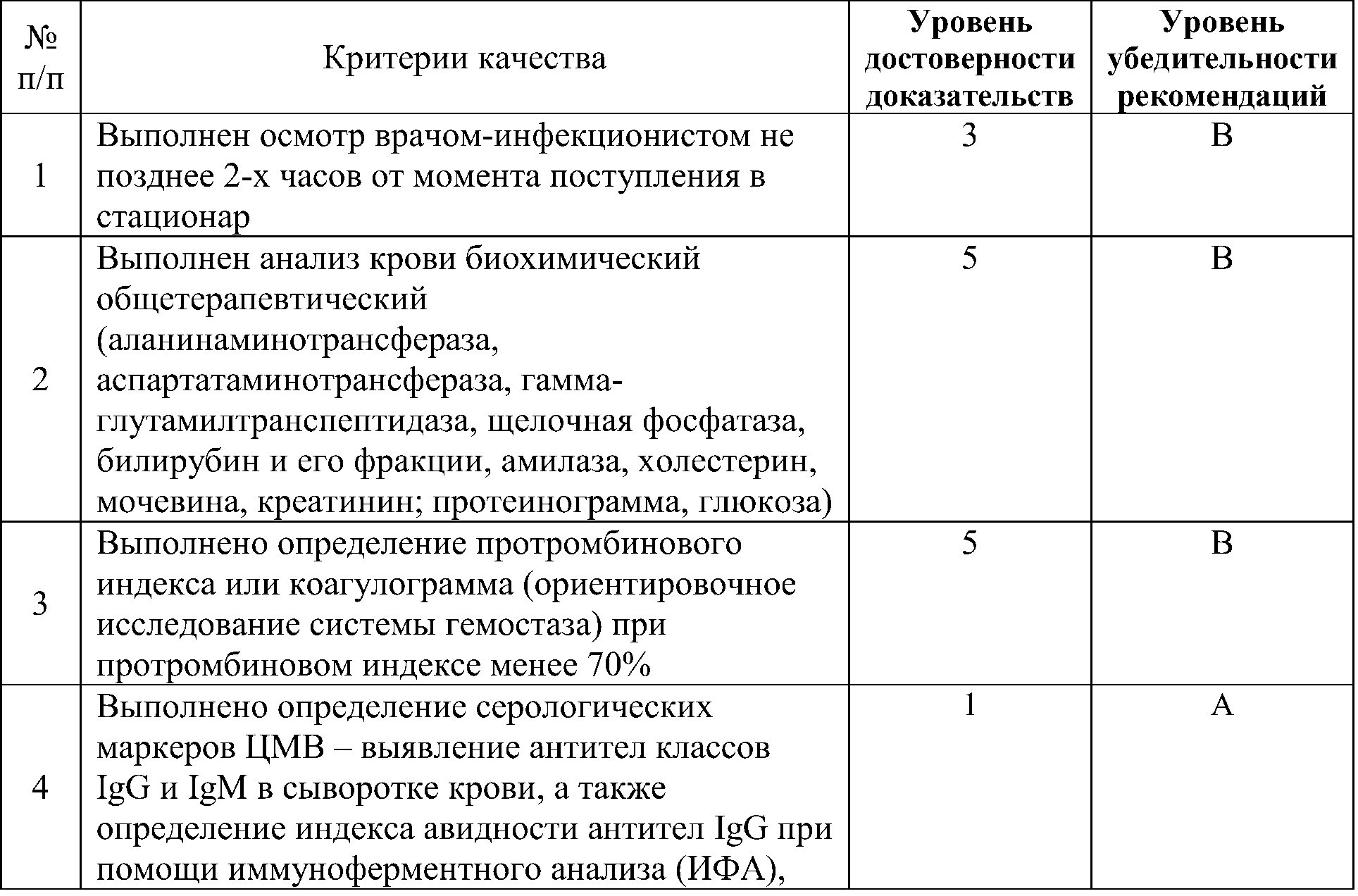
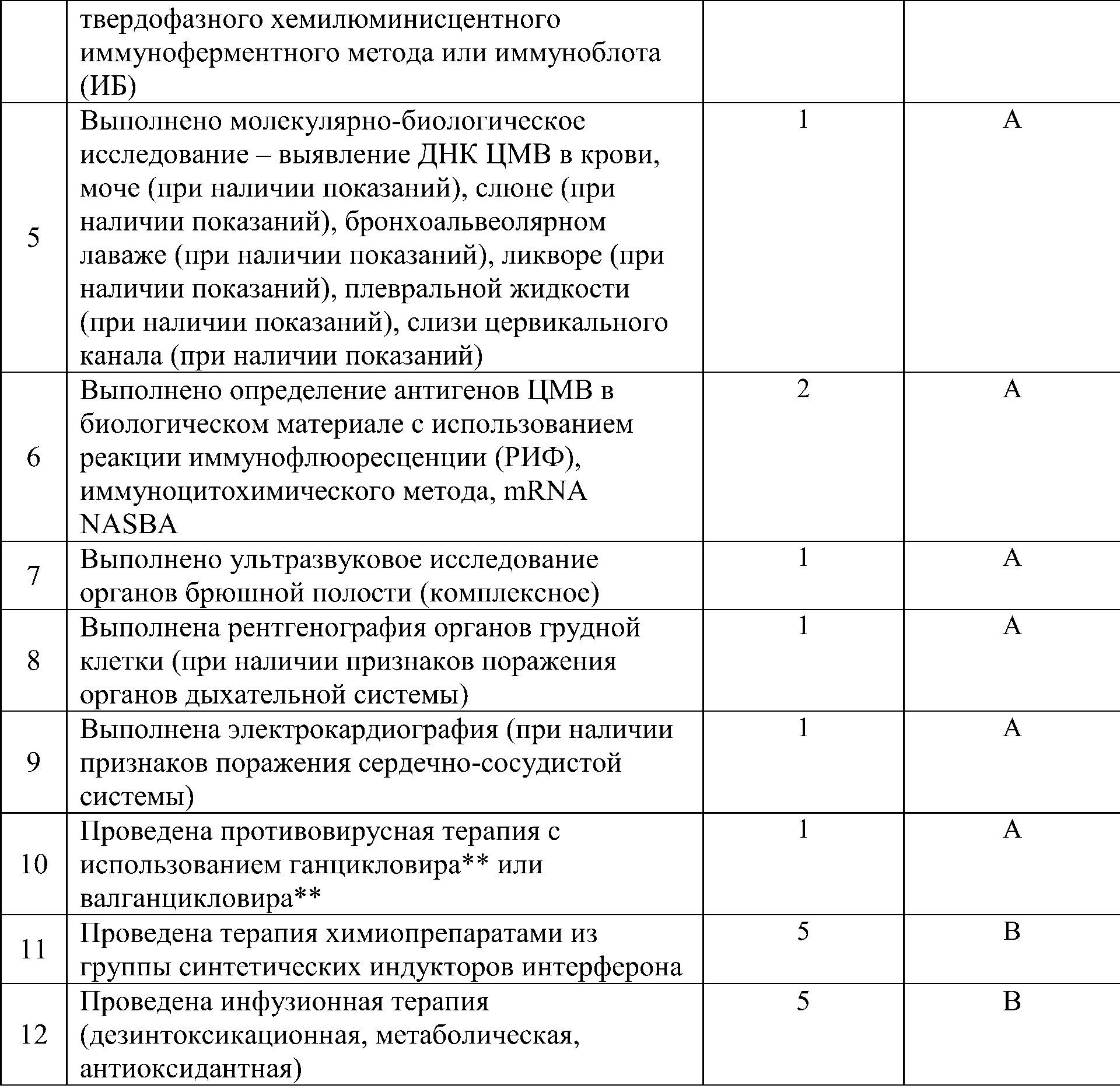
Лечение цитомегаловирусной инфекции у реципиентов солидных органов
Показания
Бессимптомная инфекция
ЦМВ/виремия**
Препараты* Валганцикловир внутрь, 900 мг 2 раза в сутки, альтернативно можно назначать Ганцикловир внутривенно, 5 мг/кг каждые 12 часов
Цитомегаловирусный синдром
ЦМВ-болезнь
Цитомегаловирусная пневмония
Валганцикловир внутрь, 900 мг 2 раза в день или Ганцикловир внутривенно, 5 мг/кг каждые 12 часов
Если лечение начать с внутривенного введения ганцикловира, то при клиническом и вирусологическом улучшении, можно перейти на прием валганцикловира
♦ Ганцикловир внутривенно, 5 мг/кг каждые 12 часов
♦ Валганцикловир внутрь, 900 мг 2 раза в сутки (препараты не следует применять внутрь, если есть нарушения всасывания или выраженные нарушения соматического статуса)
♦ Можно начать лечение с внутривенного введения ганцикловира и, при клиническом и
вирусологическом улучшении, перейти на прием валганцикловира
Ганцикловир внутривенно, 5 мг/кг каждые 12 часов
Комментарии Следует снизить уровень иммуносупрессии. Мониторинг вирусной нагрузки или антигенемии 1 раз в неделю.
Продолжительность лечения индивидуальна, и предпочтительно ее проводить в течение 2 недель после окончания периода виремии Следует снизить уровень иммуносупрессии.
Продолжительность лечения индивидуальна, и предпочтительно его проводить в течение 2 недель после окончания периода виремии и клинической регрессии
Следует снизить уровень иммуносупрессии.
Продолжительность лечения индивидуальна. Лечение следует проводить в течение 2 недель после клинического и вирусологического излечения В некоторых случаях CMV-болезнь может поражать разные ткани и органы (например, тонкую кишку), и тестирование крови на ЦМВ может не соответствовать степени тяжести заболевания
Уменьшить уровень иммуносупрессии. Валганцикловир не является предпочтительным в качестве препарата первой линии в связи с потенциально серьезными осложнениями и летальным исходом от ЦМВ пневмонии. Возможен переход от внутривенного введения ганцикловира к пероральному приему валганцикловира (900 мг 2 раза в сутки) при клинической стабилизации В некоторых случаях добавляют антитела к ЦМВ,
особенно при тяжелом состоянии пациента
Желудочно-кишечные заболевания
Ганцикловир внутривенно, 5 мг/кг каждые 12 часов, альтернативно Валганцикловир внутрь, 900 мг 2 раза в сутки на протяжении 2 недель
Цитомегаловирусный ретинит
Ганцикловир внутривенно, 5 мг/кг каждые 12 часов или Валганцикловир внутрь, 900 мг 2 раза в сутки
Поражения ЦНС
Ганцикловир внутривенно, 5 мг/кг каждые 12 часов
Тяжелые заболевания
Ганцикловир внутривенно, 5 мг/кг каждые 12 часов
Уменьшить уровень иммуносупрессии. Валганцикловир не является предпочтительным в качестве препарата первой линии при тяжелых заболеваниях ЖКТ из-за нарушений всасывания. Возможен переход от внутривенного введения ганцикловира к пероральному приему валганцикловира (900 мг 2 раза в день) при клинической стабилизации В некоторых случаях заболевания ЖКТ могут относиться к разным категориям, и тестирование на ЦМВ в крови может не соответствовать степени тяжести заболевания Уменьшить уровень иммуносупрессии.
Продолжительность лечения определяется после повторного осмотра офтальмологом
Уменьшить уровень иммуносупрессии. Внутривенное введение ганцикловира приоритетно по сравнению с приемом валганцикловира в качестве препарата первой линии Уменьшить уровень иммуносупрессии.
В некоторых случаях терапию можно дополнить назначением антител к ЦМВ Валганцикловир не был изучен для лечения тяжелых заболеваний, обусловленных ЦМВ
Возможен переход от внутривенного введения ганцикловира к пероральному приему валганцикловира (900 мг 2 раза в сутки) при клинической стабилизации
Ганцикловир-резистентные заболевания
Уменьшить уровень иммуносупрессии и вводить Ганцикловир внутривенно, 7,510 мг/кг каждые 12 часов (для низкого уровня сопротивления UL97)
Для определения тактики терапии проводится тест на генетическую мутацию UL97 и UL54
Терапию можно дополнить назначением антител к ЦМВ
*Заявленные дозы предназначены для пациентов с нормальной функцией почек. При снижении скорости клубочковой фильтрации необходимо уменьшать дозы препаратов. **ЦМВ-инфекция, обнаруженная в крови методом ПЦР или выявлением антигенов, но без
видимых клинических проявлений.
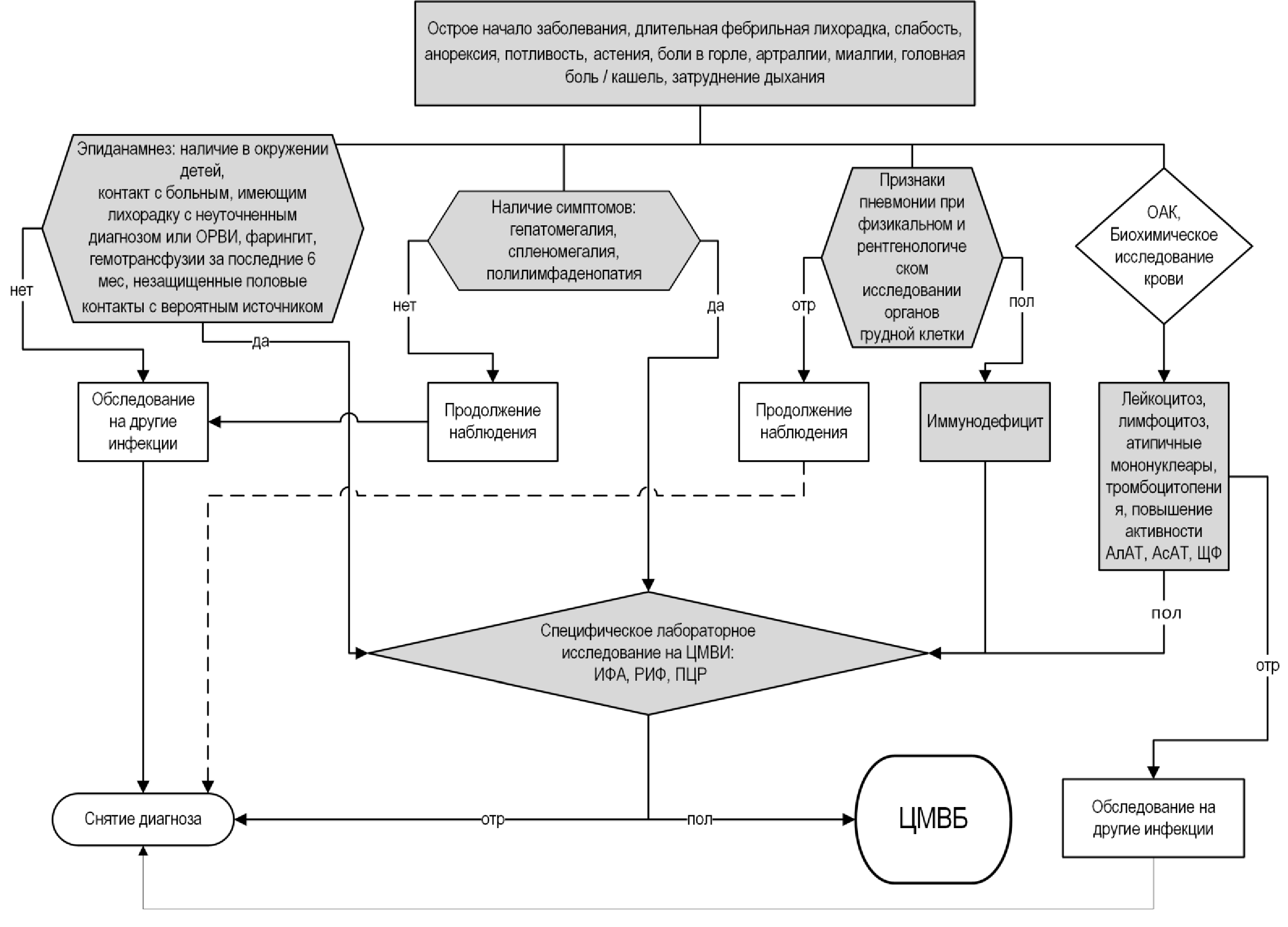
Цитомегаловирус (ЦМВ) относится к семейству герпесвирусов.
Этот повсеместно распространенный вирус с большой вероятностью передается человеку в течение первых пяти лет жизни.
По крайней мере 80% взрослого населения земли имеет антитела к нему.
Заражение ЦМВ в большинстве случаев проходит незаметно для человека и не ведет к клинически выраженному заболеванию.
Тем не менее, иногда возможно повышение температуры, пневмония, энтерит, увеличение лимфатических узлов и гепатит.
Этот повсеместно распространенный вирус с большой вероятностью передается человеку в течение первых пяти лет жизни.
По крайней мере 80% взрослого населения земли имеет антитела к нему.
Заражение ЦМВ в большинстве случаев проходит незаметно для человека и не ведет к клинически выраженному заболеванию.
Тем не менее, иногда возможно повышение температуры, пневмония, энтерит, увеличение лимфатических узлов и гепатит.
Источник инфекции – всегда человек.
Вирус содержится в слюне, крови, молоке, моче, кале, семенной жидкости и секрете шейки матки.
По разным данным на планете этот вирус носят от 50 до 80 % взрослых людей.
Инфицирование ЦМВ может быть врожденным, может произойти во время родов или позднее при переливании крови, через продукты переработки крови, слюну и другие жидкости организма.
Вирус содержится в слюне, крови, молоке, моче, кале, семенной жидкости и секрете шейки матки.
По разным данным на планете этот вирус носят от 50 до 80 % взрослых людей.
Инфицирование ЦМВ может быть врожденным, может произойти во время родов или позднее при переливании крови, через продукты переработки крови, слюну и другие жидкости организма.
Попав в организм человека, вирус, как правило, останется в нем навсегда.
А попасть он может воздушно-капельным, фекально-оральным, половым и антенатальным (от матери к ребенку) путями, при переливании крови и трансплантации органов. ЦМВ может передаваться при половых контактах.
А попасть он может воздушно-капельным, фекально-оральным, половым и антенатальным (от матери к ребенку) путями, при переливании крови и трансплантации органов. ЦМВ может передаваться при половых контактах.
Опасен цитомегаловирус при беременности, особенно если вирус впервые попал в организм матери именно в период вынашивания ребенка.
В этом случае очень велика вероятность инфицирования плода.
Ведь если вирус попал в организм впервые, в организме еще нет к нему антител, и тогда неослабленный вирус легко поражает плод.
Чаще всего в организм ребенка вирус попадает через плодные оболочки, но возможно инфицирование при рождении и после рождения – при кормлении грудью. Врачи рекомендуют во время планирования беременности провести исследования на цитомегаловирус у обоих будущих родителей, так как инфицирование плода может привести к неприятным последствиям – выкидышу или врожденным уродствам.
В этом случае очень велика вероятность инфицирования плода.
Ведь если вирус попал в организм впервые, в организме еще нет к нему антител, и тогда неослабленный вирус легко поражает плод.
Чаще всего в организм ребенка вирус попадает через плодные оболочки, но возможно инфицирование при рождении и после рождения – при кормлении грудью. Врачи рекомендуют во время планирования беременности провести исследования на цитомегаловирус у обоих будущих родителей, так как инфицирование плода может привести к неприятным последствиям – выкидышу или врожденным уродствам.
Опасен цитомегаловирус и для ВИЧ-инфицированных.
В этом случае вирус не только поражает все органы и системы, но и, по некоторым данным, способствует развитию онкологических заболеваний.
В этом случае вирус не только поражает все органы и системы, но и, по некоторым данным, способствует развитию онкологических заболеваний.
Новость о том, что Вы инфицированы ЦМВ может ошеломить Вас.
Обратитесь к врачу-инфекционисту, имеющему опыт лечения герпесвирусными инфекциями.
Вы не обязаны информировать окружающих о том, что инфицированы, но должны стремиться избежать заражения других людей.
Обратитесь к врачу-инфекционисту, имеющему опыт лечения герпесвирусными инфекциями.
Вы не обязаны информировать окружающих о том, что инфицированы, но должны стремиться избежать заражения других людей.
Если вирус себя никак не проявляет, то и лечить его не надо.
Другое дело, если он активен.
Тогда показана комплексная терапия – иммуномодуляторы и противовирусные средства.
Причем назначать лекарства должен врач, самостоятельная терапия недопустима.
Стандартные противовирусные средства – ацикловир, видарабин и виразол -в отношении цитомегаловируса не эффективны.
Другое дело, если он активен.
Тогда показана комплексная терапия – иммуномодуляторы и противовирусные средства.
Причем назначать лекарства должен врач, самостоятельная терапия недопустима.
Стандартные противовирусные средства – ацикловир, видарабин и виразол -в отношении цитомегаловируса не эффективны.
Цитомегаловирус – большой, неповоротливый и ленивый.
Поэтому большую часть своей жизни он «спит».
И чтобы его не разбудить, нужно следить за своим иммунитетом, не переохлаждаться, предохраняться от различных инфекций, в том числе и передающихся половым путем, принимать витамины, заниматься физкультурой и не забывать про закаливание.
Поэтому большую часть своей жизни он «спит».
И чтобы его не разбудить, нужно следить за своим иммунитетом, не переохлаждаться, предохраняться от различных инфекций, в том числе и передающихся половым путем, принимать витамины, заниматься физкультурой и не забывать про закаливание.
Для профилактики важно соблюдение гигиены, в том числе интимной.
Не стоит пользоваться общими умывальными принадлежностями и посудой с малознакомыми людьми и вступать в новые интимные отношения без презерватива. После контакта с деньгами и другими предметами, которые трогали незнакомые люди, необходимо тщательно мыть руки.
Не стоит пользоваться общими умывальными принадлежностями и посудой с малознакомыми людьми и вступать в новые интимные отношения без презерватива. После контакта с деньгами и другими предметами, которые трогали незнакомые люди, необходимо тщательно мыть руки.
АлАТ – аланинаминотрансфераза
АсАТ – аспартатаминотрансфераза
ВГН – верхняя граница нормы
ВИЧ – вирус иммунодефицита человека
ГГТП – гаммаглютамилтранспептидаза
Д.м.н. – доктор медицинских наук
ДНК – дезоксирибонуклеиновая кислота
ИБ – иммуноблот
ИФА – иммуноферментный анализ
К.м.н. – кандидат медицинских наук
КТ – компьютерная томография
МКБ-10 – международная классификация болезней, травм, и состояний, влияющих на здоровье 10-го пересмотра
МЗ РФ – Министерство здравоохранения Российской Федерации
МРТ – магнитно-резонансная томография
НГН – нижняя граница нормы
ННОИ – Некоммерческое партнерство «Национальное научное общество
инфекционистов»
П/к – подкожное введение
ПЦР – полимеразная цепная реакция
РИФ – реакция иммунофлюоресценции
РКИ – рандомизированное контролируемое исследование
РНК – рибонуклеиновая кислота
РФ – Российская Федерация
СОЭ – скорость оседания эритроцитов
ЩФ – щелочная фосфатаза
ЦМВБ — цитомегаловирусная болезнь
ЦМВ – цитомегаловирус
УЗИ – ультразвуковое исследование
IgG – иммуноглобулин G
IgМ – иммуноглобулин М
Активная ЦМВ инфекция — состояние, при котором цитомегаловирус активно размножается, ускользая от контроля со стороны иммунной системы, приводя к поражению различных органов.
Доказательная медицина – подход к медицинской практике, при котором решения о применении профилактических, диагностических и лечебных мероприятий принимаются исходя из имеющихся доказательств их эффективности и безопасности, а такие доказательства подвергаются поиску, сравнению, обобщению и широкому распространению для использования в интересах пациентов.
Заболевание — возникающее в связи с воздействием патогенных факторов нарушение деятельности организма, работоспособности, способности адаптироваться к изменяющимся условиям внешней и внутренней среды при одновременном изменении защитно-компенсаторных и защитно-приспособительных реакций и механизмов организма.
Инструментальная диагностика – диагностика с использованием для обследования больного различных приборов, аппаратов и инструментов.
Качество медицинской помощи – совокупность характеристик, отражающих своевременность оказания медицинской помощи, правильность выбора методов профилактики, диагностики, лечения и реабилитации при оказании медицинской помощи, степень достижения запланированного результата.
Клинические рекомендации – документ, основанный на доказанном клиническом опыте, описывающий действия врача по диагностике, лечению, реабилитации и профилактике заболеваний, помогающий ему принимать правильные клинические решения.
Лабораторная диагностика — совокупность методов, направленных на анализ исследуемого материала с помощью различного специализированного оборудования.
Латентная инфекция — форма проявления инфекционного процесса, характеризуется длительным сохранением возбудителя в организме без клинических признаков заболевания. Клинические проявления могут появиться при ослаблении иммунитета.
Медицинский работник — физическое лицо, которое имеет медицинское или иное образование, работает в медицинской организации и в трудовые (должностные) обязанности которого входит осуществление медицинской деятельности, либо физическое лицо, которое является индивидуальным предпринимателем, непосредственно осуществляющим медицинскую деятельность.
Пневмонит – интерстициальное воспаление сосудистой стенки альвеол, сопровождающееся их рубцеванием, в патогенезе которого основную роль играют иммунопатологические механизмы преимущественно клеточного типа.
Рабочая группа – двое или более людей одинаковых или различных профессий, работающих совместно и согласованно в целях создания клинических рекомендаций, и несущих общую ответственность за результаты данной работы.
Ретинит – воспаление сетчатки глаза человека, чаще двустороннее, возникает в результате заноса в сосуды сетчатки возбудителей инфекции.
Синдром – совокупность симптомов с общими этиологией и патогенезом.
Уровень достоверности доказательств – отражает степень уверенности в том, что найденный эффект от применения медицинского вмешательства является истинным.
Уровень убедительности рекомендаций – отражает не только степень уверенности в достоверности эффекта вмешательства, но и степень уверенности в том, что следование рекомендациям принесет больше пользы, чем вреда в конкретной ситуации.
Цитомегаловирусная инфекция — широко распространенная вирусная инфекция, характеризующаяся многообразными проявлениями от бессимптомного течения до тяжелых генерализованных форм с поражением внутренних органов и центральной нервной системы, с возможной трансплацентарной передачей вируса и внутриутробным поражением плода.