3. Приложение Б2. Алгоритм оценки тяжести диастолической дисфункции и давления наполнения левого желудочка (среднего давления в левом предсердии) (рис. П2) [103]
4. Приложение В. Информация для пациента
5. Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
6. Приложение Г1. Шкала оценки клинического состояния пациента с ХСН (ШОКС) .230
8. Приложение Г2. Тест с шестиминутной ходьбой
9. Приложение Г3. Шкалы для неинвазивной оценки вероятности СНсФВ
1. Приложение Б. Алгоритмы действий врача
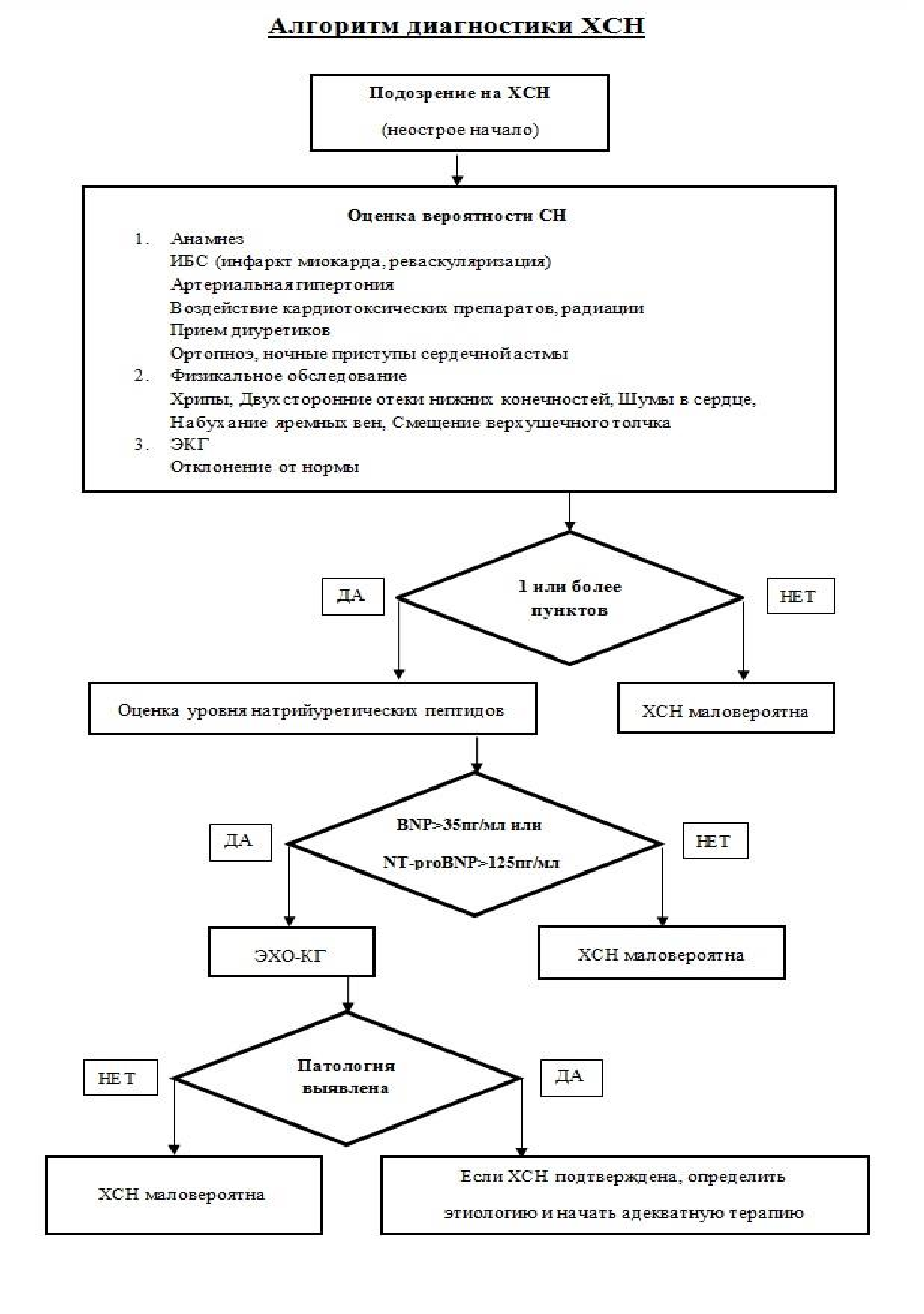
2. Приложение Б1. Алгоритм диагностики ХСН (Рис. П1)
Рисунок П1. Алгоритм диагностики ХСН.
3. Приложение Б2. Алгоритм оценки тяжести диастолической дисфункции и давления наполнения левого желудочка (среднего давления в левом предсердии) (рис. П2) [106]
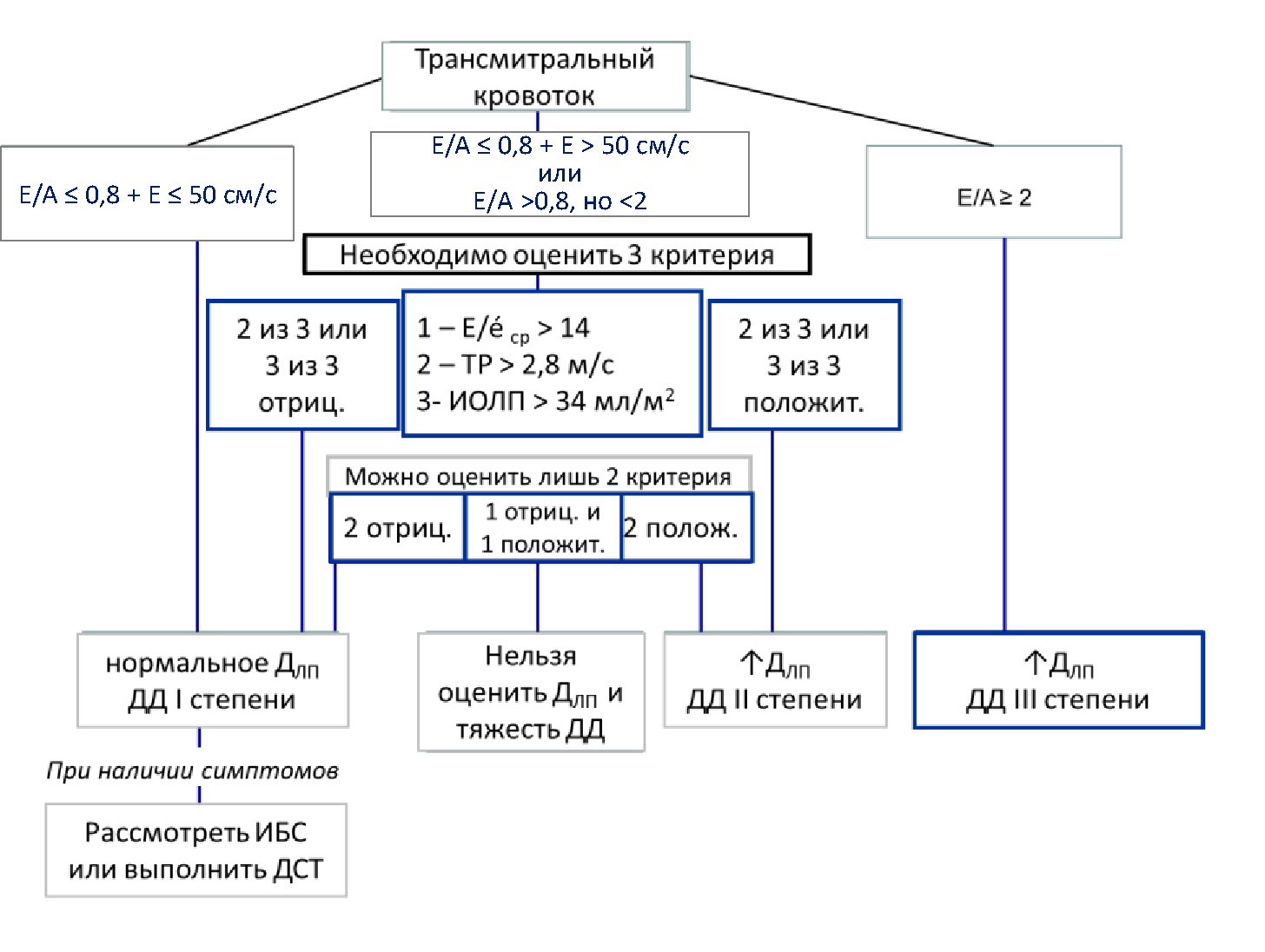
Условные обозначения: ДД – диастолическая дисфункция; ДЛП – давление в левом предсердии; ДСТ – диастолический стресс-тест.
Рисунок П2. Алгоритм оценки тяжести диастолической дисфункции и давления наполнения левого желудочка (среднего давления в левом предсердии).
4. Приложение В. Информация для пациента
Стандартные исследования для выявления сердечной недостаточности
Для постановки диагноза хроническая сердечная недостаточность (ХСН) пациенту проводят следующий набор исследований:
Основные исследования:
• Сбор анамнеза и врачебный осмотр
• Электрокардиограмма
• Анализы крови
• Рентгенография органов грудной клетки
• Эхокардиография
Дополнительные исследования:
• Функциональные легочные тесты
• Нагрузочная проба
• Магнитно-резонансная томография сердца
• Катетеризация сердца и ангиография
• Радиоизотопные исследования
• Мультиспиральная компьютерная томография
Симптомы каждого пациента индивидуальны, и в зависимости от них могут быть назначены несколько из перечисленных выше исследований.
Пациенту с сердечной недостаточностью необходимо принимать лекарства, рекомендованные для лечения данного заболевания. Какие лекарства подходят именно вам, зависит от многих симптомов и факторов. Назначить лекарственную терапию может только врач.
Изменение образа жизни
Сердечная недостаточность — это хроническое состояние, которое требует длительного лечения.
С течением времени сердечная недостаточность может прогрессировать даже при самом лучшем медицинском обслуживании.
Помимо четкого соблюдения, назначенного врачом лечения сердечной недостаточности, необходимо изменить другие аспекты своего образа жизни: питание, уровень физической активности, курение, потребление алкоголя — чтобы лечение было максимально эффективным.
Сопутствующие заболевания
Необходимо лечить все сопутствующие заболевания, которые могут усугубить течение сердечной недостаточности. Чтобы добиться хороших результатов, врач должен 225
знать обо всех ваших заболеваниях и назначенном лечении. Это особенно важно, если вы лечитесь у разных врачей.
Наиболее часто встречающиеся хронические заболевания у пациентов, страдающих сердечной недостаточностью:
• Повышенное артериальное давление (гипертензия),
• Нарушение сердечного ритма,
• Повышение уровня холестерина,
• Заболевания легких,
• Диабет,
• Анемия,
• Заболевания щитовидной железы,
• Артрит, боль в мышцах и суставах,
• Депрессия.
Прием лекарственных препаратов
Для получения наилучшего эффекта от лечения, важно принимать лекарства в соответствии с назначениями врача, и следовать рекомендациям: нужное количество таблеток в день, с нужной частотой, в нужный момент, то есть во время еды, до или после. Следует помнить, что при тяжелой сердечной недостаточности даже одно- двукратный пропуск приема препаратов может привести к декомпенсации сердечной недостаточности.
Если врач выписал несколько лекарств, то необходимо составить расписание приема на весь день с учетом доз препаратов. Полезно составить график приема лекарств, который поможет не забыть, какие лекарства нужно принимать и когда. Если вам имплантировали прибор для регуляции сердечного ритма, это не отменяет прием лекарств в соответствии с назначениями. Кроме того, необходимо проверять работу имплантированного устройства. Следует избегать приема жаропонижающих и болеутоляющих препаратов, которые относятся к нестероидным противовоспалительным препаратам, поскольку они могут приводить к скоплению жидкости в организме, т.е. к декомпенсации сердечной недостаточности. При крайнем необходимом их приеме согласуйте их назначение с лечащим врачом.
Очень важно регулярно сдавать анализы и проходить обследования.
Если Вы пришли на прием к врачу или медсестре, перед уходом обязательно запишитесь на следующий прием.
Контроль за артериальным давлением, пульсом и весом.
Врач может посоветовать вам регулярно измерять артериальное давление, частоту сердечных сокращений (пульс) и вес в домашних условиях.
Контроль артериального давления и пульса поможет в оценке эффективности проводимого лечения. Большим подспорьем может стать дневник уровня артериального давления и пульса. Это поможет врачу скорректировать лечение под ваши индивидуальные особенности.
Врач или медсестра помогут проверить точность показаний прибора и ваше умение им пользоваться.
Для подсчета пульса, несильно прижмите два пальца к внутренней стороне запястья. Считайте удары в течение 30 секунд. Умножив полученное число на два, вы получите свой пульс в состоянии покоя. Он обычно составляет от 60 до 100 ударов в минуту.
Необходимо ежедневно взвешиваться утром натощак.
Это необходимо для того, чтобы не допустить декомпенсацию сердечной недостаточности.
Опасные симптомы, на которые следует обратить внимание
1. Пациент с сердечной недостаточностью часто испытывает одышку во время отдыха и в положении лежа.
Чувство нехватки воздуха может усиливаться в положении лежа.
Чтобы было легче дышать, вы можете приподнять головной конец тела с помощью дополнительных подушек. Если это происходит постоянно или вам становится трудно лежать горизонтально – это может быть симптомом прогрессирования сердечной недостаточности. Если вы просыпаетесь от нехватки воздуха важно помнить — это серьезный симптом, вам следует незамедлительно проконсультироваться с врачом. Возможно, потребуется коррекция терапии.
2. Боль, возникающая из-за проблем с сердцем, обычно ощущается в груди, хотя она может быть локализована в любом месте между верхней частью живота, шеи, включая плечи. Она может ощущаться как дискомфорт, давление, газы, жжение или боль.
Боль в груди должна всегда считаться серьезным симптомом, так как она может указывать на прогрессирование сердечной недостаточности, стенокардию или инфаркт миокарда. Необходимо немедленно сесть или лечь отдохнуть.
Если вы ощущаете дискомфорт или боль в груди более чем 15 минут или облегчение не наступает после отдыха или приема нитроглицерина, необходимо немедленно вызвать скорую помощь. При приеме нитроглицерина необходимо контролировать артериальное давление ввиду его чрезмерного снижения.
3. Важно ежедневно контролировать свой вес. Если вы обнаружили, что прибавили более 2 кг в течение 3 дней, сразу же сообщите об этом врачу или медсестре. Прибавка в весе из-за накопления жидкости отличается от таковой при высококалорийной
диете. Если у вас есть сомнения в причинах прибавки веса, обратитесь к врачу или медсестре.
4. Скопление жидкости в организме может проявиться отеком ног и лодыжек,
что может быть признаком прогрессирования сердечной недостаточности. Вы должны обратить внимание на важный симптом — обувь стала тесной.
Застой жидкости происходит из-за снижения насосной функции сердца. Это ведет к скоплению жидкости в брюшной полости, нижних конечностях и в легких.
5. Обмороки и головокружения при сердечной недостаточности, могут
происходить вследствие уменьшения притока крови к мозгу. Внезапная потеря сознания обычно означает, что кровоснабжение мозга сильно снижено.
Обморок или потеря сознания — это потенциально серьезная ситуация, и за медицинской помощью нужно обратиться немедленно.
Причиной головокружений могут быть нарушения работы сердца, сердечного ритма. Также это может происходить из-за быстрого, но временного снижения артериального давления, называемого постуральной гипотензией (снижение артериального давления после приема пищи), вызванного слишком быстрым вставанием. Другая ситуация, когда возможны головокружения из-за приема препаратов: все мочегонные средства, ингибиторы ангиотензинпревращающего фермента, антагонисты рецепторов ангиотензина II и бета-адреноблокаторы снижают артериальное давление.
6. Кашель или хрипы из-за сердечной недостаточности. Хрипы похожи на
астматические, но в случае сердечной недостаточности они имеют другую причину.
Иногда у людей с сердечной недостаточностью бывает кашель с мокротой, густой слизью, возможно, с вкраплениями крови. Это часто случается при легочной инфекции (пневмонии).
Кашель и хрипы появляются из-за скопления жидкости в легких, что приводит к затруднению дыхания.
Сухой длительный кашель также может быть побочным эффектом некоторых лекарств от сердечной недостаточности.
7. Одним из симптомов сердечной недостаточности является нарушение ритма
сердца. Причиной может быть декомпенсация сердечной деятельности или фибрилляция предсердий. Это может привести к усилению головокружения и/или одышки.
8. Отеки или боли в верхней части живота могут возникать из-за застоя
жидкости в организме, который может быть признаком прогрессирования сердечной недостаточности. Для снижения вероятности этого, следует снизить количество соли в пище и ограничить потребление жидкости в соответствии с рекомендациями врача.
Образ жизни с сердечной недостаточностью
Многие люди, страдающие сердечной недостаточностью, продолжают вести активную, полноценную жизнь, так как научились заботиться о себе. Самоконтроль в сочетании с поддержкой окружающих и правильно подобранным лечением, помогут стабилизировать Ваше состояние и улучшить качество повседневной жизни.
5. Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
6. Приложение Г1. Шкала оценки клинического состояния пациента с ХСН (ШОКС)
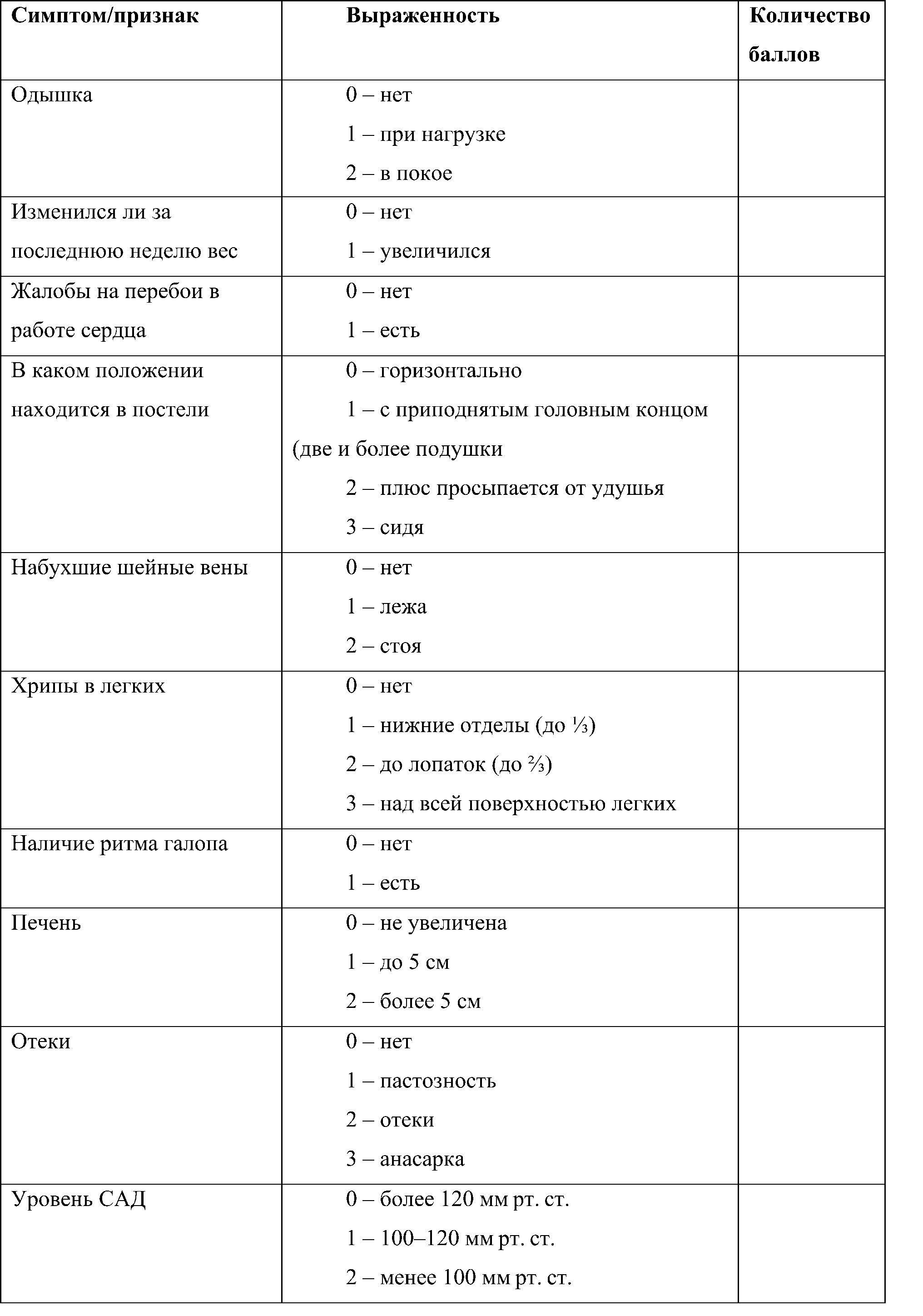
Шкала оценки клинического состояния предназначена для оценки тяжести клинических проявлений ХСН.
В шкалу включены наиболее распространенные симптомы и признаки СН, выявляемые при расспросе и физикальном обследовании без применения инструментальных методов. Каждый из этих признаков имеет бальную оценку. Сумма баллов соответствует функциональному классу СН. Использование данной шкалы в динамике позволяет оценивать эффективность проводимого лечения.
Название на русском языке: Шкала оценки клинического состояния пациента с ХСН (ШОКС)
Источник (официальный сайт разработчиков, публикация с валидацией): Беленков Ю.Н., Мареев В.Ю. Принципы рационального лечения хронической сердечной недостаточности. -М.: Медиа Медика; 2000. 266 с [819].
Тип (подчеркнуть):
— шкала оценки
— индекс
— вопросник
— другое (уточнить)
Назначение: оценка тяжести клинических проявлений СН.
Содержание (шаблон): см. ниже
Ключ (интерпретация): 0 баллов – отсутствие клинических признаков СН, 1-3 балла — I ФК, 4-6 баллов — II ФК, 7-9 баллов – III ФК, больше 9 баллов — IV ФК.
Шкала оценки клинического состояния пациента с ХСН
Симптом/признак Выраженность Количество баллов
Одышка 0 – нет 1 – при нагрузке 2 – в покое
Изменился ли за последнюю неделю вес 0 – нет 1 – увеличился
Жалобы на перебои в работе сердца 0 – нет 1 – есть
В каком положении находится в постели 0 – горизонтально 1 – с приподнятым головным концом (две и более подушки 2 – плюс просыпается от удушья 3 – сидя
Набухшие шейные вены 0 – нет 1 – лежа 2 – стоя
Хрипы в легких 0 – нет 1 – нижние отделы (до ⅓) 2 – до лопаток (до ⅔) 3 – над всей поверхностью легких
Наличие ритма галопа 0 – нет 1 – есть
Печень 0 – не увеличена 1 – до 5 см 2 – более 5 см
Отеки 0 – нет 1 – пастозность 2 – отеки 3 – анасарка
Уровень САД 0 — более 120 мм рт. ст. 1 — 100-120 ммрт. ст. 2 — менее 100 мм рт. ст.
8. Приложение Г2. Тест с шестиминутной ходьбой
Название на русском языке: Тест с шестиминутной ходьбой
Источник (официальный сайт разработчиков, публикация с валидацией): Guyatt GH, Thompson PJ, Berman LB, et al. The 6-minute walk: a new measure of exercise capacity in patients with chronic heart failure. Can Med Assoc J. 1985;132(8):919, Lipkin DP, Scriven AJ,
Crake T, Poole-Wilson PA. Six minute walking test for assessing exercise capacity in chronic heart failure. Br Med J (Clin Res Ed). 1986 Mar 8;292(6521):653-5. doi: 10.1136/bmj.292.6521.653.
Тип (подчеркнуть):
— шкала оценки
— индекс
— вопросник
— другое (уточнить):______________________________________________________________
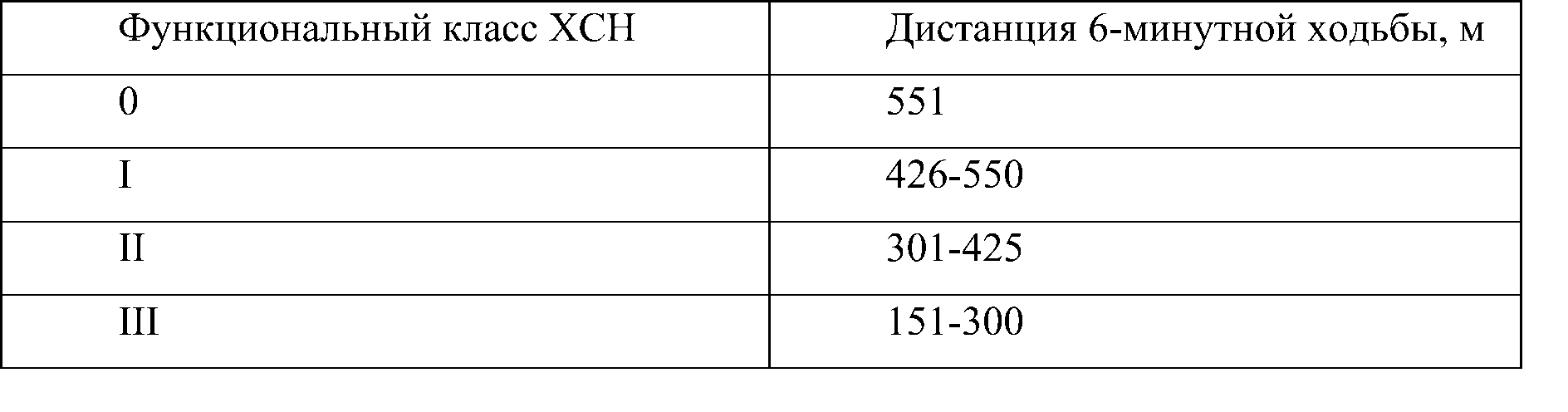
Назначение: Тест с шестиминутной ходьбой предназначен для определения толерантности пациента к физическим нагрузкам и определения ФК ХСН.
Содержание: Тест с шестиминутной ходьбой проводят внутри помещения вдоль длинного прямого закрытого коридора с твердым ровным покрытием, с редким передвижением по нему. Длина коридора должна быть 30 метров с маркированной стартовой отметкой и последующей разметкой каждые 3-5 метров. Пациентам предлагается ходить по измеренному кордиору в своем собственном темпе (туда и обратно по кругу с обозначенными точками поворота в каждом конце), стараясь пройти максимальное расстояние в течение 6 минут. Пациентам ращрешается замедлять темп ходьбы, останавливаться и отдыхать во время теста. В период отдыха можно прислониться к стене, однако, пациент должен возобновить ходьбу, когда сочтет это возможным. Во время выполнения теста каждые 60 сек. следует поощрять пациента, произнося спокойным тоном фразы: «Все хорошо» или «Молодец, продолжайте». Не следует информировать пациента о пройденной дистанции и оставшемся времени. Если пациент замедляет ходьбу, можно напомнить о том, что он может остановиться, отдохнуть, а затем, как только почувствует, что может идти, продолжить ходьбу. По истечении 6 минут следует попросить пациента остановиться и не двигаться, пока не будет измерено пройденное расстояние (с точностью до 1 м).
Ключ (интерпретация): таблица П6.
Таблица П6. Тест с шестиминутной ходьбой [820-828]
9. Приложение Г3. Шкалы для неинвазивной оценки вероятности СНсФВ
Диагноз ХСНсФВ опирается на неинвазивно полученные параметры, свидетельствующие о диастолической дисфункции ЛЖ/повышенном давлении наполнения ЛЖ.
Пороговые значения для ключевых неинвазивных параметров часто основаны на ограниченных данных и могут находиться в недиагностическом промежуточном диапазоне. Неинвазивно подтвержденный или исключенный диагноз ХСНсФВ будет зависеть не от одного параметра выше или ниже определенного порогового значения, а от комбинации параметров, полученных из клинических, лабораторных и визуализационных тестов, которые вместе дадут его вероятность [108, 110].
Шкала HFA–PEFF была предложена в консенсусе Ассоциации по сердечной недостаточности Европейского общества кардиологов. Исследования по валидизации этой шкалы показали хорошую с-статистику (AUC 0,90) (однако у большинства пациентов не проводилось нагрузочного теста или инвазивного тестирования для верификации СНсФВ). Высокий балл HFA-PEFF диагностирует CНсФВ с высокой специфичностью (93%), а низкий балл HFA-PEFF исключает СНсФВ с чувствительностью 99%.
Шкала Н2FPEF была получена на основе характеристик пациентов с СНсФВ, смоделированных с использованием инвазивного гемодинамического тестирования в качестве золотого стандарта. Внутренняя и внешняя валидизация этой диагностической модели показала хорошую диагностическую ценность — уровень с-статистики (AUC >0,8). Вероятность СНсФВ удваивается при каждом дополнительном 1 балле по шкале (ОШ 1,98; 95% ДИ: 1,74-2,30; P<0,0001), при c-статистике 0,841.
Название на русском языке: Шкала HFA–PEFF
Оригинальное название: HFA–PEFF diagnostic algorithm
Источник (официальный сайт разработчиков, публикация с валидацией): Pieske B, Tschope C, de Boer RA, Fraser AG, Anker SD, Donal E et al. How to diagnose heart failure with preserved ejection fraction: the HFA-PEFF diagnostic algorithm: a consensus recommendation from the Heart Failure Association (HFA) of the European Society of Cardiology (ESC). European Heart Journal. 2019;40(40):3297- 317. https://doi.org/10.1093/eurheartj/ehz641 [107]
Тип (подчеркнуть):
— шкала оценки
— индекс
— вопросник
— другое (уточнить)
Назначение: оценка вероятности наличия ХСНсФВ.
Содержание (шаблон): см. ниже
Ключ (интерпретация): ≥5 баллов – ХСНсФВ, 2-4 балла – диагностическая неопредленность, показан ДСТ или инвазивная оценка гемодинамики, ≤1 балла – ХСНсФВ маловероятна.
Пояснения: Оценка включает функциональную, морфологическую и биомаркерную области. В каждой области большому критерию присваивается 2 балла, а малому критерию — 1 балл. Каждая область может внести максимум 2 балла, если присутствует какой-либо большой критерий из этого домена, или 1 балл, если нет ни одного из больших критериев, но есть любой малый критерий. Если присутствуют несколько больших критериев в пределах одной области, эта область по-прежнему вносит 2 балла; если нет ни одного из больших критериев, но есть несколько малых критериев, вклад по-прежнему составляет 1 балл. Большие и малые критерии не суммируются в одной области. Баллы начисляются только в том случае, если они поступают из разных областей.
Шкала HFA–PEFF:
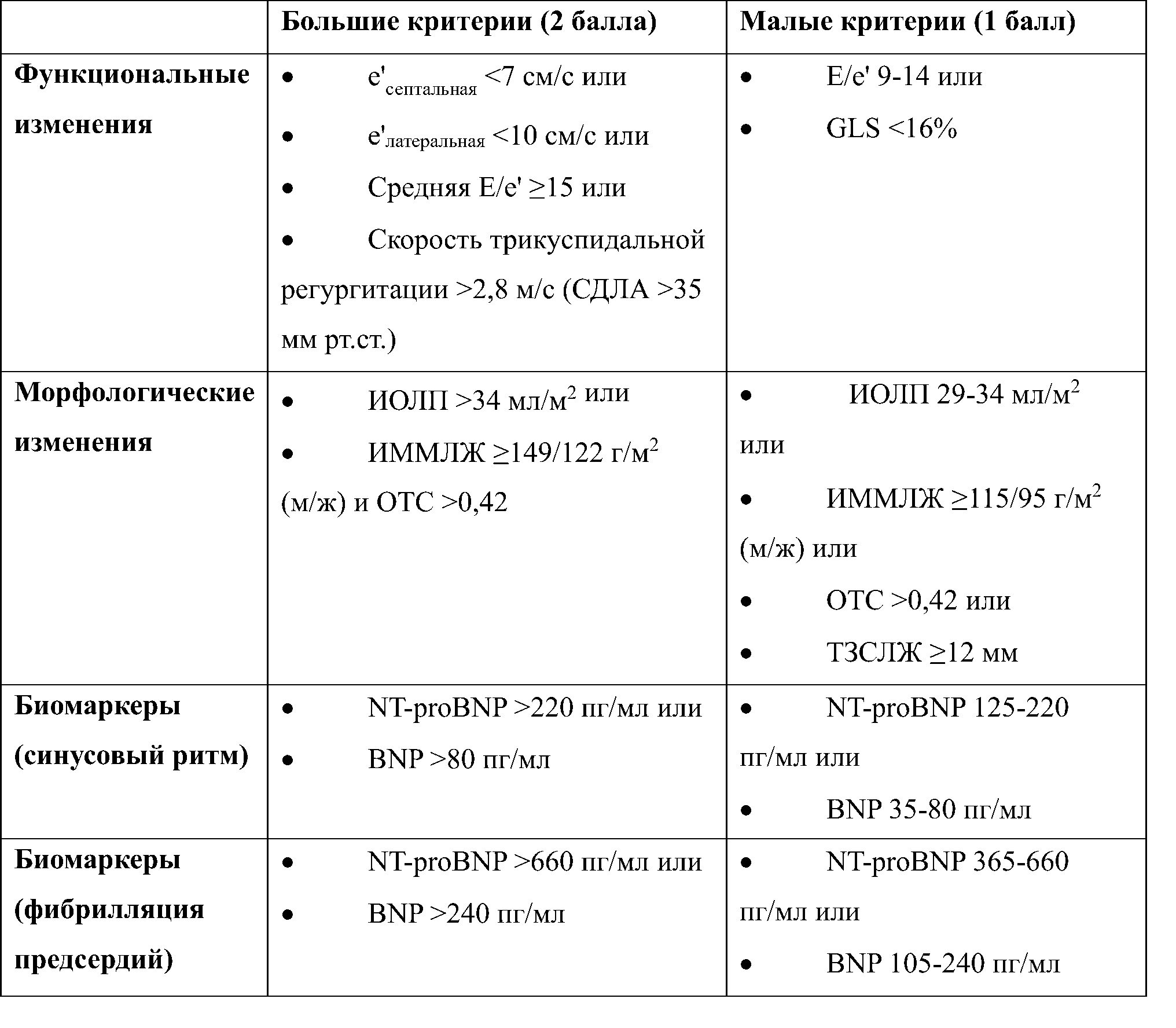
Примечания: СДЛА – систолическое давление в легочной артерии; GLS — (global longitudinal strain) — показатель продольного систолического сжатия миокарда левого желудочка; e’ – скорость раннего диастолического движения стенки в области митрального кольца; E – скорость раннего трансмитрального диастолического потока; ИОЛП – индекс объема левого предсердия; ИММЛЖ – индекс массы миокарда левого желудочка; ОТС – относительная толщина стенки левого желудочка; ТЗСЛЖ – толщина задней стенки левого желудочка в диастолу; BNP – мозговой натрийуретический пептид; NT-proBNP – N – концевой фрагмент мозгового натрийуретического пептида.
Название на русском языке: Шкала H2FPEF
Оригинальное название: H2FPEF Score
Источник (официальный сайт разработчиков, публикация с валидацией): Y. N. V. Reddy, R. E. Carter, M. Obokata, M. M. Redfield, and B. A. Borlaug, “A Simple, Evidence-Based Approach to Help Guide Diagnosis of Heart Failure With Preserved Ejection Fraction,” Circulation, vol. 138, no. 9, pp. 861–870, Aug. 2018, doi: 10.1161/CIRCULATIONAHA.118.034646 [108]
Тип (подчеркнуть):
— шкала оценки
— индекс
— вопросник
— другое (уточнить)
Назначение: оценка вероятности наличия ХСНсФВ.
Содержание (шаблон): см. ниже
Ключ (интерпретация): 6-9 баллов – ХСНсФВ высоковероятна, 2-5 баллов – промежуточные результаты оценки, требуется дополниельное обследование, 0-1 балла – ХСНсФВ маловероятна.
Пояснения:
У пациентов с сохраненной ФВ ЛЖ, набирающих 5-6 баллов по шкале HFA–PEFF или 6-9 баллов по шкале Н2FPEF (диагноз СН высоковероятен), можно считать диагноз ХСНсФВ подтвержденным.
У пациентов с сохраненной ФВ ЛЖ, набирающих 0-1 балл по шкале HFA–PEFF или 0-1 балл по шкале Н2FPEF (диагноз СН маловероятен), можно считать диагноз ХСНсФВ отвергнутым при условии, что были оценены все параметры, представленные в шкалах.
Для пациентов с промежуточными результатами оценки (2-4 балла по шкале HFA– PEFF или 2-5 баллов по шкале Н2FPEF), при условии, что были оценены все параметры, представленные в шкалах, окончательный диагноз требует проведения инвазивной оценки гемодинамики и/или неинвазивных или инвазивных нагрузочных тестов, в том числе с направлением в специализированные центры с возможностью проводить уточняющие тесты при невозможности их провести на месте.
Шкала Н2FPEF:
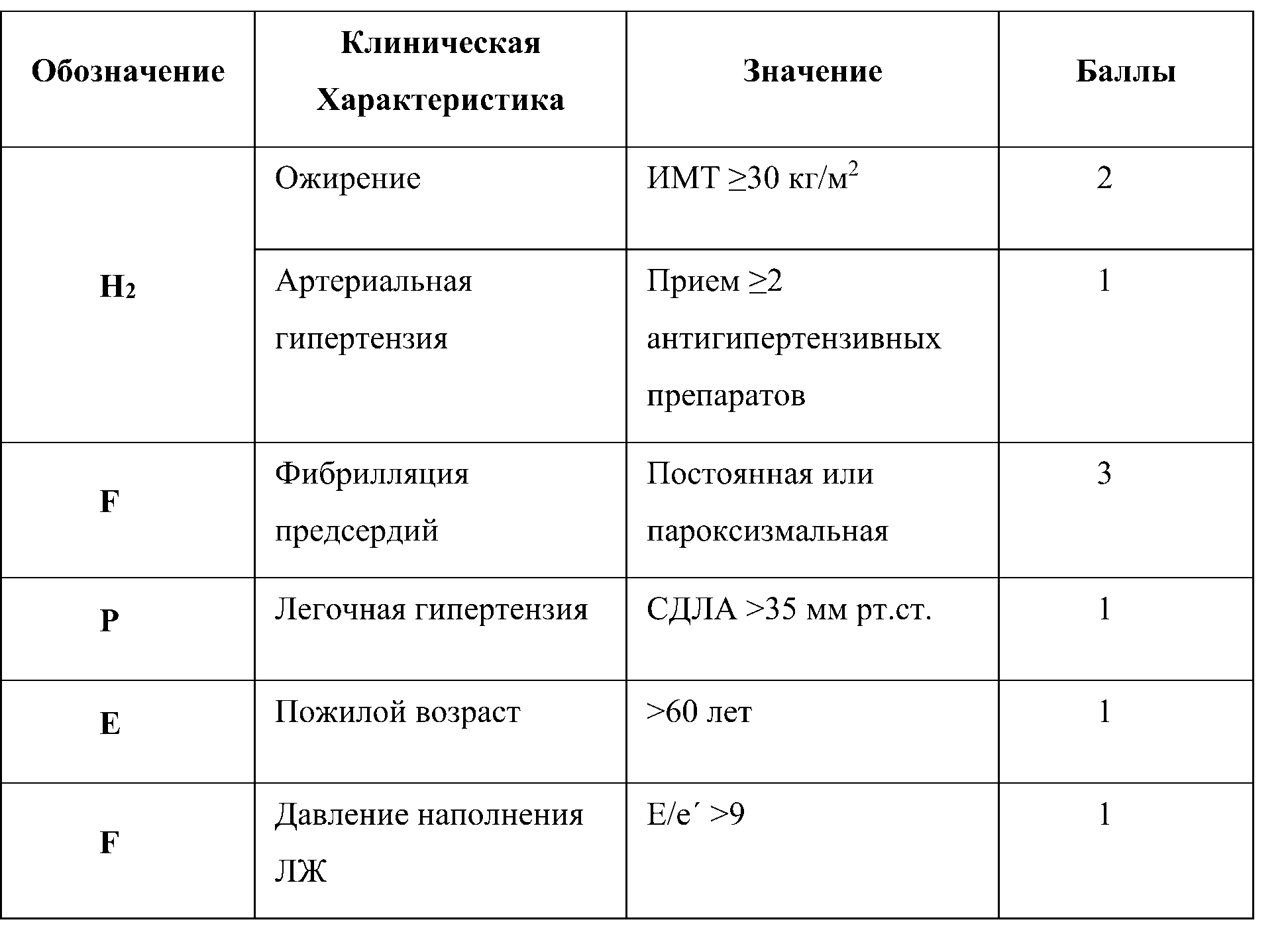
Примечания: ИМТ – индекс массы тела, ЛЖ – левый желудочек; СДЛА – систолическое давление в легочной артерии, e’ – скорость раннего диастолического движения стенки в области митрального кольца; E – скорость раннего трансмитрального диастолического потока.
Артериальная гипертензия у взрослых. Клинические рекомендации МЗ РФ 2024г.

