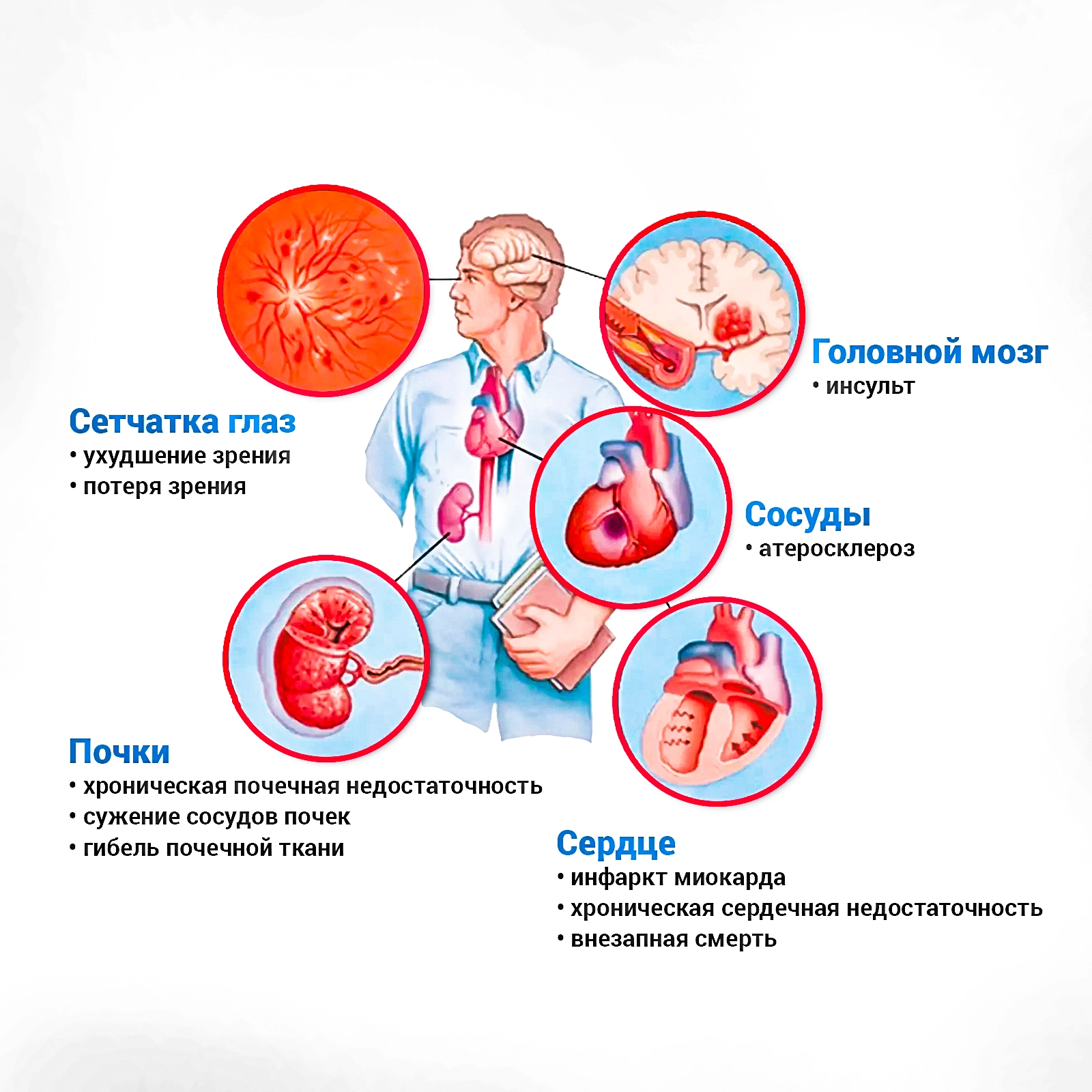
3.6. Лечение артериальной гипертензии в отдельных клинических ситуациях
3.6.1. Артериальная гипертензия и сахарный диабет
3.6.2. Артериальная гипертензия и хроническая болезнь почек
3.6.3. Артериальная гипертензия и ишемическая болезнь сердца
3.6.4. Артериальная гипертензия, гипертрофия левого желудочка и сердечная недостаточность
3.6.5. Артериальная гипертензия, фибрилляция предсердий и другие аритмии
3.6.6. Артериальная гипертензия и цереброваскулярная болезнь
3.6.7. Артериальная гипертензия у пациентов с заболеванием периферических артерий
3.6.8. Артериальная гипертензия у пациентов с заболеваниями легких
3.6.9. Артериальная гипертензия и синдром обструктивного апноэ сна
3.6.10. Артериальная гипертензия в периоперационном периоде
3.6.11. Резистентная артериальная гипертензия
3.6.12. Изолированная офисная артериальная гипертензия (артериальная гипертензия «белого халата»)
3.6.13. Изолированная амбулаторная артериальная гипертензия («маскированная» артериальная гипертензия)
3.6.14. Изолированная систолическая артериальная гипертензия
3.6.15. Изолированная диастолическая артериальная гипертензия
3.6.16. Артериальная гипертензия у молодых пациентов (<50 лет)
3.6.17. Артериальная гипертензия у пожилых пациентов (≥60 лет)
3.6.18. Артериальная гипертензия при беременности и лактации
3.6.19. Препараты для оральной контрацепции и менопаузальной гормональной терапии и артериальная гипертензия
3.6.20. Артериальная гипертензия и эректильная дисфункция
3.6.21. Артериальная гипертензия и противоопухолевая терапия
3.6.21.1. Взаимосвязи АГ и рака
3.6.21.2. АГ, ассоциированная с противоопухолевой терапией АГ, индуцированная ингибиторами VEGFR)
3.6.21.3. Лечение АГ у онкологических пациентов
3.6.22. Коррекция сопутствующих факторов сердечно-сосудистого риска
3.7. Неотложные состояния при артериальной гипертензии: гипертонический криз
3.6. Лечение артериальной гипертензии в отдельных клинических ситуациях
3.6.1. Артериальная гипертензия и сахарный диабет
• Пациентам с АГ в сочетании с СД рекомендуется начинать антигипертензивную терапию при значениях АД, измеренного в медицинском учреждении ≥140/90 мм рт. ст. [132, 222, 223, 224].
ЕОК/ЕОАГ IА (УУР А, УДД 1)
• Пациентам с АГ в сочетании с СД, получающим АГП, в связи с доказанными преимуществами в снижении СС риска рекомендуется:
— в качестве целевого уровня снижать САД до значений 130 мм рт. ст. и ниже при хорошей переносимости, но не ниже 120 мм рт. ст. [132, 222, 223, 224].
ЕОК/ЕОАГ IА (УУР А, УДД 1)
— целевой уровень ДАД у всех пациентов с АГ и СД составляет <80 мм рт. ст., но не ниже 70 мм рт. ст. [27].
ЕОК/ЕОАГ IС (УУР С, УДД 5)
• Всем пациентам с АГ и СД рекомендуется начинать лечение с комбинации иРААС с АК или тиазидным/тиазидоподобным диуретиком в связи с наилучшим влиянием этих комбинаций на частоту достижения целевого АД и снижение СС риска, а также нефропротективным потенциалом иРААС (Приложение Б2) [132, 222, 223, 224].
ЕОК/ЕОАГ IА (УУР А, УДД 2)
Комментарии.
Сочетание СД и АГ заслуживает особого внимания, поскольку оба заболевания существенно увеличивают риск развития микро- и макрососудистых поражений, включая диабетическую нефропатию, инсульт, ИБС, ИМ, ХСН, атеросклероз периферических артерий, и способствуют увеличению СС смертности.
При лечении пациентов АГ с СД необходимо контролировать все имеющиеся у пациента ФР, включая дислипидемию (назначение гиполипидемической терапии).
Развитие диабетической нефропатии сопровождается очень высоким риском развития ССО, при этом необходимы контроль АД и уменьшение протеинурии до минимально возможных значений.
3.6.2. Артериальная гипертензия и хроническая болезнь почек
• Пациентам с ХБП рекомендуется начинать лечение (изменение образа жизни и лекарственную терапию) вне зависимости от наличия сахарного диабета при уровне АД, измеренного в медицинском учреждении, ≥140/90 мм рт. ст. (Приложение Б3) [225, 226].
ЕОК/ЕОАГ IА (УУР В, УДД 1)
• Пациентам с диабетической и недиабетической ХБП рекомендуется в качестве первичной цели снижать АД до значений <140/80 мм рт.ст., далее большинству при хорошей переносимости, снижать САД, измеренное в условиях медицинского учреждения стандартизованным методом, до значений 130 мм рт. ст. и ниже в связи с доказанными преимуществами в снижении риска сердечно-сосудистых событий [227, 228, 229, 74, 230].
ЕОК/ЕОАГ IА (УУР B, УДД 2)
Комментарии.
Выбор целевого уровня САД ниже 130 мм рт. ст., измеренного стандартизованным методом в условиях медицинского учреждения,в значительной степени основан на данных исследования SPRINT о снижении количества сердечно-сосудистых событий и смертности от всех причин у больных ХБП при САД <120 мм рт. ст., хотя значимого ренопротекторного эффекта при этом уровне САД выявлено не было [227, 228, 229, 74].
Результаты мета-анализов крупных РКИ по лечению АГ также подтверждают преимущества достижения более низкого уровня целевого АД при недиабетической и диабетической ХБП [231, 232, 233, 234]. Для некоторых больных ХБП доказательства в пользу стратегии интенсивного снижения АД менее убедительны, однако это не означает, что интенсивное снижение САД не оправдано, а только отражает отсутствие данных РКИ. Это пациенты с СД, 4 и 5 стадией ХБП, больные с САД 120-129 мм рт. ст., с высокой протеинурией, очень низким ДАД (<50 мм рт. ст.), изолированной офисной АГ и пациенты крайних возрастных групп (>90 лет и <50 лет), АГ с высокими цифрами АД (пациенты с САД ≥180 мм рт. ст. без терапии или на монотерапии или САД ≥180 мм рт. ст., принимающие более 4 АГП, т.к. такие пациенты не включались в исследование SPRINT). Если пациент плохо переносит даже медленное, постепенное снижение САД до целевых значений, следует поддерживать САД на максимально низком, но переносимом для данного пациента уровне.
• иРААС рекомендуются в качестве компонента терапевтической стратегии при наличии альбуминурии высокой степени или протеинурии, как более эффективные препараты для уменьшения выраженности альбуминурии [226, 235].
ЕОК/ЕОАГ IА (УУР А, УДД 1)
• Всем пациентам с АГ и ХБП в качестве начальной терапии рекомендуется комбинация иРААС с АК или диуретиком (при ХБП 4 и 5 стадии – с петлевым диуретиком) (Приложение Б3) в связи с наилучшим влиянием данных комбинаций на частоту достижения целевого АД и снижение СС риска [236, 12, 237, 238, 239, 240]
ЕОК/ЕОАГ IА (УУР А, УДД 1)
Комментарии.
АГ является важнейшим фактором риска развития и прогрессирования хронической болезни почек (ХБП) любой этиологии; адекватный контроль АД замедляет ее развитие.
В свою очередь, ХБП является важным независимым фактором риска развития и прогрессирования ССЗ, в том числе фатальных.
Стратегия назначения диуретиков отличается у пациентов 1-3 и 4-5 стадий ХБП [12] при уровне СКФ >30 мл/мин/1,73 м2 предпочтительны тиазидные или тиазидоподобные диуретики; у пациентов с СКФ <45 мл/мин/1,73 м2 в индивидуальном порядке возможно назначение петлевых диуретиков; при СКФ <30 мл/мин/1,73 м2 назначаются петлевые диуретики.
При недостижении целевого АД на фоне тройной комбинации, одним из вариантов на следующем шаге терапии у пациентов с СКФ >30 мл/мин/1,73 м2 является добавление спиронолактона** под контролем функции почек и уровня калия, а у пациентов с ХБП 4-5 стадий — добавление хлорталидона или другого Т/ТП диуретика [189, 241]. (Приложение Б3)
У пациентов, получающих почечную заместительную терапию гемодиализом, АГ существенно влияет на выживаемость.
Для ведения таких пациентов крайне важно точное и правильное измерение АД на периферических артериях, однако АД до сеанса гемодиализа может не отражать средний уровень АД, так как большие колебания натрия и воды в организме способствуют большей вариабельности АД. Доказано, что АД, измеренное методом ДМАД (в том числе активного мониторинга АД при помощи дистанционных технологий), более информативно, чем показатели АД перед сеансом гемодиализа.
У пациентов с терминальной стадией ХБП, находящихся на диализе, снижение САД и ДАД сопровождается уменьшением частоты СС осложнений и общей смертности. Пациентам, находящимся на гемодиализе, можно назначать все АГП, при этом их дозы зависят от стабильности гемодинамики и способности конкретного препарата проходить через диализные мембраны. Петлевые диуретики — препараты выбора среди диуретиков при терминальной ХБП.
В качестве целевых значений САД у лиц с повышенным АД и ХБП экспертами KDIGO 2021 предложен уровень <120 мм рт ст, при условии его хорошей переносимости, при отсутствии постуральной гипотензии и без ограничения ожидаемой продолжительности жизни [229] . Необходимо контролировать уровни АД, креатинина и калия в течение 2-4 недель после начала использования или повышения дозы иРААС. Следует рассмотреть отмену/снижение дозы иРААС при снижении СКФ более чем, на 30% в течение 4 недель от начала лечения или увеличения дозы. Следует рассмотреть отмену/снижение дозы иРААС у пациентов с гипотензией, гиперкалиемией, а также у пациентов с ХБП 5 стадии с СКФ <15мл/мин/1,73м2 на фоне лечения иРААС.
При использовании АМКР, особенно в комбинации с иРААС, необходим более тщательный контроль функции почек и уровня калия (опасность гиперкалиемии).
Для снижения риска прогрессирования почечной патологии, смерти от сердечнососудистых и ренальных осложнений пациентам с диабетической и недиабетической ХБП следует рассмотреть назначение иНГЛТ-2 [242, 243] (Приложение Б3).
Финеренон может быть назначен пациентам с диабетической нефропатией и альбуминурией ≥30 мг/г при уровне СКФ >25 мл/мин/1,73 м2 и калия <5 ммоль/л для уменьшения выраженности альбуминурии [244, 245].
3.6.3. Артериальная гипертензия и ишемическая болезнь сердца
Пациентам с АГ в сочетании с ИБС рекомендуется:
• У взрослых пациентов с АГ и ИБС медикаментозное лечение следует начинать в диапазоне высокого нормального АД (САД ≥130 или ДАД ≥80 мм рт.ст.) [176, 246] для снижения риска СС катастроф и смертности.
ЕОАГ IА (УУР А, УДД 1)
• Пациентам моложе 65 лет, получающим антигипертензивную терапию, в связи с доказанными преимуществами в снижении риска СС событий рекомендуется снижать САД до целевого уровня ≤130 мм рт. ст. при хорошей переносимости, но не <120 мм рт. ст. (Приложение Б4) [247, 248, 249].
ЕОК/ЕОАГ IА (УУР А, УДД 1)
• У пожилых пациентов с АГ 65-79 лет рекомендовано снижать САД до целевых значений 130–139 мм рт. ст., а при хорошей переносимости – до <130 мм рт.ст. [247, 248, 249].
ЕОК/ЕОАГ IА (УУР А, УДД 1)
• У пожилых пациентов с АГ 65-79 лет рекомендовано снижать ДАД до целевых значений <80 мм рт. ст., но не <70 мм рт. ст. [248].
ЕОК/ЕОАГ IА (УУР C, УДД 4)
• Пациентам с АГ и ИБС рекомендуется применять препараты с документально подтвержденными благоприятными эффектами при ИБС, такие как ИАПФ (БРА, если они не переносятся) и ББ [250, 251, 252].
ЕОАГ IА (УУР А, УДД 1)
• Пациентам с АГ и симптомами стенокардии рекомендуется назначение ББ и/или АК.
[249]. (Приложение Б4)
ЕОК/ЕОАГ IА (УУР А, УДД 1)
Комментарии: ББ обычно не следует комбинировать с недигидропиридиновыми АК (например, дилтиазем или верапамил**).У пациентов с очень низкой частотой сердечных сокращений (< 50 ударов в минуту) ББ или недигидропиридиновые АК не должны быть инициированы [12].
• Пациентам с АГ и ГЛЖ в сочетании с ишемией миокарда и отсутствием обструктивной болезни коронарных артерий (INOCA), включая пациентов с инфарктом миокарда без обструктивной болезни коронарных артерий (MINOCA) рекомендовано лечение
иРААС, ББ, АК для снижения риска развития сердечной недостаточности и снижения СС риска [253, 254, 12, 255, 99]
ЕОАГ IIB (УУР B, УДД 2)
3.6.4. Артериальная гипертензия, гипертрофия левого желудочка и сердечная недостаточность
• Ингибиторы АПФ или АРНИ, ББ или АМКР (или комбинация) рекомендуются при ХСНнФВ для снижения риска смерти и госпитализаций из-за СН [256, 257, 258, 259, 260, 261, 262, 263].
ЕОК IA (УУР B, УДД 1)
Комментарии.
Лечение пациентов с СН проводится согласно Клиническим рекомендациям «Хроническая сердечная недостаточность».
Назначение дополнительной антигипертензивной терапии при необходимости проводится с учетом показаний и противопоказаний, обусловленных СН. Ингибиторы АПФ/Валсартан+сакубитрил**, ББ, АМКР, дапаглифлозин**/эмпаглифлозин** (иНГЛТ-2) рекомендуются в составе комбинированной четырехкомпонентной терапии для лечения всем пациентам с симптомной СН и сниженной ФВ ЛЖ (<40%) для снижения госпитализации из-за СН и смерти [256, 257, 264, 258, 259, 260, 261, 262]. Данная терапия также безопасна у пациентов с ХСН с сохраненной и умеренно сниженной ФВЛЖ.
• Назначение амлодипина** рекомендуется у пациентов с АГ и ХСН для усиления АГТ при недостаточной антигипертензивной эффективности применения комбинации ИАПФ/ АРНИ, ББ, АМКР и диуретиков [265, 266]
ЕОК IIbA (УУР А, УДД 2)
Комментарии.
АК не влияют на прогноз пациентов с СН и являются эффективными препаратами для лечения артериальной гипертонии. Короткодействующие дигидропиридиновые АК не рекомендуются.
• Назначение дилтиазема и верапамила** не рекомендуется пациентам с АГ и ХСНнФВ из-за их отрицательного инотропного действия и риска ухудшения ХСН [267, 268, 269, 270].
ЕОК IIIC (УУР А, УДД 2).
Комментарии. Клинические исследования верапамила** при СН практически отсутствуют в связи с его известным отрицательным инотропным действием и предупреждением производителей [268, 269, 270].
• Агонисты имидазолиновых рецепторов не рекомендуются пациентам с АГ и ХСНнФВ вследствие увеличения риска смерти [271].
ЕОК IIIB (УУР А, УДД 2)
• Назначение альфа-адреноблокаторов не рекомендуется для снижения уровня АД пациентам с АГ и ХСНнФВ, из-за возможной нейрогормональной активации, задержки жидкости и ухудшения клинической симптоматики [272, 273, 274].
ЕОК IIIA (УУР А, УДД 2)
Комментарии. К другим препаратам, не рекомендованным к приему при СН, относятся тиазолидиндионы, НПВП, ингибиторы ЦОГ 2, антиаритмики I класса. Тройная блокада РААС не рекомендуется [267, 268].
• Пациентам с ХСНнФВ и застойными явлениями рекомендованы диуретики с целью устранения застойных явлений и уменьшения выраженности симптомов и признаков сердечной недостаточности [275, 276].
ЕОК/ЕОАГ IВ (УУР А, УДД 1)
• У пациентов с ХСНунФВ и признаками задержки жидкости рекомендуется назначение диуретиков с целью улучшения клинической симптоматики ХСН [275].
ЕОК/ЕОАГ IС (УУР А, УДД 1)
• У пациентов с ХСНунФВ рекомендуется рассмотреть возможность приема АРНИ с целью снижения риска госпитализации из-за ХСН и смерти [277, 258, 200].
ЕОК/ЕОАГ IIaB (УУР А, УДД 1)
• У пациентов с ХСНунФВ рекомендуется рассмотреть возможность приема ИАПФ, ББ, разрешенных при ХСН со сниженной ФВ ЛЖ, и АМКР, с целью снижения риска госпитализации из-за ХСН и смерти [278, 279, 280].
EOK IIbC (УУР C, УДД 5)
• У пациентов с АГ и ХСНунФВ рекомендуется рассмотреть возможность приема дапаглифлозина**/ эмпаглифлозина** с целью снижения риска госпитализации из-за ХСН и смерти [281, 282, 283].
ЕОК/ЕОАГ IA (УУР А, УДД 2)
Комментарии. Следует соблюдать осторожность у пациентов, для которых вызванное иНГЛТ2 дополнительное снижение АД может представлять риск, например, у пациентов, получающих гипотензивную терапию, с эпизодами гипотензии в анамнезе или у пожилых пациентов.
• У пациентов с АГ и ХСНсФВ рекомендуется назначение ИАПФ, ББ, АМКР с целью снижения риска госпитализаций, связанных с обострением сердечной недостаточности [284, 285, 286, 278, 287].
ЕОК IIbB (УУР А, УДД 1).
Комментарии. У пациентов с АГ и СН с сохранной функцией левого желудочка при назначении АГТ возможно использование всех основных лекарственных средств, поскольку ни один из препаратов не продемонстрировал свое превосходство над другими в отношении улучшения СС исходов [256].
Для ингибиторов АПФ и БРА имеются ограниченные доказательства способности уменьшать выраженность симптомов и улучшать функциональный класс при СНсФВ [287]. Сведения об эффективности ингибиторов АПФ и БРА в отношении влияния на риск обострений СНсФВ весьма противоречивы [284, 285, 287]. Способность бета-адреноблокаторов и альдостерона антагонистов уменьшать выраженность симптомов при СНсФВ не доказана [278, 288, 287].
• У пациентов с АГ и ХСНсФВ в эуволюмическом статусе, имеющих выраженные функциональные ограничения и тяжёлую диастолическую дисфункцию левого желудочка, рекомендуются диуретики для улучшения клинической симптоматики СН [289, 290].
ЕОК IIaB (УУР B, УДД 2).
• У пациентов с АГ и ХСНсФВ рекомендуется рассмотреть возможность приема дапаглифлозина**/ эмпаглифлозина** с целью снижения риска госпитализации из-за ХСН и смерти [291].
ЕОК/ЕОАГ IA (УУР А, УДД 2)
Комментарии. Следует соблюдать осторожность у пациентов, для которых вызванное иНГЛТ2 дополнительное снижение АД может представлять риск, например, у пациентов, получающих гипотензивную терапию, с эпизодами гипотензии в анамнезе или у пожилых пациентов.
• У пациентов с АГ и ХСНсФВ рекомендуется рассмотреть возможность приема АРНИ с целью снижения риска госпитализации из-за ХСН и смерти [200, 277].
ЕОК/ЕОАГ IIaB (УУР B, УДД 2)
• У пациентов с АГ и ХСНсФВ и уровнем NT-proBNP > 360 пг/мл рекомендуется рассмотреть вопрос о назначении АМКР с целью снижения риска сердечно-сосудистой смерти, госпитализаций из-за СН и остановки сердца [292, 286].
ЕОК IIаС (УУРB, УДД2)
Всем пациентам с ГЛЖ рекомендуется назначение иРААС в комбинации с АК или диуретиком в связи с доказанным влиянием на процессы ремоделирования ЛЖ [264].
ЕОК/ЕОАГ IА (УУР А, УДД 1)
• У пациентов с АГ и ГЛЖ моложе 79 лет рекомендуется снижать САД до значений 120–130 мм рт. ст. в связи с доказанными преимуществами в отношении снижения СС исходов и смертности [132, 293, 294, 295].
ЕОК/ЕОАГ IIaB (УУР А, УДД 2)
3.6.5. Артериальная гипертензия, фибрилляция предсердий и другие аритмии
Ведение пациентов с АГ в сочетании с фибрилляцией предсердий проводится в соответствии с действующими клиническими рекомендациями.
• Всех пациентов с ФП рекомендуется обследовать для исключения АГ [296, 29].
ЕОК/ЕОАГ IC (УУР C, УДД 5)
• Пациентам с АГ и ФП при необходимости контроля ЧСС в качестве компонента АГТ рекомендуется назначать ББ (предпочтительно) или недигидропиридиновые АК (Приложение Б5) [296, 29].
ЕОК/ЕОАГ IIaB (УУР C, УДД 5)
Комментарии. Индивидуальный выбор доз ББ или недигидропиридиновых АК препаратов должен быть ориентирован на целевые значения ЧСС не выше 110 в минуту в состоянии покоя [296,
• Пациентам с АГ в сочетании с ФП при числе баллов по шкале CHA2DS2-Vasc ≥2 для мужчин и ≥3 для женщин рекомендуется проводить профилактику инсульта с помощью ПОАК (шкала представлена в Приложении Г4) [297].
ЕОК/ЕОАГ IА (УУР А, УДД 1)
• Назначение ПОАК рекомендовано пациентам с ФП, имеющим 1 балл по шкале CHA2DS2-VASc, учитывая индивидуальные особенности и предпочтения пациента [296, 29].
ЕОК/ЕОАГ IIaB (УУР C, УДД 5)
Комментарии. Развитие ФП у пациентов АГ ухудшает прогноз заболевания, значимо повышает риск развития инсульта (кардиоэмболического генеза) и сердечной недостаточности. АГ — самое распространенное сопутствующее заболевание у пациентов с ФП. В отсутствие противопоказаний пациенты ФП должны получать пероральные антикоагулянты (ПОАК) для профилактики инсульта и других эмболий. Адекватный контроль АГ у пациентов, получающих ПОАК, способствует снижению частоты кровотечений. ПОАК следует применять с осторожностью у пациентов со значительно повышенным АД (САД ≥180 мм рт. ст. и/или ДАД ≥100 мм рт. ст.), при этом необходимо применить срочные меры для достижения контроля АД; целью является снижение САД как минимум <140 мм рт. ст., ДАД <90 мм рт. ст. Целесообразно оценить возможность снижения САД до <130 мм рт. ст. [296, 298, 29].
3.6.6. Артериальная гипертензия и цереброваскулярная болезнь
• Рекомендуется в острейшем периоде подтвержденного геморрагического инсульта (<6 часов после начала симптомов) осторожное снижение цифр АД в условиях его непрерывного мониторирования. У пациентов с исходным уровнем САД 150-220 мм рт. ст. безопасной является коррекция цифр САД до уровня 140 мм рт. ст., при этом следует стремиться к минимальной вариабельности цифр АД в течение первых 24 часов после госпитализации, но не рекомендуется снижение цифр САД более, чем на 60 мм рт. ст. в течение первого часа [299, 300, 301, 302, 303, 304].
ЕОК/ЕОАГ IIB (УУР B, УДД 2)
• Пациентам с внутримозговой гематомой ≥6 ч от начала симптомов при САД ≥220 мм рт. ст. рекомендовано осторожное снижение АД до уровня <180 мм рт. ст. с помощью в/в терапии для профилактики осложнений (в том числе гипоперфузии головного мозга или увеличения размеров очага поражения) для улучшения функционального восстановления, а при САД <220 мм рт.ст. медленное, умеренное снижение АД на в/в терапии в течение нескольких часов более предпочтительно, чем быстрое снижение <140/90 мм рт.ст. для уменьшения распространения гематомы [305, 306].
ЕОК/ЕОАГ IIB (УУР С, УДД 5)
• Пациентам c острым ишемическим инсультом и АД < 220/110 мм рт. ст. рутинное снижение АД не рекомендуется для профилактики осложнений (в том числе гипоперфузии головного мозга) [303, 306, 305, 307, 308, 309].
ЕОК/ЕОАГ IIIA (УУР A, УДД 1)
• Пациентам с острым ишемическим инсультом, которым планируется проведение внутривенной тромболитической терапии, АД рекомендуется осторожно снизить и поддерживать на уровне <185/110 мм рт. ст. в течение как минимум 24 часов после тромболизиса в связи с доказанными преимуществами в отношении прогноза неврологического восстановления [307, 310, 311].
ЕОК/ЕОАГ IIaB (УУР B, УДД 3)
• Пациентам с САД ≥ 220 и/или ДАД ≥120 мм рт. ст., которым не проводился тромболизис, рекомендуется рассмотреть возможность лекарственной терапии с целью снижения АД на 15% в течение первых суток после инсульта на основании оценки клинической ситуации [27, 307].
ЕОК/ЕОАГ IIbC (УУР C, УДД 5)
• Пациентам с АГ, перенесшим острое цереброваскулярное нарушение, с целью сокращения риска повторного острого нарушения мозгового кровообращения (ОНМК) назначение АГТ рекомендовано сразу после транзиторной ишемической атаки (ТИА) и через несколько дней после ишемического инсульта [298, 312, 227].
ЕОК/ЕОАГ IА (УУР B, УДД 2)
• Всем пациентам с АГ после ишемического инсульта или ТИА моложе 65 лет рекомендуется снижать САД до целевых значений 120–130 мм рт. ст. в связи с доказанными преимуществами в отношении снижения СС смертности [133, 298, 312, 227].
ЕОК/ЕОАГ IIaB (УУР В, УДД 2)
• АГТ, направленная на снижение риска инсульта и рекомендованная всем пациентам с ЦВБ, включает иРААС в сочетании с АК или тиазидоподобным диуретиком (Приложение Б2) [190, 313, 314, 12, 191, 315].
ЕОК/ЕОАГ IA (УУР А, УДД 1)
Комментарии. У пациентов АГ с ЦВБ (хроническая ишемия мозга и/или ТИА/инсульт в анамнезе, гемодинамически значимый стеноз магистральных брахиоцефальных артерий) не следует резко снижать АД, так как у части пациентов может быть плохая индивидуальная переносимость более низких уровней АД вследствие нарушения ауторегуляции сосудов головного мозга. У этих пациентов целесообразно применение этапной (ступенчатой) схемы снижения АД.
3.6.7. Артериальная гипертензия у пациентов с заболеванием периферических артерий
• Пациентам с АГ в сочетании с периферическим атеросклерозом, учитывая высокий риск инфаркта миокарда, инсульта, сердечной недостаточности и сердечно-сосудистой смерти, рекомендуется назначение АГТ с достижением целевого АД <140/90 мм рт. ст. [27, 132, 316, 317, 249, 248].
ЕОК/ЕОАГ IА (УУР А, УДД 1)
• Всем пациентам с АГ в сочетании с атеросклерозом периферических артерий в качестве начальной терапии рекомендуется назначать комбинацию иРААС и АК или диуретика (Приложение Б2) [27, 316, 317].
ЕОК/ЕОАГ IIaВ (УУР А, УДД 1)
• Пациентам с атеросклерозом сонных артерий рекомендуется назначать АК и иРААС, так как препараты данных групп более эффективно замедляют прогрессирование атеросклероза, чем диуретики и ББ [27, 316, 317, 318, 319, 248].
ЕОК/ЕОАГ нет (УУР А, УДД 1)
Комментарии. На основании данных РКИ установлено, что адекватный контроль АГ замедляет прогрессирование атеросклероза сонных артерий. АК, ИАПФ и их комбинация в этом случае более эффективны, чем диуретики и ББ [318, 319]. Следует учитывать, что пациенты с каротидным атеросклерозом имеют высокий риск атероэмболического инсульта и СС осложнений, в связи с чем АГТ должна сочетаться с назначением гиполипидемических средств, согласно клиническим рекомендациям по нарушениям липидного обмена, и антитромбоцитарных препаратов. Снижение АД у пациентов с двусторонним стенозом сонных артерий следует проводить осторожно, начиная с монотерапии и тщательно отслеживая побочные эффекты [27].
• У пациентов с периферическим атеросклерозом рекомендуется рассмотреть возможность назначения ББ в качестве АГТ, особенно при наличии показаний к их применению для снижения выраженности симптоматики [27].
ЕОК/ЕОАГ IIbC (УУР С, УДД 5)
3.6.8. Артериальная гипертензия у пациентов с заболеваниями легких
• Пациентам с АГ в сочетании с бронхиальной астмой (БА) с целью достижения целевого уровня АД в качестве стартовой АГТ не рекомендовано назначение ББ, рекомендуется назначение иРААС и АК [320, 321, 322, 323, 324, 325, 12].
ЕОК/ЕОАГ нет (УУР C, УДД 5)
Комментарии. Сочетание АГ с ХОБЛ и/или бронхиальной астмой обуславливает особенности проведения АГТ.
Пациентам с БА назначение петлевых и тиазидных диуретиков требует осторожности, в связи с высокой вероятностью развития гипокалиемии при их совместном применении с в2-агонистами и особенно — системными стероидами.
ББ могут стать причиной развития бронхоспазма, особенно неселективные, в связи с чем противопоказаны пациентам с БА [324].
Мета-анализ ряда исследований, проведенных у ограниченного числа пациентов, показали, что применение небольших доз селективных ББ не ухудшает и может даже несколько улучшать бронхиальную проходимость и не имеет негативного влияния на прогноз пациентов с БА [326].
Применение АК у пациентов с БА безопасно и даже способствует снижению гиперреактивности бронхов и повышению бронходилатирующего эффекта (32-агонистов.
Таким образом, наравне с изменением образа жизни (в первую очередь — отказом от курения) в качестве стартовой АГТ предопочтителъно использование иРААС и АК.
Среди иРААС предпочтение следует отдавать БРА из-за риска развития кашля во время лечения иАПФ [327].
При недостижении целевого АД или наличии сопутствующих заболеваний с соответствующими показаниями можно рассмотреть добавление/назначение тиазидных или тиазидоподобных диуретиков и селективных ББ [27].
АГ является наиболее частым сопутствующим заболеванием у пациентов с ХОБЛ, и оба сопутствующих заболевания независимо связаны с повышенным риском сердечно-сосудистых событий [328]. Лечение АГ у пациентов с ХОБЛ должно учитывать влияние классов АГП на нарушение дыхательной функции, неблагоприятные исходы, включая не только обострения ХОБЛ, но также общие сердечно-сосудистые исходы и смертность [328]. Следует также учитывать взаимодействие между АГП и средствами, используемыми для лечения ХОБЛ, такими как бронходилятаторы и ГКС, из-за их возможных прессорных и тахикардических эффектов.
Лечение АГ у пациентов с ХОБЛ осуществляется согласно базовым принципам лечения АГ. Это касается и ББ, целесообразность применения которых пересмотрена в сравнении с предыдущими рекомендациями.
Если раньше ББ не рекомендовались пациентам с ХОБЛ из-за их бронхоконстрикторного действия, то сейчас эта точка зрения изменилась.
Систематический обзор и метаанализ 49 исследований с участием более 670 000 пациентов показали, что лечение пациентов с ХОБЛ и ССЗ как селективными, так и неселективными ББ значительно снижало ЧСС (около 8 ударов в минуту) и снижало смертность от всех причин [329, 330].
Кроме того, использование селективных ББ (но не неселективных) уменьшало частоту обострений ХОБЛ [329].
Пациенты с АГ с бронхообструктивной патологией часто применяют препараты для лечения обструктивных заболеваний дыхательных путей (бронхолитические препараты) и ингаляционные кортикостероиды, а также системны глюкокортикоиды (ГКС). Системное и длительное применение ГКС способствует повышению АД. При применении ингаляционных кортикостероидов подобные эффекты незначительны.
3.6.9. Артериальная гипертензия и синдром обструктивного апноэ сна
• Для улучшения контроля АГ у пациентов с синдромом обструктивного апноэ во время сна (СОАС) рекомендуется применение CPAP (“сипап”) — терапии (от англ. Constant Positive Airway Pressure), заключающейся в создании непрерывного положительного давления в дыхательных путях аппаратным методом) [27, 331, 332].
ЕОК/ЕОАГ нет (УУР А, УДД 1)
Комментарии.
СОАС характеризуется периодическим спадением верхних дыхательных путей на уровне глотки и прекращением легочной вентиляции при сохраняющихся дыхательных усилиях во время сна с последовательным снижением насыщения кислородом крови, грубой фрагментацией сна и выраженной дневной сонливостью.
При СОАС, особенно тяжелой степени (индекс апноэ/гипопноэ >30), происходит активация СНС, что приводит к повышению или недостаточному снижению АД в ночные часы, развитию эндотелиальной дисфункции, оксидативного стресса и увеличению риска развития ССО.
На наличие СОАС должны быть обследованы пациенты с АГ с ожирением, резистентностью к АГТ, у которых по результатам СМАД имеется недостаточное снижение или повышение АД в ночные часы.
Признаками, позволяющими заподозрить СОАС, являются: беспокойный, «неосвежающий» сон; учащенное ночное мочеиспускание; дневная сонливость; разбитость, утренние головные боли; хроническая усталость; снижение памяти и внимания; громкий, прерывистый храп; остановки дыхания во сне; увеличение массы тела и снижение потенции.
Для скрининга СОАС можно использовать опросник шкалы сонливости по Эпфорт (Epworth Sleepiness Scale) (Приложение Г5), компьютерную пульсоксиметрию.
Для постановки диагноза и оценки степени тяжести СОАС проводится респираторное или кардиореспираторное мониторирование.
Золотой стандарт выявления СОАС — полисомнографическое исследование.
Лечение пациентов с СОАС включает снижение веса у пациентов с ожирением, отказ от курения, приема транквилизаторов и снотворных препаратов, а также проведение мероприятий, направленных на обеспечение свободного носового дыхания.
Основной метод лечения пациентов с СОАС — CPAP терапия (создание постоянного положительного давления воздуха в дыхательных путях — Continuous Positive Airways Pressure).
При CPAP терапии поток нагнетаемого под давлением воздуха предотвращает спадение верхних дыхательных путей.
Для СРАР терапии применяются аппараты с индивидуальными режимами вентиляции, обеспечивающими максимально эффективное их использование [333].
3.6.10. Артериальная гипертензия в периоперационном периоде
• При впервые выявленной АГ перед плановым хирургическим вмешательством рекомендуется провести обследование в объеме, предусмотренном п. 2 данных рекомендаций, с целью выявления ПОМ и оценки CC риска [27].
ЕОК/ЕОАГ IС (УУР C, УДД 5)
• Всем пациентам с АГ рекомендуется избегать существенных колебаний АД (более 10%) в периоперационном периоде [27, 334, 335].
ЕОК/ЕОАГ IС (УУР B, УДД 2)
Комментарии. Можно не откладывать некардиохирургическое вмешательство у пациентов с АГ 1–2-й степени (САД<180 мм рт. ст. и ДАД <110 мм рт. ст.) [27].
• Пациентам с АГ, длительно получающим ББ, рекомендуется продолжить терапию в периоперационном периоде для контроля АД [336, 337].
ЕОК/ЕОАГ IВ (УУР С, УДД 4)
• Резкая отмена ББ или препаратов центрального действия (например, клонидина**) потенциально опасна и не рекомендуется [338, 12].
ЕОК/ЕОАГ IIIВ (УУР С, УДД 5)
• Пациентам с АГ перед некардиохирургическим вмешательством для снижения риска интраоперационной гипотензии рекомендуется временная отмена иРААС [27].
ЕОК/ЕОАГ IIaC (УУР С, УДД 5)
3.6.11. Резистентная артериальная гипертензия
Резистентная к терапии АГ (т.е. резистентная АГ) устанавливается на основании следующих критериев:
— соблюдение мероприятий по изменению образа жизни и лечение с использованием оптимальных (или максимальных переносимых) доз трех и более лекарственных препаратов, включая ингибитор АПФ или БРА, АК и диуретик не приводит к снижению САД и ДАД до значений <140 мм рт. ст. и/или <90 мм рт. ст. соответственно;
— неадекватность контроля АД подтверждена с помощью СМАД и/или ДМАД (для оценки контроля АД возможно также использовать активный мониторинг АД при помощи дистанционных технологий при наличии возможности в медицинском учреждении);
— подтверждена приверженность пациента к лечению
— исключены причины псевдорезистентности и причины вторичной АГ.
Прежде чем диагностировать резистентную АГ, необходимо исключить причины псевдорезистентности:
1. низкая приверженность к назначенной терапии является частой причиной псевдорезистентности, она выявляется у <50% пациентов, которых обследовали с помощью методов прямого мониторинга контроля приема препаратов, этот показатель прямо зависит от количества назначенных таблеток [339].
2. феномен «белого халата» (при котором АД, измеренное в медицинском учреждении, повышено, но по данным СМАД или ДМАД уровень АД контролируется) встречается нередко, в связи с чем рекомендуется подтвердить наличие АГ с помощью СМАД или ДМАД (возможно также использовать активный мониторинг АД при помощи дистанционных технологий при наличии возможности в медицинском учреждении) до установления диагноза резистентной АГ.
3. нарушение правил измерения АД в медицинском учреждении, включая использование манжеты меньшего размера, может привести к ложному выявлению повышенного АД.
4. выраженный кальциноз плечевой артерии, особенно у пожилых пациентов.
5. клиническая инертность, приводящая к назначению нерациональных комбинаций и неадекватных доз АГП.
Другие причины резистентной гипертензии:
образ жизни, включая ожирение или быструю прибавку веса, чрезмерное употребление алкоголя или поваренной соли.
применение кардиотонических средств, кроме сердечных гликозидов (вазопрессоров) или веществ, способствующих задержке натрия, препаратов, назначенных по поводу сопутствующих заболеваний, растительных препаратов, употребление наркотиков (кокаин и т.п.) или анаболических стероидов
— СОАС
— выраженное ПОМ, особенно ХБП или жесткость крупных артерий [27]
Истинная резистентная АГ встречается, не более чем в 10% случаев среди всей популяции пациентов АГ, однако в отдельных группах пациентов, например, с ХБП, ее распространенность может доходить до 30% [45]. В целом распространенность зависит от клинических условий (общая популяция, третичный специализированный центр, клиническое исследование), классов и дозировок используемых препаратов, исключении или оставлении пациентов, не приверженных к лечению, методов измерения АД и выбора значения АД, соответствующего контролю [44, 340].
Истинная резистентная АГ часто наблюдается у пациентов с ожирением, метаболическим синдромом, СД, СОАС, множественным ПОМ, при вторичных формах АГ.
Тяжелое ПОМ (выраженная ГЛЖ, снижение функции почек, атеросклеротическое поражение артерий) способствует развитию резистентности к лечению.
Рекомендуется лечить резистентную АГ как состояние высокого риска, поскольку она часто ассоциируется с ПОМ и повышенным сердечно-сосудистым риском [341, 342].
Целевое АД при резистентной АГ соответствует <140/90 мм рт.ст. и <130/80 мм рт.ст. при переносимости [12].
Рекомендуется осуществлять подбор терапии с использованием ДМАД (в том числе использование активного мониторинга АД при помощи дистанционных технологий при наличии возможности в медицинском учреждении).
• Всем пациентам с резистентной АГ рекомендовано усиление мероприятий по изменению образа жизни, особенно ограничение употребления соли с целью достижения целевого уровня АД [343].
ЕОК/ЕОАГ IВ (УУР В, УДД 2)
• В качестве основных препаратов, которые рекомендуется добавлять к тройной комбинации при резистентной АГ, рассматриваются [207, 344, 345, 346, 347, 348, 349, 350]. (Приложение Б6):
— спиронолактон**
ЕОК/ЕОАГ IВ (УУР А, УДД 1)
-или ББ,
ЕОК/ЕОАГ IВ (УУР С, УДД 4)
— или альфа1-АБ,
ЕОК/ЕОАГ IВ (УУР А, УДД 1)
-или препараты центрального действия (клонидин**).
ЕОК/ЕОАГ IВ (УУР А, УДД 2)
Комментарии.
Риск гиперкалиемии при назначении спиронолактона** выше у пациентов с ХБП, особенно при добавлении препарата к иРААС [351], что требует тщательного мониторинга уровня калия и СКФ после начала лечения. Частота контрольных анализов определяется индивидуальным риском и стадией ХБП: минимум раз в год или каждые 3-6 мес.
Применение спиронолактона** противопоказано пациентам с СКФ ≤ 30 мл/мин/1,73 м2 и концентрацией калия в плазме ≥ 5 ммоль/л из-за риска гиперкалиемии.
• Тиазидные/тиазидоподобные диуретики рекомендуются при резистентной АГ, если расчетная рСКФ составляет ≥ 30 мл/мин/1,73 м2 [352]. (Приложение Б6)
ЕОАГ IB (УУР С, УДД 5)
• «Петлевые» диуретики могут быть рекомендованы пациентам с предполагаемой рСКФ < 45 мл/мин/1,73 м2 и должны применяться, если рСКФ падает ниже 30 мл/мин/1,73 м2. [352]. (Приложение Б6)
ЕОАГ IB (УУР С, УДД 5)
• Хлорталидон (от 12,5 до 25 мг один раз в день) или другой тиазидный/тиазидоподобный диуретик можно рекомендовать для применения с петлевым диуретиком или без него, если рСКФ составляет <30 мл/мин/1,73 м2 [189, 12]. (Приложение Б6)
ЕОАГ IB (УУР С, УДД 5)
Комментарии. При СКФ ≥30 мл/мин/1,73 м2 контроль над АД можно улучшить, увеличив дозу принимаемого тазидного диуретика или его заменой на тиазидоподобный диуретик. У пациентов с СКФ <30 мл/мин/1,73 м2 необходимо менять тиазидный или тиазидоподобный диуретик на петлевой, так как в этих условиях антигипертензивная эффективность и натрийуретический эффект первых снижается.
Эффективность хлорталидона при ХБП 4 стадии продемонстрирована в исследовании CLICK [241]. У пациентов с тяжелой ХБП и/или альбуминурией можно увеличивать дозу или частоту приема петлевых диуретиков [353]. Любое назначение диуретиков требует мониторинга электролитов сыворотки и волемии для своевременного выявления признаков дегидратации, гипокалиемии, гипонатриемии, гиповолемии и ухудшения функции почек.
• Денервация почечных артерий (трансаортальная радиочастотная абляция почечных артерий)) может быть рекомендована как дополнительный вариант лечения у пациентов с резистентной АГ, если рСКФ составляет >40 мл/мин/1,73 м2 [210, 211, 212, 354, 355, 218, 214, 219].
ЕОАГ IIB (УУР В, УДД 2)
Комментарии. Частое сочетание резистентной АГ с другими заболеваниями требует соответствующих терапевтических стратегий: назначения CPAP-терапии при СОАС [332, 356, 357], агонистов рецепторов ГПП-1 при ожирении [358, 359, 360], проведения бариатрических операция при тяжелом ожирении [361], добавления иНГЛТ-2 при наличии показаний [362]. Кроме того, можно обсуждать назначение валсартан+сакубитрил** [195, 70
363]. Пациенты с резистентной АГ должны находиться под очень пристальным наблюдением. Последующее наблюдение включает периодический контроль АД и оценку ПОМ, особенно функции почек и уровня калия в сыворотке крови. Рекомендуется проводить наблюдение пациентов с использованием ДМАД (в том числе активного мониторинга АД при помощи дистанционных технологий при наличии возможности в медицинском учреждении), а также мониторинг приверженности к лекарственным препаратам. Наиболее предпочтительным является наблюдение таких пациентов узкими специалистами по АГ или в профильных центрах по лечению АГ.
3.6.12. Изолированная офисная артериальная гипертензия (артериальная гипертензия «белого халата»)
• Пациентам с изолированной офисной АГ рекомендуется проводить мероприятия по изменению образа жизни, направленные на уменьшение СС риска [27, 364, 365, 366, 367, 368].
ЕОК/ЕОАГ IС (УУР В, УДД 2)
• Всем пациентам с изолированной офисной АГ рекомендуется проводить регулярные обследования (не менее 1 раза в 2 года) с периодическим мониторированием АД, вне медицинского учреждения [27, 364, 365, 366, 367, 368].
ЕОК/ЕОАГ IС (УУР A, УДД 2)
Комментарии.
Изолированная офисная АГ диагностируется при выявлении повышенного АД, измеренного в медицинском учреждении и нормальных показателей АД, измеренного вне медицинского учреждения. Изолированная офисная АГ может иметь место у многих людей с повышением клинического АД, особенно с АГ 1-й степени, а также у очень пожилых пациентов (>50%) [27, 364, 365, 366, 367, 368]. По сравнению со здоровыми лицами изолированная офисная АГ ассоциируется с более высокой распространенностью метаболических факторов риска и ПОМ. Она также ассоциирована с более высоким риском развития сахарного диабета типа 2 и устойчивой АГ, а также с повышенным сердечно-сосудистым риском [27, 364, 365, 366, 367, 368]. Различают «эффект белого халата», являющийся дополнительным прессорным ответом (реакцией) у пациента с АГ на измерение АД на периферических артериях (реакция тревоги), чаще наблюдаемый в условиях медицинской организации.
• Для пациентов с изолированной офисной АГ рекомендуется рассмотреть возможность медикаментозной антигипертензивной терапии при наличии признаков ПОМ или высоком/очень высоком СС риске (раздел 2.4, Приложение Г1 и Приложение Г2) [27].
ЕОК/ЕОАГ IIbC (УУР C, УДД 5)
Комментарии. Для остальных пациентов с изолированной офисной АГ рутинная медикаментозная терапия не рекомендована [27].
Неконтролируемая АГ белого халата характеризуется контролем АД на фоне терапии в течение 24 часов, но не при клиническом измерении. Характеризуется более высокой артериальной жесткостью, но при этом сердечно-сосудистый риск не отличается от пациентов с истинно контролируемой АГ [364, 369]. При хорошей переносимости можно рассмотреть повышение дозировок АГП для достижения идеального контроля АД [12].
3.6.13. Изолированная амбулаторная артериальная гипертензия («маскированная» артериальная гипертензия)
Изолированная амбулаторная АГ («маскированная» гипертензия (МГ), скрытая гипертензия) диагностируется у пациентов с нормальными показателями АД, измеренного в медицинском учреждении, но с повышенными значениями АД, измеренного вне медицинского учреждения. У таких пациентов метаболические факторы риска и ПОМ, встречается чаще, чем у пациентов с истинной нормотензией [367, 368, 41]. Проблему представляет диагностика изолированной амбулаторной АГ, поскольку большинство скрининговых программ основано на использовании показателей АД, измеренного в медицинском учреждении, которое является нормальным. Изолированная амбулаторная АГ чаще встречается у молодых пациентов, чем у пожилых, а также у тех, чьи показатели клинического АД находятся в пределах значений высокого нормального АД (130–139/80–89 мм рт. ст.). Она редко встречается у лиц с показателями клинического АД <130/80 мм рт. ст. Изолированная амбулаторная АГ ассоциируется с повышением риска прогрессирования заболевания до стойкой АГ, повышенной частотой развития СД типа 2 и наличием ПОМ [27]. Уровень отдаленного риска развития фатальных и нефатальных СС событий приближается к значению этого показателя у пациентов с устойчивой АГ [367, 368, 41, 370].
• Всем пациентам с изолированной амбулаторной АГ рекомендуются мероприятия по изменению образа жизни с целью уменьшения СС риска [27].
ЕОК/ЕОАГ 1С (УУР C, УДД 5)
• Всем пациентам с изолированной амбулаторной АГ рекомендуется регулярное наблюдение, включающее периодическое мониторирование показателей АД, измеренного вне медицинского учреждения [367, 368, 41, 370, 27].
ЕОК/ЕОАГ 1С (УУР В, УДД 2)
Комментарии. Рекомендуется проводить наблюдение пациентов с использованием ДМАД (возможно также использовать активный мониторинг АД при помощи дистанционных технологий при наличии возможности в медицинском учреждении) с целью повышения качества контроля АД.
• Всем пациентам с изолированной амбулаторной АГ рекомендуется проведение антигипертензивной медикаментозной терапии, учитывая прогностическое значение высоких значений АД, измеренного вне медицинского учреждения [367, 368, 41, 370, 27].
ЕОК/ЕОАГ IIaC (УУР А, УДД 2)
Комментарии. Скрытая неконтролируемая АГ – целевые значения клинического АД на фоне терапии, но отсутствие контроля в течение суток. Ассоциирована с худшим метаболическим профилем, ПОМ и худшим СС прогнозом [371, 372].
• Получающим медикаментозное лечение пациентам с изолированной неконтролируемой амбулаторной АГ (достигнуто целевое клиническое АД, но сохраняется повышенным АД, измеренное вне медицинского учреждения), рекомендуется усиление АГТ с целью снижения ССР [367, 368, 41, 370, 27].
ЕОК/ЕОАГ IIaC (УУР А, УДД 2)
3.6.14. Изолированная систолическая артериальная гипертензия
Изолированная систолическая АГ: повышение САД ≥140 мм рт. ст. при ДАД <90 мм рт. ст.
Наиболее распространена у пожилых пациентов (до 29,4%), у которых является основным вариантом повышения АД, может встречаться и у пациентов молодого (1,8% среди пациентов 18–39 лет, основной вариант АГ среди молодых мужчин) и среднего возраста (6% среди пациентов 40–60 лет) [373, 374]. В основе развития ИСАГ лежат артериолосклероз и повышение артериальной ригидности, эндотелиальная дисфункция, провоспалительная активность, кальцификация эластина, активация РААС. Наблюдается у пожилых, пациентов с СД, ХБП, остеопорозом с кальцификацией сосудов [375]. Основными факторами риска ИСАГ у молодых являются ожирение и метаболический синдром [60]. ИСАГ независимо ассоциирована с риском неблагоприятных СС исходов и смертности [376, 377].
Лечение ИСАГ у пожилых доказано снижает риск неблагоприятных СС исходов, в том числе, инсульта, ИБС [378, 379, 380, 123]. Пороговым значением САД для начала АГТ является ≥140 мм рт. ст. Лечение пациентов с ИСАГ проводят в соответствии с алгоритмом антигипертензивной терапии, при этом необходимо ориентироваться на уровень САД, а нормальное значение ДАД не должно препятствовать назначению оптимального лечения для 73
достижения целевого САД [27, 36]. Предпочтительными лекарственными препаратами в данной клинической ситуации являются тиазидные, тиазидоподобные диуретики и дигидропиридиновые АК (производные дигидропиридина) (АТХ «Селективные блокаторы кальциевых каналов с преимущественным действием на сосуды») [22], возможна их комбинация. Кроме того, можно рассматривать назначение АРНИ, так как в клинических исследованиях показано его влияние на ПД [363, 381, 193].
Первичной рекомендацией является снижение САД в диапазоне 140-150 мм рт.ст. [382, 122, 379, 380], дополнительной – снижение САД в диапазоне 130-140 мм рт.ст. [123, 383]. При этом необходимо избегать чрезмерного снижения ДАД [384], которое ассоциировалось с повышением распространенности ЦВБ в популяционных исследованиях [385]. При лечении ИСАГ с исходно низким ДАД следует попытаться найти баланс между оптимальным снижением САД и достижением значений ДАД, которые не приведут к гипоперфузии органов и будут хорошо переноситься. При этом достижение контроля САД является первичной целью лечения для улучшения исходов и при хорошей переносимости следует стремиться к ее достижению даже при исходно низком ДАД [382].
Помимо истинной ИСАГ, у некоторых молодых здоровых людей, чаще у мужчин, может выявляться ложная ИСАГ 1-й степени, сопровождающаяся нормальными показателями центрального САД за счет гиперкинетической гемодинамики, чрезмерной амплификации периферического САД [386]. Показано, что у молодых пациентов с ИСАГ сердечно-сосудистый риск аналогичен риску пациентов с высоким нормальным АД, причем, риск развития ИСАГ ассоциирован с курением [387, 60].
Основными шагами по выявлению ИСАГ у молодых являются подтверждение повышения САД амбулаторными методами и оценка центрального АД. Далее пациентам с нормальным центральным АД с ИСАГ 1-й степени следует рекомендовать мероприятия по изменению образа жизни (особенно прекращение курения); необходимость назначения АГТ на настоящий момент не доказана; показано длительное наблюдение, поскольку у многих из них в дальнейшем возможно развитие стойкой АГ [27, 36]. У пациентов с повышением центрального АД можно рассмотреть назначение медикаментозной терапии [60].
3.6.15. Изолированная диастолическая артериальная гипертензия
Изолированная диастолическая АГ: повышение ДАД ≥90 мм рт.ст. при САД <140 мм рт.ст.
В общей взослой популяции распространенность варьирует от 2,5 до 7,8% [388], достигая максимума в диапазоне 30-39 лет и снижаясь на пятой и шестой декадах жизни (<15%). После 70 лет случаи ИДАГ практически не регистрируются [389]. ИДАГ чаще встречается у мужчин. В некоторых исследованиях показано, что информированность о заболевании и частота АГТ у пациентов с ИДАГ крайне низки. Чаще всего данный фенотип встречается у пациентов с избыточной массой тела и абдоминальным ожирением, а также связан с другими компонентами метаболического синдрома. По сравнению с другими фенотипами АГ пациенты с ИДАГ, как правило, более молодые мужчины, чаще курящие, употребляющие больше алкоголя и чаще страдающие СД [390, 391]. У пациентов с ИДАГ по сравнению с нормотониками выше шансы развития систоло-диастолической АГ [392] и СС риск [393], хотя отмечены противоречия в отношении гендерных различий (риск выше у мужчин), различий между ИДАГ, ИСАГ или систоло-диастолической АГ и наличием более высокого риска при использовании более низких пороговых критериев ИДАГ (САД <130, ДАД >80 мм рт.ст.) [394]. Долгосрочные исследования демонстрируют, что риск, ассоциированный с ИДАГ, зависит от возраста и имеет значение в основном для пациентов моложе 60 или даже 50 лет [395]. Достоверных данных о благоприятных эффектах АГТ при данном фенотипе в настоящее время нет [396]. Всем пациентам с ИДАГ рекомендован периодический контроль АД и изменение образа жизни. У пациентов моложе 50 лет можно рассмотреть инициацию АГТ, особенно при высоком общем СС риске. У пожилых пациентов с ИДАГ лечение чаще всего сводится к изменению образа жизни и тщательному наблюдению [12].
3.6.16. Артериальная гипертензия у молодых пациентов (<50 лет)
АГ у молодых пациентов характеризуется более высокой частотой повышения ДАД и изолированной диастолической АГ [127].
При обследовании пациентов этой возрастной группы, особено при наличии тяжелой АГ, следует учитывать, что вероятность обнаружения вторичной гипертензии, может достигать 10% [27].
• Всем пациентам моложе 50 лет при наличии АГ 2 и 3 степени, а также АГ 1 степени в сочетании с множественными ФР, ПОМ, СД, сердечно-сосудистыми, цереброваскулярными или почечные заболеваниями рекомендовано назначать АГТ одновременно с рекомендациями по изменению образа жизни в соответствии с общими принципами [27].
ЕОК/ЕОАГ нет (УУР С, УДД 5)
Комментарии. В связи с тем, что ранее назначение АГТ может предотвратить более тяжелую АГ и развитие ПОМ в будущем, молодым пациентам с АГ 1 степени при отсутствии 75
ФР, ПОМ и ССЗ можно обсуждать назначение АГТ одновременно с изменениями образа жизни [27]. При этом целевой уровень АД составляет 120-130/70-79 мм рт. ст. (см. раздел 3.2). В случае, если принимается решение о немедикаментозной коррекции АД или пациент отказывается принимать АГТ, необходимо дать подробные рекомендации по изменению образа жизни и длительно наблюдать пациента, так как со временем АД неизбежно будет расти [27].
3.6.17. Артериальная гипертензия у пожилых пациентов (≥60 лет)
• У пациентов 60 лет и старше с АГ, обратившихся за медицинской помощью в учреждения амбулаторного или стационарного типа, рекомендуется проводить скрининг синдрома старческой астении с использованием опросника «Возраст не помеха» (Приложение Г6), поскольку выявление старческой астении может влиять на тактику АГТ и уровень целевого АД [8].
ЕОК/ЕОАГ нет (УУР С, УДД 5)
Комментарии. При выявлении отдельных гериатрических синдромов в зависимости от ответа пациента на вопросы шкалы «Возраст не помеха» руководствоваться клиническими рекомендациям «Старческая астения» для их коррекции [8].
• Пациентам ≥65 лет с АГ рекомендуется назначение антигипертензивной терапии с использованием любого из основных классов АГП [397, 398].
ЕОК/ЕОАГ нет (УУР В, УДД 1)
Комментарии. Пациенты старше 65 лет должны получать АГТ в соответствии с общим алгоритмом, приведенном в Приложении Б2. У пациентов очень пожилого возраста (>80 лет) может быть целесообразно начинать лечение с монотерапии. У всех пожилых пациентов комбинированную терапию следует начинать с минимальных доз препаратов. При отсутствии дополнительных показаний следует избегать назначения «петлевых» диуретиков и альфа-адреноблокаторов, так как они увеличивают риск падений [399, 400]. При лечении пожилых пациентов старше 65 лет первичное целевое АД составляет <140/<90 мм рт.ст., при хорошей переносимости — 120-129/70-79 мм рт.ст. [27, 8]. При наличии ИСАГ первичное целевое САД находится в дипазоне 140-150 мм рт.ст., можно рассмотреть снижение до 130-139 мм рт.ст. [120, 121, 129, 132, 133]. Особую осторожность при этом соблюдать при исходном уровне ДАД <70 мм рт.ст. [401]. У пацентов старше 80 лет следует начинать с более низких доз и проводить более медленное увеличение доз препаратов.
В многоцентровом рандомизированном исследовании STEP показано, что у пациентов старше 60 лет достижение целевых значений САД <130 мм рт.ст. приводит к меньшему числу 76
сердечно-сосудистых осложнений — в группе интенсивной терапии было зарегистрировано 147 больших сердечно-сосудистых событий (3,5%), в группе стандартной терапии — 196 событий (4,6%) (ОР, 0.74; 95% ДИ, 0.60 -0.92; р=0.007). Таким образом, при лечении пациентов старших возрастных групп более интенсивная терапия АГ может быть предпочтительнее стандартных подходов, однако выбор целевых значений АД должен проводиться индивидуально для каждого пациента [402].
До назначения и в процессе приема АГТ необходим тщательный мониторинг функции почек для выявления ее возможного ухудшения вследствие АД-обусловленного снижения почечной перфузии. Всех пациентов 65 лет и старше, особенно старше 80 лет, и пациентов со старческой астенией необходимо тщательно наблюдать на предмет возможного развития ортостатической гипотензии (при необходимости — использовать СМАД) и мониторировать переносимость и развитие возможных побочных эффектов [27]. Не рекомендуется отмена медикаментозной АГТ на основании возраста, даже при достижении 80 лет, при условии, что лечение хорошо переносится. У всех пожилых пациентов с АГ необходимо регулярно проверять функциональное состояние, способность к самообслуживанию и когнитивную функцию. При нарушении способности к самообслуживанию, развитии деменции используется индивидуальный подход к лечению [137].
3.6.18. Артериальная гипертензия при беременности и лактации
Выделяют следующие клинические варианты АГ при беременности [27, 36]:
— АГ, развившаяся до беременности (хроническая АГ — ХАГ) — АГ, определяемая до беременности или проявившаяся до 20 нед. беременности и персистирующая более 6 недель после родов. АГ, диагностированная после 20-й недели гестации и не исчезнувшая в течение 6 недель после родов, также классифицируется как существовавшая ранее АГ, но уже ретроспективно;
— Гестационная артериальная гипертензия (ГАГ) — состояние, индуцированное беременностью и проявляющееся повышением АД >140/90 мм рт. ст. впервые после 20 нед., не сопровожающееся протеинурией, со спонтанной нормализацией АД в течение 6 нед. после родов;
— Преэклампсия (ПЭ) — гестационная АГ с протеинурией (>300 мг/сут или альбумин/креатинин в разовой порции мочи >30 мг/ммоль, или показатель индикаторной полоски >2+) и/или с проявлениями полиорганной недостаточности (поражение почек, печени, неврологические, гематологические осложнения, маточно-плацентарная дисфункция).
ХАГ, осложненная преэклампсией.
• Рекомендовано проводить ежедневный самостоятельный мониторинг АД на протяжении всей беременности [403].
ЕОК/ЕОАГ нет (УУР С, УДД- 5)
Комментарий: Ежедневный мониторинг может проводиться пациенткой самостоятельно 1-2 раза в день с ведением дневника.
• При подозрении на гипертензию «белого халата» рекомендовано проведение регулярного самоконтроля АД в домашних условиях [404].
ЕОК/ЕОАГ нет (УУР С, УДД- 5)
• Беременным женщинам, имеющим ФР, ПОМ, СД или поражение почек, рекомендуется проведение СМАД для подтверждения АГ [12].
• ЕОК/ЕОАГ нет (УУР С, УДД 5)
• Беременным женщинам рекомендуется проведение СМАД при подозрении на гипертензию белого халата, маскированную гипертензию, для оценки эффективности антигипертензивной терапии, при плохо контролируемой АГ [405, 12].
ЕОК/ЕОАГ нет (УУР С, УДД 5)
• Антигипертензивная терапия рекомендована при АД ≥140/90 мм рт.ст. в любом сроке беременности при любой форме АГ с целью снижения СС риска [36, 12, 406, 407].
ЕОК/ЕОАГ IС (УУР B, УДД 2)
• Женщинам с гестационной АГ (c преэклампсией или без) рекомендуется достигать целевых цифр ≤140/90 мм рт. ст. с целью снижения СС риска [36, 12, 406, 407].
ЕОК/ЕОАГ нет (УУР С, УДД 5)
• Беременным женщинам с предшествующей АГ (c преэклампсией или без) рекомендуется достигать целевых цифр ≤140/90 мм рт. ст. с целью снижения СС риска [36, 12, 406, 407].
ЕОК/ЕОАГ нет (УУР С, УДД 5)
• У женщин с гипертензивными нарушениями во время беременности рекомендовано избегать чрезмерного снижения АД. Целевой диапазон ДАД должен находиться в диапазоне 8085 мм рт.ст. [36, 12, 406, 407].
ЕОК/ЕОАГ IIIC (УУР C, УДД 5)
Комментарии. Цель лечения беременных с АГ — предупредить развитие осложнений, обусловленных высоким уровнем АД, обеспечить сохранение беременности, нормальное развитие плода и успешные роды. Целевой уровень АД для беременных <140/90 мм рт. ст. Следует не допускать развития эпизодов гипотонии, чтобы не ухудшить плацентарный 78
Решение о применении или прекращении антигипертензивной терапии в нервом и начале второго триместра может приниматься индивидуально на основании уровней АД без лечения до беременности, значений АД в начале лечения в первом триместре, наличии ПОМ.
В крупных исследованиях CHIPS [407] и CHAP [406] строгий или менее жесткий контроль ДАД или медикаментозное лечение по сравнению с плацебо у женщин с предшествующей гипертонией был более полезным и не нес вреда.
В открытом, многоцентровом, рандомизированном, контролируемом исследовании CHAP (Antihypertensive Therapy For Mild Chronic Hypertension and Pregnancy Outcomes) проводилась оценка влияния антигипертензивной терапии на частоту осложнений беременности у женщин с мягкой АГ до 23 недели беременности. В исследование были рандомизированы 2408 беременных женщин с целью достижения целевого уровня АД < 140/90 мм рт, ст. (группа активного лечения) (п=1208) по сравнению с группой контроля (п=1200). Препараты в группе активного лечения: нифедипин** пролонгированного действия; при необходимости добавляли амлодипин** или метилдопа** перорально. В контрольной группе антигипертензивная терапия не назначалась при АД <160/105 мм рт. ст. Длительность наблюдения составила 34 недели. Продемонстрировано, что антигипертензивная терапия, направленная на снижение АД <140/90 мм рт. ст. у беременных женщин с мягкой АГ снижает частоту неблагоприятных исходов беременности по сравнению с обычной терапией без увеличения риска низкого веса при рождении ребенка. Частота первичной конечной точки (преэклампсия с тяжелыми проявлениями, преждевременные роды на сроке менее 35 недель по медицинским показаниям, отслойка плаценты или смерть плода/неонатальная смертность) составила 30.2% в группе антигипертензивной терапии против 37.0% в контрольной группе (р<0.001) [406].
Кроме того, в ретроспективном анализе исследования CHIPS [407] эффект снижения АД был благоприятным для основного исхода исследования CHAP, т. е. преждевременных родов на сроке менее 35 недель беременности, отслойки плаценты или неонатальной смерти плода. Комбинированный исход, связанный с беременностью, был снижен на 35% в исследовании CHIPS и на 18% в исследовании CHAP; оба исследования указывают на снижение тяжелой преэклампсии. Тем не менее, в исследовании CHIP наблюдалось увеличение числа исходов у новорожденных с малым для гестационного возраста показателем, хотя это не было обнаружено в исследовании CHAP. Это сохраняет актуальность проблемы более низких значений АД. Значения АД во время лечения, наблюдаемых в исследованиях CHIPS и CHAP, составили 133/85 и 129/79 мм рт. ст. соответственно.
Таким образом, пороговым значением для начала или потенцирования АГТ является АД >140/90 мм рт., более интенсивное снижение АД не следует проводить из-за риска гипоперфузии плода. В начале первого триместра у женщин с офисным уровнем АД <130/80 мм рт. ст. гипотензивное лечение может быть прекращено или снижено при тщательном наблюдении за уровнем АД до 16-й недели. АГТ следует возобновить при АД >140/90 мм рт.ст. в любом гестационном периоде. При предшествующей АГ отсутствие умеренного антигипертензивного лечения в начале второго триместра может предотвратить значимое снижение АД, потенциально сопровождающееся прерыванием беременности из-за физиологического снижения АД в этот период беременности.
• Беременных женщин с ХАГ и САД ≥ 160 и/или ДАД ≥ 110 мм рт. ст. рекомендуется срочно госпитализировать и расценивать данное состояние как гипертонический криз [27, 36].
ЕОК/ЕОАГ IС (УУР C, УДД 5)
• Рекомендуется у всех беременных женщин с ГК контролируемое снижение САД до <160 и ДАД до <105 мм рт. ст. Для пероральной терапии следует использовать метилдопу** или #нифедипин** замедленного высвобождения (внутрь в дозе 10 мг исходно, через 60 и 120 мин (суммарно 30 мг)) [408, 409, 410, 411, 412, 413, 406, 407]
ЕОК/ЕОАГ IС (УУР B, УДД 2)
Комментарии. Среднее АД не должно снижаться более чем на 25% в течение двух часов, САД не должно снижаться ниже 130 мм рт.ст., а ДАД не должно снижаться ниже 80 мм рт.ст. АД в диапазоне от 130 до 150/от 80 до 100 мм рт. ст. является идеальным. Во время лечения следует тщательно контролировать ЧСС и АД у матери и состояние плода. Если роды не происходят в течение нескольких дней или недель, при необходимости можно начать поддерживающую терапию пероральными АГП [414].
• При САД >160 мм рт. ст. или ДАД >110 мм рт. ст., и тяжелой преэклампсии /эклампсии рекомендована экстренная госпитализация в палату интенсивной терапии (ПИТ) акушерско-гинекологической медицинской организации 3-й группы [410].
ЕОК/ЕОАГ IС (УУР С, УДД 5).
Комментарии. Для лечения преэклампсии с отеком легких препаратом выбора является нитроглицерин**, длительность его применения не должна составлять более 4 часов, из-за отрицательного воздействия на плод и риска развития отека мозга у матери. Применение диуретиков не показано, т.к. при преэклампсии уменьшается объем циркулирующей крови. Для предотвращения эклампсии и лечения судорог рекомендовано в/в введение магния сульфата**.
• Женщинам с высоким риском преэклампсии с целью ее профилактики рекомендуется назначать малые дозы (100-150 мг) #ацетилсалициловой кислоты** перорально с 12-й недели беременности и до 36-й недели, при условии низкого риска желудочно-кишечных
кровотечений [415, 412, 413, 416, 417].
ЕОК IA (УУР А, УДД 1)
Комментарии. Высокий риск преэклампсии отмечается у женщин с АГ во время предыдущей беременности, ХБП, аутоиммунными заболеваниями (системной красной волчанкой или антифосфолипидным синдромом), СД 1-го или 2-го типа, хронической АГ; к умеренному — первая беременность, возраст >40 лет, интервал между беременностями более 10 лет, ИМТ >35 кг/ м2 на первом визите, семейный анамнез преэклампсии и многоплодная беременность. Имеются надежные доказательства эффективности приема #ацетилсалициловой кислоты** у женщин высокого риска развития ПЭ и ассоциированных плацентарных расстройств, в основе которых лежит патологическая плацентация. Анализ приоритетных публикаций убедительно продемонстрировал преимущества вечернего приема (перед сном) низких доз #ацетилсалициловой кислоты**, начатого до 16 недель и продолженного до 36 недель беременности с целью снижения риска тяжелой и ранней ПЭ, выявленной на основании результатов расширенного комбинированного скрининга 1-го триместра беременности в дозе 150 мг. При проведении скрининга только на наличие клинических факторов риска и АД следует назначить #ацетилсалициловую кислоту** в дозе 100-150 мг/сут перорально [417].
• Беременным женщинам с АГ в качестве АГТ с целью контроля уровня АД препаратом первой линии рекомендуется назначение метилдопы** перорально [408, 409, 418].
ЕОК/ЕОАГ IB (УУР B, УДД 2)
• Беременным женщинам с АГ в качестве второй линии АГТ с целью контроля уровня АД в случае отсутствия тахикардии рекомендуется назначение лекарственных препаратов с замедленным высвобождением лекарственного вещества (#нифедипин** перорально) [408, 411, 412, 406].
ЕОК/ЕОАГ IC (УУР B, УДД 2)
Комментарии. #Нифедипин** с замедленным высвобождением лекарственного вещества назначается в дозах 20-40 мг 2 раза в сутки внутрь, не разжевывая, или 30-60 мг 1 раз в сутки, максимальная суточная доза 120 мг. #Нифедипин** может вызвать выраженное снижение АД, драматическое снижение плацентарного кровотока и, соответственно, критическое состояние плода. Поэтому при лечении #нифедипином** необходим контроль АД 3 раза в день, а сублингвальное применение препарата противопоказано [419, 410].
• Беременным женщинам с АГ в качестве второй и третьей линии АГТ с целью контроля уровня АД в случае отсутствия брадикардии рекомендуется назначение селективных бета-адреноблокаторов (бисопролол** и метопролол**) [420, 411, 412, 421, 422, 423].
ЕОК/ЕОАГ IC (УУР B, УДД 3)
Комментарии. Резервными препаратами для плановой АГТ у беременных женщин с АГ являются верапамил**, #клонидин** (таблетки 0,15 мг, прием по 0,075-0,15 мг 2-3 раза/день во время или после приема пищи.) [424, 425, 410]. В качестве двухкомпонентной антигипертензивной терапии возможно назначение фиксированной комбинации c целью лучшего контроля АД и улучшению приверженности к терапии [159]. АГТ должна быть продолжена в течение 12 недель после родов, особенно у женщин с ПЭ и при рождении недоношенных детей. Можно использовать любые классы АГП, согласно алгоритму АГТ, с рациональным выбором препаратов при лактации и учитывая то, что метилдопа** не рекомендована к назначению в связи с повышением риска послеродовой депрессии.
• Не рекомендовано назначение ИАПФ, БРА, ингибиторов ренина, спиронолактона**, эплеренона, атенолола**, блокаторов медленных кальциевых каналов (дилтиазема, фелодипина) при беременности в связи с риском развития врожденных уродств и гибели плода [426, 427, 428, 412].
ЕОК/ЕОАГ IIIC (УУР C, УДД 5)
• Женщинам с АГ в репродуктивном возрасте с риском наступления незапланированной беременности не рекомендуется назначение иРААС в связи с риском развития врожденных уродств и гибели плода [408, 409, 426, 427, 428].
ЕОК/ЕОАГ IIIC (УУР В, УДД 2)
• В послеродовом периоде для профилактики развития АГ тяжелой степени рекомендована антигипертензивная терапия с учетом противопоказаний в период лактации [420, 411, 412].
ЕОК/ЕОАГ нет (УУР С, УДД 5).
• В послеродовом периоде при тяжелой АГ рекомендована антигипертензивная терапия до достижения целевых значений ниже 140/85 мм рт.ст. [420, 411].
ЕОК/ЕОАГ нет (УУР С, УДД 5).
• В период лактации в качестве антигипертензивной терапии рекомендовано назначать #нифедипин** с замедленным высвобождением лекарственного вещества и
метилдопу** [429, 12, 412].
ЕОК/ЕОАГ нет (УУРС, УДД 5).
Комментарии. #Нифедипин** с замедленным высвобождением лекарственного вещества назначается в дозах 20 мг 2 раза в сутки внутрь, не разжевывая, или 30-60 мг 1 раз в сутки [412]. Следует иметь в виду, что в послеродовом периоде назначение метилдопы** может вызывать развитие депрессивных состояний. При неэффективности вышеуказанной схемы рекомендовано добавить к ней метопролол** (имеет низкий процент проникновения в грудное молоко менее 2%), либо заменить один из используемых препаратов на другие в соответствии с инструкцией. При лактации не рекомендовано назначение диуретиков, так как они могут снижать уровень лактации [430].
3.6.19. Препараты для оральной контрацепции и менопаузальной гормональной терапии и артериальная гипертензия
• Не рекомендуется применять гормональные контрацептивы системного действия женщинам с недостижением целевых значений АД [431, 432].
ЕОК/ЕОАГ нет (УУР B, УДД 3)
Комментарии. Комбинированные гормональные контрацептивы системного действия, содержащие эстрогены и прогестины, могут приводить к повышению АД и развитию АГ приблизительно у 5% пациенток [433, 434]. При назначении гормональных контрацептивов системного действия (оральных контрацептивов (ОК)) следует оценивать риски и преимущества, наличие сопутствующих факторов СС риска (особенно курения) у конкретной пациентки.
Необходимо тщательно контролировать уровень АД [435, 436]. Отмена ОК может улучшить контроль АД у женщин с АГ [431]. Прием ОК женщинами с АГ диктует необходимость их тщательного выбора и начала приема после сопоставления риска и пользы индивидуально у каждой пациентки.
Менопаузальная гормональная терапия не противопоказана женщинам с АГ при условии контроля АД с помощью АГП [27, 36]. Женщина в перименопаузальном периоде должна направляться на консультацию к гинекологу для обследования и принятия решения о необходимости назначения менопаузальной гормональной терапии. Применение эстрогенов в период перименопаузы и ранней постменопаузы позволяет снизить риск развития сердечнососудистых заболеваний на 20–50%. Ведение таких женщин должно осуществляться мультидисциплинарной командой специалистов: врачом-кардиологом, врачом акушером-гинекологом и другими при необходимости [437, 128].
3.6.20. Артериальная гипертензия и эректильная дисфункция
• Всем пациентам с АГ и наличием эректильной дисфункции (ЭД) для коррекции эректильной дисфункции рекомендовано назначение ингибиторов фосфодиэстеразы (АТХ «Препараты для лечения эректильной дисфункции»), даже тем из них, которые получают несколько АГП (за исключением альфа-адреноблокаторов и органических нитратов в связи с опасностью ортостатической гипотонии) [438, 439].
ЕОК/ЕОАГ нет (УУР B, УДД 2)
Комментарии. ЭД у мужчин с АГ встречается чаще, чем у лиц с нормальным АД. ЭД считается независимым ФР сердечно-сосудистых событий и смертности, ассоциированным с ПОМ. Сбор анамнеза у пациентов АГ должен включать оценку половой функции. Изменение (оздоровление) образа жизни может уменьшить степень ЭД.
Современные препараты (БРА, ИАПФ, АК и альфа- и бета-адреноблокаторы) не влияют на эректильную функцию. Адекватный контроль АГ способствует ее улучшению.
3.6.21. Артериальная гипертензия и противоопухолевая терапия
3 .6.21.1. Взаимосвязи АГ и рака
АГ является наиболее частым сопутствующим ССЗ по данным онкологических регистров, при этом повышение АД выявляется более чем у трети пациентов [440].
Это может быть связано с высокой распространенностью АГ в той возрастной категории, в которой наиболее часто встречаются и онкологические заболевания.
Одновременно АГ может быть обусловлена прессорным эффектом как противоопухолевой терапии (ингибиторы VEGFR, ингибиторы тирозинкиназы брутона, ибрутиниб**, аналоги пиримидина, цисплатин**, антиандрогены (абиратерон**, бикалутамид**, энзалутамид**)), так и препаратов других классов (НПВП, глюкокортикоиды), а также влиянием других факторов (стресс, боль, злоупотребление алкоголем, нарушение функции почек, нелеченное обструктивное апноэ сна, ожирение и гиподинамия) [441].
Повышение АД выявлялось у большого числа пациентов (<30%), получающих терапию вышеописанными противоопухолевыми препаратами. Этот эффект часто наблюдается в течение первого месяца после начала лечения.
АГ и онкозаболевания, имея общие факторы риска (неправильное питание, алкоголь, гиподинамия, курение, повышение ИМТ) и патофизиологические механизмы (иммунное воспаление и окислительный стресс), взаимно влияют друг на друга [442]. АГ (главным образом, величина ДАД [443, 444]) является независимым фактором риска почечно-клеточного рака: относительный риск может увеличиваться в 1,12 [443] или даже в 2,5 раза [445]. Для остальных видов ЗНО наличие прямых причинно-следственных связей с АГ не доказано [442, 446]. С учетом высокой распространенности, АГ – наиболее частое сопутствующее заболевание у пациентов с ЗНО, особенно в пожилом возрасте. Всем онкологическим пациентам рекомендован тщательный мониторинг АД и лечение АГ, так как у них повышен риск развития осложнений, включая гипертонические кризы [447], а у выздоровевших от рака увеличивается долгосрочный СС риск [442, 446].
3 .6.21.2. АГ, ассоциированная с противоопухолевой терапией АГ, индуцированная ингибиторами VEGFR)
Группа ингибиторов VEGFR применяется для лечения различных видов рака (почечный, гепатоцеллюлярный, щитовидной железы, стромальный рак ЖКТ) [448] и приводит к повышению АД практически у каждого пациента [442, 446]. Среди препаратов этой группы выделяют моноклональные антитела для в/в введения и малые молекулы-ингибиторы рецепторов тирозинкиназы BCR-ABL [442, 449]. Повышение АД обусловлено различными механизмами, имеющими сходство с патофизиологией преэклампсии и включающими активацию эндотелин-1 зависимого пути, снижение доступности NO, уменьшение количества капилляров, снижение микроциркуляции, активацию почечного эпителиального амилорид-чувствительного натриевого канала и повышение чувствительности к соли. В связи с этим назначение низких доз аспирина, рекомендованного к приему при преэклампсии [415, 450, 451], показано и у онкологических пациентов, развивших осложнения в ответ на терапию анти-VEGF [452].
Реакция со стороны АД, являясь наиболее частым побочным эффектом, свидетельствует о противоопухолевой эффективности препаратов [442]. Повышение АД дозозависимо, обычно обратимо, проявляется в первые дни после начала терапии [453], что требует регулярного контроля АД, лучше всего – в форме ДМАД (в том числе активного мониторинга АД при помощи дистанционных технологий при наличии возможности в медицинском учреждении) [454]. Частота АГ зависит от предшествующего анамнеза гипертензии и контроля АД, способности препарата блокировать сигнальный путь VEGF, существенно различающейся между отдельными представителями класса, а также различий в фармакокинетике одного и того же препарата между пациентами [449, 455]. Наиболее часто тяжелая АГ развивается при приеме акситиниба** и ленватиниба** (у 13 и 43% пациентов соответственно) [456, 455, 457]. Терапия анти-VEGF повышает риск развития и усугубления изменений в органах-мишенях и других осложнений АГ (дисфункцию ЛЖ, СН, нарушения ритма, повреждение почек, артериальные и венозные тромбозы) [456, 457]. Повреждение сердца может привести к развитию тяжелой СН и смерти [442] . Возможные почечные осложнения включают ОПП с тромботической микроангиопатией [458] или повреждение клубочков с развитием массивной протеинурии [442, 446]. Несмотря на высокий относительный риск развития этих нежелательных явлений по сравнению с плацебо или другими противоопухолевыми препаратами, абсолютное увеличение риска во время приема анти-VEGF остается низким.
АГ, индуцированная приемом других противоопухолевых препаратов.
Другие препараты, приводящие к повышению АД, включают классические химиопрепараты (циклофосфамид**), ингибиторы протеасом, ингибиторы полимеразы поли-АДФ-рибозы, ингибиторы тирозинкиназы BCR-ABL. Последние также повышают риск ФП и СН [456, 457]. Механизмы повышения АД включают множество факторов и требуют уточнения. Остается неясным, повышают ли риск АГ ингибиторы иммунных контрольных точек и АТ к рецептору CTLA-4. Вероятно, они повышают кардиотоксичность анти-VEGF при совместном применении [459]. Повышение АД при приеме абиратерона** (ингибитор CYP17A1, подавляющий синтез андрогенов и применяющийся при метастазирующем раке предстательной железы) обусловлено ингибированием обратной связи в синтезе стероидов на уровне надпочечников, что приводит к чрезмерному образованию 11-деоксикортикостерона на фоне увеличения продукции АКТГ вследствие снижения образования кортизола [460]. Связывание 11-деоксикортикостерона с минералокортикоидными рецепторами индуцирует повышение АД наряду с гипокалиемией, задержкой натрия и воды и снижением плазменных концентраций ренина и альдостерона [461]. Во избежание данных эффектов, одновременно с абиратероном** обычно назначается преднизолон** в низкой дозе. При необходимости возможно добавление спиронолактона** [462].
АГ вследствие дополнительной терапии, лучевой терапии или хирургического лечения
Дополнительная лекарственная терапия, включающая глюкокортикоиды, эритропоэтин и НПВП, вносит вклад в развитие или прогрессирование АГ. Лучевая терапия области шеи и/или обширные операции в этой зоне могут приводить к развитию барорефлекторной недостаточности и, как следствия, – к выраженной вариабельности АД с его кризовым повышением, эпизодами гипотонии, в том числе ортостатической, у некоторых пациентов [463]. Лучевая терапия области живота ассоциирована со стенозом почечных артерий и возможным развитием реноваскулярной АГ [462]. Показано повышение риска СС исходов у пациентов, получавших лучевую терапию по поводу различных заболеваний (лимфомы, рак груди, рак области шеи). В качестве предполагаемого механизма обсуждается лучевое повреждение сосудистого русла [464].
3 .6.21.3. Лечение АГ у онкологических пациентов
Мониторинг АД и общие мероприятия перед началом противоопухолевой терапии.
• Офисное измерение АД на периферических артериях рекомендуется проводить перед началом противоопухолевой терапии у пациентов с ранее существовавшей АГ или без нее, поскольку противоопухолевые препараты могут вызывать резкое повышение АД и осложнения, связанные с АГ, включая неотложные состояния при АГ [12].
ЕОАГ IB (УУР С, УДД 5)
Комментарии. Контроль боли и беспокойства перед измерением АД требует особого внимания у онкологических больных и потому рекомендуется [12].
• Пациентам с онкологическими заболеваниями рекомендовано контролировать офисное АД еженедельно в течение первого цикла терапии ингибиторы VEGFR (бевацизумаб**, сорафениб**, сунитиниб** и пазопаниб**) или ингибиторами протеасом (карфилзомиб**) у пациентов со злокачественными новообразованиями и каждые 2-3 нед. в дальнейшем [465]. После завершения первого цикла лечения, при условии стабильных значений АД, его следует измерять во время рутинных посещений врача или с помощью ДМАД (в том числе активного мониторинга АД при помощи дистанционных технологий при наличии возможности в медицинском учреждении).
ЕОАГ IC (УУР С, УДД 5)
Комментарии. До начала лечения у пациентов с анамнезом АГ необходимо подтвердить контроль АД на основании измерения клинического и амбулаторного АД (СМАД, ДМАД ( в том числе активный мониторинг АД при помощи дистанционных технологий при наличии возможности в медицинском учреждении) при возможности. Особенно важное значение для мониторинга АД в процессе лечения и после его завершения имеет ДМАД ((в том числе активный мониторинг АД при помощи дистанционных технологий), поэтому пациентов нужно обучать правильное технике его проведения. Измерение АД на периферических артериях следует также проводить и у пациентов без анамнеза АГ для исключения его повышения и для регистрации исходного уровня давления до начала лечения препаратами, которые могут индуцировать развитие АГ. Особого внимания у онкологических пациентов требует контроль боли и тревожности перед измерением АД. Факторы риска (стресс, депрессия, нарушение сна, неправильное питание, злоупотребление алкоголем и др.) могут препятствовать достижению контроля АД и требуют коррекции. Коррекция лекарственной терапии проводится по принятым стандартам [12].
• Пациентам с АГ и онкозаболеваниями рекомендуется пройти обследование на наличие ПОМ (ЭКГ, эхокардиография, параметры функции почек и признаки сердечной
недостаточности) для оценки риска ССЗ до начала противоопухолевой терапии [12].
ЕОАГ IIC (УУР С, УДД 5)
• Пациентам с АГ, получающим кардиотоксичные противоопухолевые препараты, рекомендуется эхокардиографическое обследование на исходном этапе, во время противоопухолевого лечения и во время последующего наблюдения для выявления кардиотоксического эффекта противоопухолевой терапии [12].
ЕОАГ IC (УУР С, УДД 5)
Принципы АГТ на фоне противоопухолевой терапии
• У пациентов с развитием АГ на фоне противоопухолевой терапии рекомендовано проводить эффективную антигипертензивную терапию, чтобы не прерывать противоопухолевое лечение и предотвратить развитие сердечно-сосудистых осложнений [456].
ЕОК/ЕОАГ IC (УУР С, УДД 5)
• У пациентов с АГ и онкологическими заболеваниями рекомендуется то же определение АГ, пороговые значения, целевые показатели, изменения образа жизни и стратегии медикаментозного лечения, что и для населения с АГ в целом для снижения СС риска [12].
ЕОАГ IC (УУР С, УДД 5)
Комментарии. У тяжелых онкологических больных лечение АГ должно быть индивидуальным в соответствии с симптомами, сопутствующими заболеваниями и полипрагмазией в процессе совместного принятия решений [12]. Определение АГ, пороговые и целевые значения АД принципы изменения образа жизни и медикаментозной терапии для онкологических пациентов в экстраполированы из общей популяции в связи с отсутствием данных крупных РКИ для данной категории больных. Пациентам с АГ и онкологическими заболеваниями рекомендуется придерживаться порогового значения систолического АД для начала антигипертензивной терапии в диапазоне от 135 до 160 мм рт.ст. в зависимости от фазы течения онкологического заболевания и прогноза пациента [456]. Рекомендованной целью АГТ у большинства является уровень АД <140/<90 мм рт.ст., при хорошей переносимости АГТ – АД <130/<80 мм рт.ст. У некоторых бессимптомных пациентов с метастатическим поражением рекомендуется рассмотреть возможность использовать целевой диапазон АД 140-160/90-100 мм рт.ст. [456]. У тяжелых онкологических больных необходим индивидуальный подход в соответствии с наличием симптомов, сопутствующих заболеваний и количества принимаемых препаратов. Решения принимаются совместно с пациентом [12]. У лиц, находящихся в ремиссии, лечение проводится в соответствии с актуальными рекомендациями по АГ.
У пациентов с неконтролируемой АГ и значениями САД ≥180 мм рт.ст. и/или ДАД ≥110 мм рт.ст. начинать противоопухолевую терапию не рекомендуется [442, 446, 466]. Не следует откладывать лечение у пациентов с неконтролируемой АГ, если она не 3-й степени и нет симптомов. В случае тяжелой неконтролируемой АГ необходимо интенсивное лечение мультидисциплинарной командой для стабилизации АД и как можно более раннего начала противоопухолевой терапии [446, 466]. Коррекцию факторов повышения АД, не связанных с противоопухолевой терапией как таковой, требуется проводить у всех пациентов с онкологическим заболеванием и впервые возникшей АГ, прежде чем рассматривать прерывание противоопухолевой терапии.
• В случае повышения САД ≥180 мм рт.ст. и/или ДАД ≥110 мм рт.ст. пациентам с АГ и онкологическими заболеваниями рекомендуется временно прекратить противоопухолевую терапию до стабилизации АД на уровне <160/<100 мм рт.ст. [456].
ЕОК/ЕОАГ IС (УУР С, УДД 5)
Комментарии: Хотя противоопухолевая терапия имеет очевидный приоритет, следует рассмотреть возможность ее прерывания в случаях чрезмерно высоких показателей АД, несмотря на многокомпонентную терапию, при наличии симптомов, обусловленных АГ, или при развитии ССС, требующего немедленного снижения АД [467, 468].
• Пациентам с АГ и онкологическими заболеваниями при старте АГТ рекомендуется назначать ИАПФ или БРА для снижения риска сердечно-сосудистых катастроф. [469, 470, 471, 12, 472].
ЕОК/ЕОАГ IС (УУР В, УДД 3)
• Пациентам с АГ и онкологическими заболеваниями для интенсификации терапии ИАПФ или БРА рекомендуется назначение антагонистов кальция для снижения риска сердечно-сосудистых катастроф. Комбинированная терапия (ИАПФ или БРА и АК) показана пациентам с САД ≥160 мм рт.ст., ДАД ≥100 мм рт.ст. [12].
ЕОК/ЕОАГ IС (УУР C, УДД 5)
Комментарии. Тиазидные/тиазидоподобные диуретики следует применять с осторожностью, так как они могут повышать сывороточный кальций у при метастазах в кости, повышать риск аритмий вследствие удлинения QT на фоне гипокалиемии, усугублять гипонатриемию, развившуюся в рамках нарушенной секреции антидиуретического гормона, и усиливать гиповолемию и дегидратацию [456, 473]. Комбинация дигидропиридинового АК (производные дигидропиридина) (АТХ «Селективные блокаторы кальциевых каналов с преимущественным действием на сосуды») с иРААС может быть более предпочтительной.
Пациентам с АГ и онкозаболеваниями, получающим противоопухолевые препараты, которые чувствительны к фармакокинетическим взаимодействиям, опосредуемым CYP3A4 и/или гликопротеином Р, следует избегать применения недигидропиридиновых АК (дилтиазема и верапамила**) [456], которые, являясь умеренными ингибиторами гликопротеина Р и CYP3A4, могут влиять на фармакокинетику части противоопухолевых препаратов, (например, пероральных ингибиторов рецепторов тирозинкиназы BCR-ABL [474, 475]), а также могут усугубить СН, развившуюся на фоне приема кардиотоксичных лекарств. Назначение дилтиазема и верапамила** можно рассмотреть при непереносимости других классов АГТ с тщательным мониторингом возможных лекарственных взаимодействий. При резистентной АГ следует рассмотреть назначение спиронолактона**, органических нитратов внутрь или чрескожно. При подтвержденном высоком тонусе симпатической НС, стрессе и/или болевом синдроме следует рассмотреть назначение бета-адреноблокаторов, включая карведилол** и небиволол. Назначение диуретиков (предпочтительно спиронолактона**) можно рассмотреть при подтвержденной задержке жидкости и назначать их под контролем АД, электролитов и функции почек.
• Пациентам с АГ, индуцированной ингибиторами VEGFR, можно рекомендовать назначение иРААС (ИАПФ или БРА), а также дигидропиридиновые АК (производные дигидропиридина) (АТХ «Селективные блокаторы кальциевых каналов с преимущественным действием на сосуды») [476].
ЕОАГ IIB (УУР В, УДД 3)
Комментарии. В настоящее время нет результатов исследований, посвященных проблеме профилактики и/или лечения АГ, вызванной ингибиторами VEGFR. Показано, что полезным может быть ограничение соли до 4 г/сутки и соблюдение диеты [477]. Продемонстрирована эффективность АК и иРААС (ИАПФ или БРА) [476]. При этом любая АГТ должна проводиться под тщательным контролем уровня АД (например, при ДМАД), а на период прекращения основного лечения следует сократить или отменить АГП в связи с повышением риска гипотонии.
• Рекомендуется контролировать АД после завершения активного лечения онкозаболевания и во время длительного наблюдения, поскольку прекращение приема противоопухолевых препаратов может привести к снижению АД, что потребует повторного титрования или отмены препаратов, снижающих АД [12].
ЕОАГ IC (УУР С, УДД 5)
Комментарии. Пациенты, перенесшие онкологическое заболевание, имеют более высокий риск развития АГ и других сердечно-сосудистых и почечных осложнений, и их следует периодически обследовать с измерением АД и информировать об их состоянии [12]. У пациентов, получавших препараты, приводящие к кратковременному обратимому повышению АД, следует снижать дозу или отменять АГП во избежание гипотонии. В связи с повышенным риском прогрессирования ПОМ, необходимо проводить соответствующее обследование в зависимости от индивидуальных факторов риска. Всем пациентам с анамнезом противоопухолевой терапии рекомендуется длительный контроль АД [478]. У пациентов с тяжелыми проявлениями АГ на фоне противоопухолевой терапии, возможно наличие вторичных причин, которые требуют подтверждения по завершении лечения.
3.6.22. Коррекция сопутствующих факторов сердечно-сосудистого риска
• Пациентам с АГ и экстремальным СС риском рекомендовано достижение целевого уровня ХС ЛНП < 1,0 ммоль/л и очень высокого риска целевой уровень ХС ЛНП < 1,4 ммоль/л или снижение по меньшей мере на 50% от исходного через 8±4 нед терапии для вторичной профилактики СС осложнений [479, 480, 481, 482]
ЕОК/ЕОАГ IA (УУР A, УДД 1)
• Пациентам с АГ и очень высоким СС риском рекомендовано назначение гиполипидемических средств согласно клиническим рекомендациям по нарушениям липидного обмена для достижения целевого ХС-ЛНП < 1,4 ммоль/л или снижение по меньшей мере на 50% от исходного через 8±4 нед терапии как для первичной, так и вторичной профилактики СС осложнений [480, 483].
ЕОК/ЕОАГ IС (УУР A, УДД 1)
• У пациентов с АГ и подтвержденным атеросклеротическим сердечно-сосудистым заболеванием (АССЗ), перенесших повторное сосудистое событие в течение 2 лет (в другом сосудистом бассейне), несмотря на прием максимально переносимой дозы ингибитора ГМГ-КоА-редуктазы, рекомендован целевой уровень ЛНП <1,0 ммоль/л [481, 482, 484, 485].
ЕОК/ЕОАГ IIbB (УУР В, УДД 2)
• Пациентам с АГ и высоким СС риском рекомендовано назначение гиполипидемических средств согласно клиническим рекомендациям по нарушениям липидного обмена для достижения целевого ХС-ЛНП < 1,8 ммоль/л или его снижение по меньшей мере на 50% от исходного [480, 483].
ЕОК/ЕОАГ IA (УУР А, УДД 1)
Комментарии. У пациентов с низким риском можно рассмотреть назначение гиполипидемических средств согласно клиническим рекомендациям по нарушениям липидного обмена для достижения целевого ХС-ЛНП <3,0 ммоль/л. У пациентов с умеренным риском можно рассмотреть назначение гиполипидемических средств согласно клиническим рекомендациям по нарушениям липидного обмена для достижения целевого ХС-ЛНП <2,6 ммолъ/л. Эффекты снижения сердечно-сосудистого риска при использовании гиполипидемических средств согласно клиническим рекомендациям по нарушениям липидного обмена в первичной профилактике у пациентов с АГ подтверждаются в краткосрочных исследованиях и при длительном наблюдении [486, 487]. При изолированной гипертриглицеридемии статины являются препаратами первой линии для снижения ССриска. Также их назначение можно рассмотреть при уровне ТГ >2,3 ммоль/л, особенно у пациентов с СД.
Лечение фенофибратом** можно рассматривать в связи с дополнительными преимуществами, связанными с его влиянием на ХС-неЛВП [488].
Роль омега-3 полиненасыщенных жирных кислот остается неясной в связи с противоречащими друг другу результатами двух крупных исследований [489, 490].
При трудностях в достижении целевых уровней липидов ББ и диуретики могут быть менее предпочтительны в качестве АГП в связи с умеренным дислипидемическим эффектом.
В то же время их возможности по снижению СС риска за счет снижения АД существенно перевешивают их метаболические недостатки, поэтому они должны быть назначены при необходимости.
Многоцелевая политаблетка, содержащая два АГП и ингибитор ГМГ-КоА-редуктазы, может быть назначена пациентам с АГ для первичной и вторичной профилактики.
Назначение многоцелевой политаблетки («полипилл») позволяет повысить приверженность к лечению, обеспечивая ежедневный прием эффективных комбинаций сразу нескольких препаратов в достаточных дозах, и является эффективным способом медикаментозной коррекции факторов риска у пациентов с АГ в первичной и вторичной профилактике [491, 492]. Таким образом применение многоцелевых политаблеток рекомендуется у пациентов с АГ: для первичной профилактики — без добавления АСК**, для вторичной — с АСК**. Предварительная оценка эффективности отдельных компонентов политаблетки не требуется [493]. Возможные неудобства могут быть связаны с недостаточной гибкостью подхода к дозированию компонентов и ограниченными возможностями по достижению целевых ХС-ЛНП и АД в соответствии с рекомендациями, что может потребовать раздельного назначения компонентов политаблетки у ряда пациентов, несмотря на потерю преимуществ ее использования.
• Пациентам с АГ при сочетании с атеросклеротическими сердечно-сосудистыми заболеваниями (ИБС, перенесенный инфаркт миокарда, цереброваскулярная болезнь, атеросклеротические заболевания периферических артерий) с целью вторичной профилактики СС событий может быть рекомендовано назначение ацетилсалициловой кислоты** в низких дозах как это указано в соответствующих клинических рекомендациях [494, 495].
ЕОК/ЕОАГ IА (УУР А, УДД 1)
Комментарии. Назначать низкие дозы ацетилсалициловой кислоты** для первичной профилактики всем пациентам с АГ не рекомендуется [494, 495].
• У пациентов с АГ и СД рекомендуется рассмотреть возможность назначения низких доз ацетилсалициловой кислоты** для первичной профилактики при отсутствии явных противопоказаний [494, 75, 496, 497, 495, 498].
ЕОК/ЕОАГ IIb A (УУР A, УДД 1)
Комментарии. Назначение многоцелевой политаблетки, содержащей низкие дозы АСК**, можно рассмотреть у пациентов с АГ для вторичной профилактики. Решение о назначении антиагрегантной терапии при АГ должно основываться на оценке индивидуального СС риска по аналогии с нормотониками с учетом риска кровотечений. Применение низких доз АСК** в рамках вторичной профилактики ССО необходимо для снижения риска неблагоприятных сердечно-сосудистых исходов [349]. Преимущества назначения антиагрегантов в рамках первичной профилактики при АГ не подтверждены, а их прием спряжен с повышением риска кровотечений [345].
3.7. Неотложные состояния при артериальной гипертензии: гипертонический криз
Гипертонический криз (ГК) —
cостояние, при котором значительное повышение АД ассоциируется с острым поражением органов-мишеней, нередко жизнеугрожающим, требующее немедленных квалифицированных действий, направленных на снижение АД, обычно с помощью внутривенной терапии [499].
При определении тяжести поражения органов скорость и степень повышения АД могут быть так же важны, как и абсолютный уровень АД [500].
Можно выделить следующие типичные проявления гипертонических кризов:
— Пациенты со злокачественной АГ:
тяжелая АГ (чаще 3-й степени) ассоциируется с изменениями на глазном дне (кровоизлияния и/или отек соска зрительного нерва), микроангиопатией и диссеминированным внутрисусосудистым свертыванием. Может приводить к энцефалопатии (примерно в 15% случаев) [501], ОСН, острому ухудшению функции почек [502, 503,504,505].
— Пациенты с тяжелой АГ, ассоциированной с другими клиническими состояниями, требующими неотложного снижения АД: расслоение аорты, острая ишемия миокарда, ОСН
— Пациенты с внезапным повышением АД на фоне феохромоцитомы, ассоциированным с ПОМ
— Беременные с тяжелой АГ или преэклампсией.
Ранее использовавшийся термин «неосложненный гипертонический криз», описывавший пациентов со значительным повышением АД, но без признаков острых изменений в органах-мишенях [506], в настоящее время не рекомендован к использованию.
Вместо этого используется понятие «недостижение целевых цифр АД», которое может быть использовано врачами скорой и неотложной медицинской помощи, если причиной вызова являетя резкий подъем АД без осложнений. В этой ситуации рекомендуется трехкратное измерение АД на периферических артериях с интервалом 2 минуты в покое для верификации стойкого подъема АД. АГП на вызове назначаются на усмотрение специалиста СМП с рекомендацией коррекции постоянной АГТ лечащим врачом. В данной группе пациентов снижение АД должно проводиться в амбулаторных условиях АГП для перорального приема, в соответствии со стандартным алгоритмом, представленным выше, с усиленным контролем приверженности к лечению.
• Прием (осмотр, консультация) врачом-терапевтом или прием (осмотр, консультация) врачом-кардиологом рекомендуется проводить не позднее 10 минут от момента поступления в стационар [27].
ЕОК/ЕОАГ нет (УУР C, УДД 5)
Комментарии. При наличии показаний для госпитализации учитываются порядки оказания медицинской помощи по соответсвующему профилю и региональные схемы маршрутизации.
• ЭКГ рекомендуется проводить всем пациентам с ГК не позднее 15 минут от момента поступления в стационар для выявления ПОМ [27].
ЕОК/ЕОАГ нет (УУР C, УДД 5)
• Рутинное обследование (офтальмоскопию с осмотром глазного дна, ЭКГ, общий (клинический) анализ крови, исследование уровня фибриногена, креатинина, калия, натрия в крови, определение активности лактатдегидрогеназы в крови, исследование уровня гаптоглобина в крови, определение альбумина в моче и микроскопическое исследование осадка мочи, исследование уровня хорионического гонадотропина (свободная бета-субъединица) в сыворотке крови у женщин детородного возраста) рекомендуется проводить всем пациентам с ГК для выявления ПОМ [27].
ЕОК/ЕОАГ нет (УУР С, УДД 5)
Комментарии. Специфическое обследование по показаниям может включать экспресс-исследование уровня тропонинов I, T в крови, исследование уровня/активности изоферментов креатинкиназы МВ в крови, исследование уровня N- терминального фрагмента натрийуретического пропептида мозгового (NT-proBNP) в крови, НУП, прицельную рентгенографию органов грудной клетки, ЭХО-КГ, КТ-ангиографию аорты и ее ветвей, КТ или МРТ головного мозга, УЗИ почек, исследование мочи на наркотики (метамфетамины, кокаин) (количественное определение одной группы психоактивных веществ, в том числе наркотических средств и психотропных веществ, их метаболитов в моче иммунохимическим методом) [505].
• При ГК терапию антигипертензивными лекарственными средствами внутривенно рекомендуется проводить не позднее 15 минут от момента поступления в стационар [27, 507].
ЕОК/ЕОАГ нет (УУР С, УДД 5)
Комментарии. При лечении гипертонического криза для своевременной коррекции терапии в соответствии с изменениями АД оптимальным представляется в/в назначение препарата с коротким периодом полувыведения. Быстрое неконтролируемое снижение АД не рекомендовано, так как может привести к осложнениям [508].
У пациентов со злокачественной АГ можно рассмотреть осторожное пероральное назначение ИАПФ, БРА или ББ, так как почечная ишемия приводит к активации РААС. Лечение следует начинать с очень низких доз в условиях стационара, поскольку такие пациенты могут быть очень чувствительны к данным препаратам.
Для лечения ГК используются следующие парентеральные препараты:
— Вазодилататоры для лечения заболеваний сердца:
— нитроглицерин** (при острой левожелудочковой недостаточности);
— нитропруссида натрия дигидрат (является препаратом выбора при острой гипертонической энцефалопатии).
— ИАПФ: эналаприлат (предпочтителен при острой левожелудочковой недостаточности);
— ББ (предпочтительны при расслаивающей аневризме аорты и ОКС);
— диуретики (фуросемид** при острой левожелудочковой недостаточности);
— альфа-адреноблокаторы (урапидил**);
— антипсихотические средства (дроперидол**).
• В остром периоде инсульта вопрос о необходимости снижения АД и его оптимальной величине рекомендуется решать совместно с врачом-неврологом, индивидуально для каждого пациента [27, 507].
ЕОК/ЕОАГ нет (УУР C, УДД 5)
Комментарии. Пациенты с инсультом требуют особого подхода, т.к. избыточное и/или быстрое снижение АД может привести к нарастанию ишемии головного мозга.
• В большинстве других случаев врачам рекомендуется обеспечить быстрое, но не более чем на 25% от исходных значений, снижение АД за первые 2 часа от момента поступления в стационар [27, 507].
ЕОК/ЕОАГ нет (УУР C, УДД 5)
Комментарии. Рекомендуются следующие сроки и выраженность снижения АД [27, 507]:
— У пациентов со злокачественной АГ с или без почечной недостаточности среднее давление должно быть снижено на 20-25% от исходного в течение нескольких часов
— У пациентов с гипертонической энцефалопатией рекомендовано немедленное снижение среднего АД на 20-25% от исходного
— У пациентов с ОКС рекомендовано немедленное снижение САД ниже 140 мм рт.ст.
— У пациентов с кардиогенным отеком легких рекомендовано немедленное снижение САД ниже 140 мм рт. ст.
— У пациентов с расслоением аорты рекомендовано немедленное снижение САД ниже 120 мм рт. ст. и ЧСС ниже 60 уд/мин.
— У пациенток с эклампсией и тяжелой преэклампсией или HELLP-синдромом рекомендовано немедленное снижение САД ниже 160 мм рт. ст. и ДАД ниже 105 мм рт. ст.
Пациенты с ГК являются группой высокого риска [279, 280] и должны быть скринированы на наличие вторичной АГ.
Выписка из стационара осуществляется при достижении безопасного стабильного уровня АД на фоне перорального приема препаратов.
Наблюдение в амбулаторных условиях следует проводить хотя бы раз в месяц до достижения целевого АД. Далее рекомендуется длительное регулярное наблюдение специалистом.