1. Определение. Код по МКБ-10
2. Эпидемиология
3. Факторы и группы риска
4. Скрининг
5. Ранняя диагностика
6. Подходы к профилактике
Определение:
Рак лёгкого — злокачественное новообразование, происходящее из эпителиальной ткани бронхов различного калибра. Развивается из покровного эпителия слизистой оболочки бронхов, бронхиальных слизистых желёз, бронхиол и лёгочных альвеол.
По месту локализации выделяют:
■ центральный
■ периферический
Рак лёгкого — острейшая проблема современной онкологии. По данным ВОЗ на 2020г. в структуре заболеваемости злокачественными новообразованиями он занимает 2-ое место в мире и 1-ое место в структуре смертности.
По данным 2021г. злокачественные новообразования трахеи, бронхов, легкого составили 9,7% в общей структуре заболеваемости и занимают 3-е место, что составило 56 328.
В 2021г. в структуре смертности населения России от злокачественных новообразований наибольший удельный вес составляют опухоли трахеи, бронхов, легкого (16,8%): четверть (25,0%) случаев смерти у мужчин и 7,3% у женщин.
В 2021 году в России от рака лёгкого умерло более 46 500 человек, из них мужчин — более 37 000. Летальность на первом году с момента установления диагноза — 47,2%.
В России за 2021г. зарегистрировано 56328 злокачественных новообразований, впервые выявленных, из них:
I стадия 15,4%
II стадия 14,2%
III стадия 27,3%
IV стадия 42,3%
Стадия не установлена 0,8%
Средний возраст пациентов с впервые выявленной опухолью 66,1
Распространенность на 100000 населения России — 94,8.
Факторы риска возникновения рака лёгкого могут быть:
■ экзогенные:
■ курение табака,
■ загрязнение воздуха радиоактивными изотопами (при радиоактивном заражении и за счет естественного природного изотопа — газа радона),
■ загрязнение окружающего воздушного бассейна канцерогенными веществами,
■ постоянное вдыхание пылевых частиц в повышенной концентрации,
■ профессиональные вредности,
■ облучение (проведенную ранее лучевую терапию по поводу других опухолей внутригрудной локализации);
■ эндогенные:
■ возраст старше 40 лет,
■ генетическая предрасположенность,
■ иммунодефицитные состояния,
■ хроническая обструктивная болезнь легких.
Курение как основной фактор риска
Основной фактор риска — курение. Среди курящих мужчин пожизненный риск развития рака лёгкого составляет 17,2%, среди курящих женщин — 11,6%. Этот риск значительно ниже у некурящих: 1,3% у мужчин и 1,4% у женщин.
Пассивное курение также является фактором риска развития рака лёгкого. Отмечено 20-30% повышение риска развития рака лёгкого при пассивном курении.
Относительный риск развития злокачественного новообразования лёгкого, связанный с курением, возрастает и зависит от количества выкуриваемых в день сигарет.
Однако продолжительность курения, является более существенным фактором, чем количество ежедневно выкуриваемых сигарет.
Профессиональные вредности

Список отраслей, работники которых имеют повышенный риск развития рака лёгкого:
■ газификации и коксование угля,
■ алюминиевая промышленность,
■ добыча гематита,
■ производство изопропилового спирта,
■ литейная промышленность,
■ производство фуксина,
■ резиновая промышленность.
Канцерогенные вещества
Список веществ, постоянный контакт с которыми увеличивает риск развития рака лёгкого:
■ асбест,
■ бериллий и его соединения,
■ винилхлорид,
■ дизельные выхлопы,
■ иприт,
■ кадмий и его соединения,
■ кристаллический кремний,
■ мышьяк,
■ никель,
■ тальк,
■ тетрахлоробензопарадиоксин,
■ уран,
■ хлорметиловые эфиры.
Группы высокого риска
■ Курящие более 30 лет, в том числе бросившие курение менее 15 лет назад.
■ Лица, имеющие постоянный контакт с асбестом, беррилием, винилхлоридом, дизельными выхлопами, кадмием, кремнием, мышьяком, никелем, тальком, тетрахлоробензопарадиоксином, ураном, хлорметиловыми эфирами.
■ Лица, работающие в условиях постоянной высокой концентрации пыли.
■ Лица, живущие или работающие в условиях повышенной концентрации радона (4 пикокюри на литр и более).
■ Лица с диагнозом «рак лёгкого» в семейном анамнезе.
■ Лица с ХОБЛ 3-4 стадии.
Скрининг рака лёгкого
Исследования по оценке эффективности скрининга населения с целью выявления рака лёгкого показали, что рентгенография грудной клетки (РГГК) и крупнокадровая флюорография при проведении с целью скрининга неэффективны.
Для скрининга рака легкого должна применяться низкодозовая спиральная компьютерная томография (НДКТ) — ежегодно у граждан с высоким риском развития рака легкого (курение больше 1 пачки каждый день на протяжении 30 лет и бросившие курить менее 15 лет назад).
Эффективность низкодозовой спиральной компьютерной томографии (НДКТ) для скрининга рака лёгкого, по сравнению с рентгенографией грудной клетки, была изучена более чем у 2 тыс. курильщиков. Было показано, что чувствительность (разрешающая способность) НДКТ значительно выше, чем РГГК.
Метод низкодозовой спиральной компьютерной томографии значительно повышает вероятность выявления опухолей лёгкого маленьких размеров, что в свою очередь положительно сказывается на результатах лечения и на пятилетней выживаемости больных.
Результаты пилотного проекта 2017-2018 (Москва)
В 2017-2018гг. в Москве состоялся пилотный проект «Низкодозная компьютерная томография грудной клетки — скрининг рака лёгкого и других заболеваний органов грудной клетки», разработанный Научно-практическим центром медицинской радиологии Департамента здравоохранения города Москвы. Проект проведен на базе 10 амбулаторнополиклинических медицинских организаций г. Москвы.
Целевая группа проекта: граждане, удовлетворяющие всем следующим критериям при отсутствие КТ лёгких, проведенного пациенту в течение предыдущего календарного года:
■ возраст 50 лет и старше;
■ курение больше 30 пачка/лет и пациенты, бросившие курить менее 15 лет назад (курение по 1 пачке каждый день на протяжении 30 лет соответствует 30 пачек/годам);
■ отсутствие рака лёгкого, бронхов, трахеи в анамнезе, метастатического поражения легких при других онкологических заболеваниях.
Результаты: в исследовании приняли участие 5310 пациентов (53% мужчин, 47% женщин) в возрасте 18-92 года (в среднем 62 года). Верификация диагнозов осуществлялась в условиях специализированных медицинских организаций. На I-II стадии заболевание активно выявлено у 40,3% лиц.
СП. Морозов, В. А. Гомболевский, А. В. Владимирский, А.Ш. Лай пан, П.В. Кононец, П.А. Древаль «Результаты первого года скрининга рака легкого с помощью низкодозной компьютерной томографии в Москве» -Вопросы онкологии. 2019. Том 65 № 2
Ранняяя диагностика.
Клиническая картина рака лёгкого
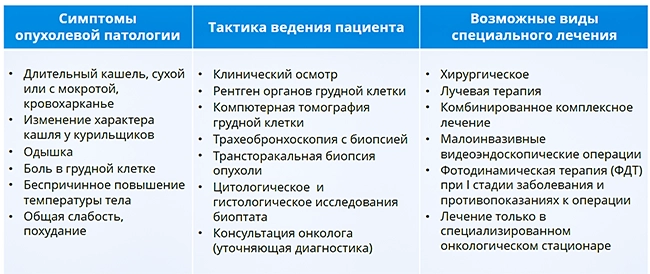
Рак лёгкого, за исключением бессимптомного течения, наиболее часто может проявить себя наличием следующих признаков:
■ Кашель наблюдается у 80-90% больных. Вначале кашель сухой, надсадный, беспокоит постоянно. С прогрессированием опухоли становится более упорным, мучительным, не прекращается круглосуточно. Позднее, сопровождается выделением слизистой или слизисто-гнойный мокроты.
■ Кровохарканье характерно для поздних стадий заболевания. Даже незначительное наличие прожилок крови в мокроте должно насторожить врача.
■ Одышка наблюдается у 30-40% больных. Выраженность одышки не всегда коррелирует со степенью распространения опухолевого процесса.
■ Боль в груди отмечают 60-65% больных, причём характер и интенсивность болей может быть различной.
■ Температура, хрипы, общая слабость, боли в костях и суставах, мышечные боли и другие.
Диагностика
Рентгенологические методы исследования остаются основными в диагностике рака лёгкого:
1. Рентгенография органов грудной клетки в двух проекциях (прямой и боковой).
2. Компьютерная томография.
Для верификации опухоли и установления морфологических особенностей злокачественного новообразования используют бронхоскопию с биопсией опухоли.
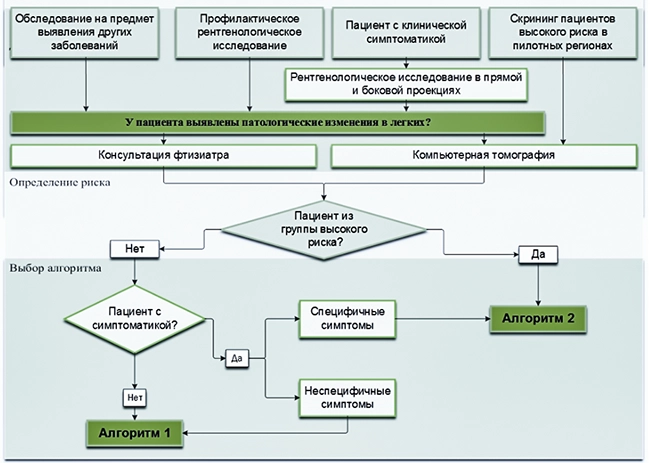
Алгоритм обследования пациентов с подозрением на рак лёгкого
Алгоритм обследования пациентов с подозрением на рак лёгкого зависит от трёх факторов.
1. Размеры очага, выявленного на рентгенологическом исследовании органов грудной клетки
2. Наличие или отсутствие клинических симптомов рака лёгкого
3. Принадлежность пациента к группе высокого риска развития рака лёгкого
Клинические симптомы рака лёгкого
Специфические:
• Кашель
• Одышка
• Осиплость голоса
• Боль в грудной клетке
• Одутловатость лица
• Цианоз кожных покровов лица и шеи
• Набухание вен лица и шеи
• Как минимум в течение одного месяца
— интоксикация
— слабость
— повышение температуры
• Потеря более чем 10% массы тела в течение полугода
Неспецифические:
• Синдромы, связанные с гиперпродукцией гормонов (АКТГ, антидиуретического, паратиреоидного, эстрогенов, серотонина)
• Тромбофлебит
• Нейропатии
• Миопатии
• Дерматозы
• Нарушения липидного обмена
• Артралгия
• Остеоартропатия
(синдром Мари-Бамбергера)
• Синдром Бернана-Горнера (миоз, птоз, энофтальм) в сочетании с болями в плечевом суставе и плече и прогрессирующей атрофией мышц дистальных отделов предплечья
Алгоритм 1
Размер очага* — Наблюдение
< 4 мм — Наблюдение не требуется.**
4-6 мм — Наблюдение через 12 месяцев; если очаг не меняется, наблюдение не требуется.
6-8 мм — Первое исследование через 6-12 месяцев, затем через 18-24 месяцев, если нет динамики.
> 8 мм — Наблюдение через 3, 9, и 24 месяца, динамическая КТ, ПЭТ/КТ, биопсия в случае отрицательной динамики.
* Среднее между максимальным и минимальным размером.
* * Риск злокачественной опухоли (<1 %) в этой категории значительно меньше, чем при первичном КТ-скрининге бессимптомных курильщиков.
Алгоритм 2
Размер очага* — Наблюдение
< 4 мм — Наблюдение через 12 месяцев, при отсутствии динамики дальнейшее наблюдение не требуется.**
4-6 мм — Наблюдение через 6-12 месяцев, далее через 18-24 месяца, если очаг не меняется, наблюдение не требуется.
6-8 мм — Наблюдение через 3-6 месяцев, затем через 9-12 месяцев, затем через 24 месяца; если нет динамики, дальнейшее наблюдение не требуется.
> 8 мм — Наблюдение через 3, 9, и 24 месяца, динамическая КТ, ПЭТ/КТ, биопсия.
* Среднее между максимальным и минимальным размером.
** Очаги по типу матового стекла и частично солидные очаги могут потребовать более длительного времени наблюдения.
Алгоритм обследования пациентов при выявленных изменениях в лёгких
Симптоматика и диагностика
Профилактика рака лёгкого
Очень важной профилактической мерой является отказ от курения.
В настоящее время существуют достаточно эффективные методы терапии табачной зависимости, включающие:
■ психотерапевтические и поведенческие методы;
■ медикаментозные (никотин-заместительная терапия и другие препараты);
■ физиотерапевтические методы.
Наиболее эффективно комбинированное применение нескольких методов и, прежде всего,
комбинация психотерапевтических методов с никотин-заместительной терапией.
В настоящее время к никотин-заменяющим препаратам относятся:
■ жевательная резинка;
■ пластырь;
■ пастилки;
■ назальный спрей;
■ ингалятор.
Отказ от курения
Отказ от курения — это мера профилактики рака лёгкого, но, вместе с тем, риск развития заболевания
у бросившего курить все же повышен, и никогда не снизится до уровня некурящих людей.
Однако, риск рака лёгкого у бросившего курить намного ниже, чем курильщика.
У курильщиков со стажем, а также у работников вредных производств следует ежегодно выполнять
низкодозную компьютерную томографию для раннего выявления рака лёгкого.
Злокачественные новообразования легкого. Онконастороженность и ранняя диагностика (ispringcloud.ru)
1) Злокачественное новообразование бронхов и легкого, 2022 г. — Ассоциация онкологов России, Общероссийская общественная организация «Российское общество клинической онкологии»
2) Рак трахеи, 2020 г. — Ассоциация онкологов России, Общероссийская общественная организация «Российское общество клинической онкологии»
Продукция от компании Сово-Сова для профилактики злокачественных новообразований